ABCD2评分对头晕患者脑卒中的诊断价值
蔡艳丽罗勇
·论 著·
ABCD2评分对头晕患者脑卒中的诊断价值
蔡艳丽*罗勇*
目的探讨ABCD2评分(age,blood pressure,clinicalfeatures,durationofsymptoms,diabetes)对神经内科住院头晕患者脑卒中诊断价值。方法采用回顾性病例资料分析方法,对病程<72 h的403例头晕患者进行分析,根据诊断将其分为两组,比较两组评分差异。通过绘制受试者工作特征(receiver operating characterstic,ROC)曲线了解ABCD2评分法对神经内科住院头晕患者中脑卒中的诊断价值。结果 脑卒中组ABCD2评分明显高于非脑卒中组(P<0.001)。结论 随着ABCD2评分增加,头晕患者诊断为脑卒中的风险亦有增加,ABCD2评分法有助于快速头晕患者中部分脑卒中患者。
头晕ABCD2评分脑卒中诊断
头晕泛指空间感知障碍和稳定性受损,是一组非特异性的临床症状,其病因多样,尚缺乏鉴别各种头晕的可靠检查手段。虽然大部分头晕不是严重疾病所致,常不需紧急处理。但部分头晕是严重甚至是致命性疾病的首发或唯一症状,需要紧急处理。考虑到病因为脑卒中的头晕患者需要紧急处理,我们尝试用一种简单的方法来判定主要症状为头晕的脑卒中患者。ABCD2评分由5个临床因素构成,其中涵盖脑血管病危险因素:年龄、高血压、糖尿病。本研究探讨ABCD2评分对头晕患者脑卒中的诊断价值。
1 对象与方法
1.1 一般资料 回顾性分析2011年3月至2012年3月在重庆医科大学附属第一医院神经内科以头晕为主要症状而住院的403例患者,其中男170例,女233例,平均年龄为(62.73±13.27)岁(15~92岁)。本研究的头晕是指眩晕、晕厥前、失衡和(或)不稳及非特异的头重脚轻。
入选标准:①主要症状为头晕,包括头晕、眩晕、视物旋转、行走不稳、头昏;②发病72 h入院;③病史资料齐全,可以完成ABCD2评分者;④入院后行头颅CT或MRI检查。排除标准:①发病后未行头颅CT或MRI检查;②经讨论仍不能明确头晕的病因是否为脑卒中者;③发病超过72 h入院者;④因病历信息记录不完善,无法行ABCD2评分者;⑤腔隙性脑梗死。
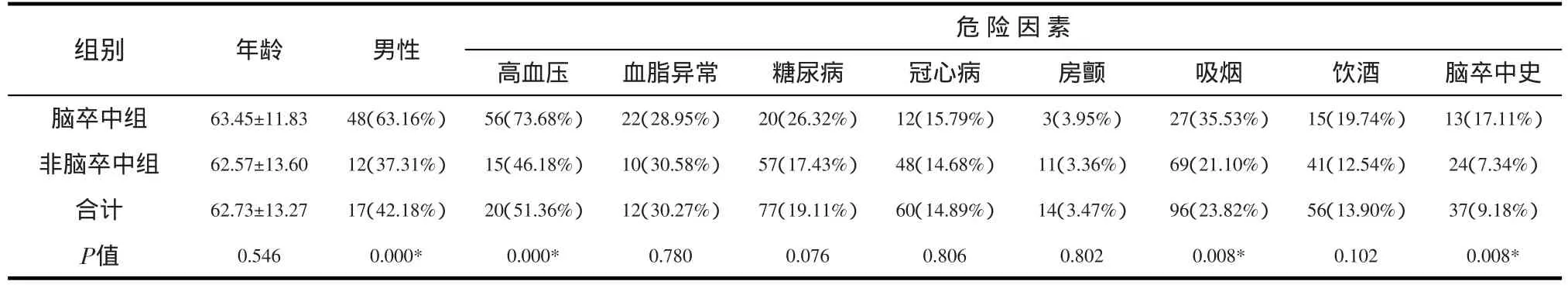
表1 403例头晕患者一般情况
1.2 研究方法采用事先设计好的EXCEL表格,详细记录患者信息。根据病历资料,对所有符合入选条件的患者行ABCD2评分[1]。评分根据首次病程记录行评分,其中血压以查体记录为标准。根据出院诊断分为两组:脑卒中组、非脑卒中组。脑卒中的诊断参照第四届全国脑血管病会议修订的诊断标准[2],经头颅MRI或CT确诊。
1.3 统计学方法采用SPSS17.0进行统计学分析。①描述性分析:计量数据用±s表示,计数数据用率或构成比表示。②假设检验:首先检验数据是否为正态分布,非正态分布采用非参数检验:χ2检验、Mann-Whitney秩和检验。检验水准α= 0.05。③ABCD2评分法对神经内科住院头晕患者脑卒中诊断价值的可靠性分析,通过绘制ROC曲线,观察曲线下面积(Areas under the curve,AUC)完成。
2 结果
2.1 一般情况本研究共纳入403例头晕患者进入最后分析,根据出院诊断将其分为两组:脑卒中组、非脑卒中组。脑卒中组76例(18.86%),其中脑梗死61例(80.26%),2例出血性脑梗死,脑出血15例(19.74%)。3例在入院后3 d内死亡,均诊断为大面积小脑梗死,死亡原因考虑脑疝形成;非卒中组327例(81.14%),无死亡病例。
经χ2检验两组间性别差异有统计学意义,脑卒中组以男性多见(P<0.001)。经Mann-Whitney秩和检验,两组间年龄差异无统计学意义(P=0.546)。头晕患者常伴有血管危险因素,以高血压、血脂异常最常见。两组间高血压、吸烟史、既往脑卒中史有差异(见表2)。
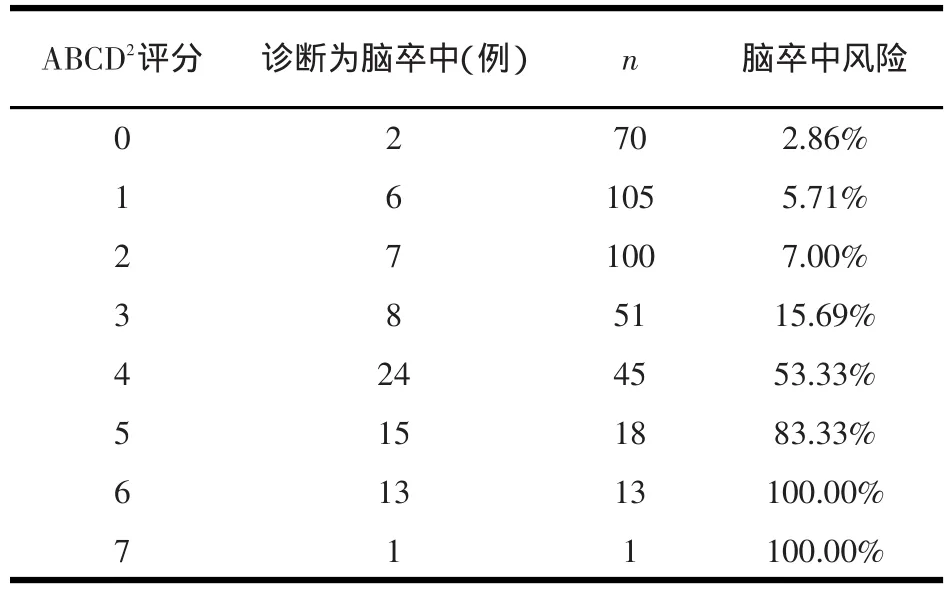
表2 不同ABCD2评分诊断脑卒中的风险
2.2 ABCD2评分随着ABCD2评分的增加,头晕患者诊断为脑卒中的可能性越大。当ABCD2评分≤2分时诊断脑卒中的风险相对较低,但阴性预测值不是100%;当ABCD2评分≥4分时,头晕患者脑卒中风险明显增高;当ABCD2评分≥6分时,患者全部诊断为脑卒中。ABCD2评分与头晕患者诊断为脑卒中有关,ABCD2评分越高,越可能诊断为脑卒中。
2.3 ROC曲线通过绘制ROC曲线了解ABCD2评分对神经内科住院头晕患者脑卒中的诊断价值的准确度(见图1)。AUC=0.865,95%CI(0.813,0.918),P<0.001,诊断准确度中等。取特异性和敏感度之和最大的截断点对应的界值作为诊断标准,故ABCD2评分≥5,越可能诊断为脑卒中,其敏感度为0.974,特异性为0.792。
3 讨论
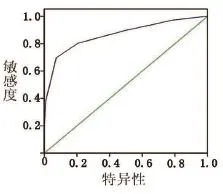
图1 ABCD2评分法诊断脑卒中的ROC曲线
头晕发病率十分高,有报告其年发病率是35.6%[3],它是神经内科就诊、申请神经内科会诊的主要症状[4-5],而头晕是主观性感受,且由于对头晕、头昏、眩晕认识不够[6],有些患者常常将概念混淆,描述症状时模糊不清、前后矛盾、不可靠[7];而头晕病因涉及多学科领域,接诊医师在诊治时可能存在理论知识不足,询问病史缺乏针对性,可能导致部分严重疾病被漏诊,如脑卒中。尽管头晕患者脑卒中发病率低[8],但在头晕的众多病因中迅速筛查出脑卒中事件,让脑卒中患者得到及时治疗,有助于改善预后,减少医疗资源浪费。
ABCD2评分是Johnston等[1]在2007年创建的评估TIA后短期脑卒中风险的模型。已有不少研究在不同人群对其预测能力进行了验证[9-10],并且有系统评价和荟萃分析认为[11-12],ABCD2评分是一种有效的临床预测(TIA后卒中风险)工具。有指南推荐对所有TIA患者行ABCD2评分[13]。Navi等[14]发现ABCD2评分可用于鉴别急诊室中病因为脑血管病的头晕患者。其使用的ABCD2评分是经过修正的(将所有患者症状持续时间均评为2分)。本研究运用ABCD2评分,探讨其对头晕患者脑卒中的诊断价值,症状持续时间根据发作后头晕的持续时间评分。
在本研究中,最后诊断为脑卒中者76例,占18.86%,明显高于文献报告的9.1%[15],这可能与病例选择不同有关,文献中的病例是孤立性眩晕[15],但我们研究的是以头晕为主要就诊症状的患者。本研究头晕患者的平均年龄为62.73岁,脑卒中组平均年龄为63.45岁,与Huon等[8]的报告略有差异,台湾成人头晕平均年龄55.1岁,脑卒中的头晕患者平均年龄为67.8岁。在临床工作中,我们往往认为年龄大的头晕患者更需要考虑脑血管疾病。但本研究两组病例年龄差异无统计学意义,脑卒中组最小年龄为29岁。因此,在接诊头晕患者时,对年龄过分关注可能对患者是无益的。
同时,本研究发现,高血压在头晕患者中十分常见(51.36%),与王海霞等[16]报告相符。常见的危险因素还有血脂异常(30.27%)、吸烟史(23.82%)、糖尿病(19.11%)、冠心病(14.89%)等。因此对头晕患者进行管理时应注重血管危险因素的控制。
本研究中脑卒中组ABCD2评分显著高于非脑卒中组,部分原因在于症状不同,非脑卒中组患者较少出现言语障碍、肢体无力,且症状持续时间相对较短。但在脑卒中组中,仍有44.73%(34例)的患者无神经系统体征,表现为孤立性头晕。本研究中非脑卒中组评分为(1.57±1.19),与Sheehan等[7]报告的非脑血管病事件评分为(2.9±1.5)有差异,但都高于脑血管病事件,表明ABCD2评分有助于区别非脑血管病事件。本研究发现,评分越高,卒中风险越高,因此我们认为,对头晕患者行ABCD2评分可以帮助临床医师快速识别部分病因为脑卒中的头晕患者。对于ABCD2评分≥5分的头晕患者应尽快完成头颅影像学等检查或密切留观。
在条件允许的情况下,对高度怀疑脑卒中的头晕患者行头颅CT检查是必要的,可迅速筛查出大部分脑卒中患者,特别是脑出血患者,在这种情况下,ABCD2评分可能不会增加患者的获益。但在社区或乡镇医院,往往没有头颅CT或头颅MRI检查,这时对头晕患者进行ABCD2评分是必要且有益的。通过ABCD2评分,可帮助基层医师快速识别症状为头晕的脑卒中患者,从而将高风险患者转往上级医院。且对没有显影的脑梗死患者而言,若ABCD2评分高,也需警惕脑卒中。这时ABCD2评分可以帮助临床医师密切关注患者。
但这也存在问题,部分甚至大部分患者没有进行常规体检,因此不能明确既往是否存在高血压、糖尿病病史,这会影响到ABCD2评分的准确性。本研究病例大多为城市居民、职工,既往史相对较明确,但不难发现,本研究中仍有部分患者在住院前未发现高血压、糖尿病,而在住院期间首次诊断。若存在未被发现的高血压、高血糖,在行ABCD2评分时可能出现偏差。因此,为使ABCD2评分更有利于既往史不明、平素血压控制欠佳的患者,有必要对ABCD2评分中的血压、糖尿病史进一步细化。
虽然我们认为该评分对识别脑卒中所引起的头晕是有益的,可减少不必要、冗长的检查,对脑卒中进行早期干预,但ABCD2评分没有纳入既往卒中史、血脂、颈动脉血管病变等其他血管事件危险因素和影像学资料,因此可能削弱该评分对头晕患者脑卒中风险预测的能力。其准确性需进一步提高。ABCD2评分用于识别脑卒中所引起的头晕存在一定的风险,且ABCD2评分并不能取代临床医师的临床判断,其临床运用需要前瞻性高质量临床试验的验证。未来的前瞻性实验需要更加注重正式的验证、精确的风险评分。
[1]Johnston SC,Rothwell PM,Nguyen-Huynh MN,et al.Valida⁃tion and refinement of scores to predict very early stroke risk af⁃ter transient ischemic attack[J].Lancet,2007,369(9558):283-292.
[2]中华神经学会.脑卒中患者临床神经功能缺损程度评分标准(1995)[J].中华神经科杂志,1996,29(6):381-383.
[3]粟秀初,孔繁元,黄如训.进一步提升眩晕、头晕和头昏诊疗工作中的理性认识[J].中国神经精神疾病杂志,2011,37 (11):702-704
[4]Bisdorff A,Bosser G,Gueguen R,et al.The epidemiology of ver⁃tigo,dizziness and unsteadiness and its links to co-morbidities [J].Frontiers in Neurology,2013,4,(29):1-7.
[5]孙厚亮,张晓君,孟超,等.1150例神经内科会诊病例分析[J].脑与神经疾病杂志,2011,19(3):197-200.
[6]胡小伟,董万利.急诊神经内科患者445例分析[J].中国误诊学杂志,2011,11(16):3935.
[7]Newman-Toker DE,Cannon LM,Stofferahn ME,et al.Impreci⁃sion in patient reports of dizziness symptom quality:a cross-sec⁃tional study conducted in an acute care setting[J].Mayo Clin Proc,2007,82(11):1329-1340.
[8]Huon LK,Wang TC,Fang TY,et al.Vertigo and stroke:a na⁃tional database survey[J].Otology&Neurotology,2012,33(7): 1131-1135.
[9]Ong MEH,Chan YH,Lin WP,et al.Validating the ABCD2 score for predicting stroke risk after transient ischemic attack in the ED[J].Am J Emerg Med,2010,28:44-48.
[10]Harrison JK,Sloan B,Dawson J,et al.The ABCD and ABCD2 as predictors of stroke in transient ischemic attack clinic outpa⁃tients:a retrospective cohort study over 14 years[J].QJM,2010, 103(9):679-685.
[11]Giles MF,Rothwell M.Systematic review and pooled analysis of published and unpublished validations of the ABCD and ABCD2 transient ischemic attack risk scores[J].Stroke,2010,41 (4):667-673.
[12]Galvin R,Geraghty C,Motterlini N,et al.Prognostic value of the ABCD2clinical prediction rule:a systematic review and me⁃ta-analysis[J].Family Practice,2011,28(4):366-376.
[13]Swain S,Turner C,Tyrrell P,et al.Guidelines:Diagnosis and initial management of acute stroke and transient ischaemic at⁃tack:Summary of NICE guidance[J].BMJ,2008,337(7664): 291-293.
[14]Navi BB,Kamel H,Shah MP,et al.Application of the ABCD2 score to identify cerebrovascular causes of dizziness in the emer⁃gency department[J].Stroke,2012,43(6):1484-1489.
[15]Arash Mosarrezai MD,Toghae M,Masoud Majed MD,et al.Iso⁃lated Vertigo and Possibility of Brain Ischemia[J].Archives of Iranian medicine,2012,15(8):469-471.
[16]王海霞,唐丽瓯.综合医院神经内科主诉头晕住院病人的鉴别诊断[J].齐鲁医学杂志,2010,25(3):262-264.
[17]Sheehan OC,Merwick A,Kelly LA,et al.Diagnostic usefulness of the ABCD2score to distinguish transient ischemic attack and minor ischemic stroke from noncerebrovascular events:the North Dublin TIA study[J].Stroke,2009,40(11):3449-3454.
The diagnostic value of ABCD2for stroke in hospitalized patients with dizziness
.
CAI Yanli,LUO Yong.Depart⁃ment of Neurology,The First Affiliated Hospital of Chongqing Medical University,No.1 Youyi road,Chongqing 400016, China.Tel:023-65659595.
Objective To evaluate whether ABCD2score can discriminate dizziness patients with and without stroke.Methods This retrospective case-control observational study was conducted in 403 hospitalized patients.Accord⁃ing to the final discharge diagnosis,the patients were divided into two groups:the stroke group and non-stroke group. The areas under the receiver-operator curves and 95%confidence intervals were then generated to estimate the diagnos⁃tic value.Results ABCD2score was higher in stroke group than in non-stroke group.Conclusions ABCD2score can be used to quickly identify dizziness patients with cerebrovascular diseases.
Dizziness ABCD2score Stroke Diagnosis
R743
A
2013-06-17)
(责任编辑:李立)
10.3936/j.issn.1002-0152.2013.12.003
*重庆医科大学附属第一医院神经内科(重庆 400016)
(E-mail:Luoyong1998@163.com)

