原发性肺淋巴瘤的螺旋CT表现及病理特点
钟涛
原发性肺淋巴瘤(primary pulmonary lymphoma,PPL)临床上非常少见,在全身淋巴瘤中仅占1%,仅占整个结外淋巴瘤的3%~4%,因此临床上常常出现误诊的情况[1-3]。笔者搜集11 例经病理证实的PPL的螺旋CT和临床病理资料,结合文献对其螺旋CT表现及病理特点进行回顾性分析,旨在加深对该病的认识,提高与其它肺内疾病的鉴别诊断能力。
材料与方法
1 临床资料
搜集本院2001年-2011年经病理证实的11 例原发性肺淋巴瘤的螺旋CT和临床病理资料,其中男7例,女4例,年龄40~76岁,中位年龄55岁。临床症状:以咳嗽、咳痰为首发症状的4例,胸痛起病2例,发热起病1例,胸闷气短1例,恶心呕吐起病1例,体检发现2例;伴盗汗2例,伴痰中带血1例,伴体重减轻5例。体征:3例双肺呼吸音正常,偶可闻及干、湿性罗音;2例患侧触觉语颤减弱,叩诊浊音,呼吸音减弱;余无明显阳性体征。病史1个月~4年,平均6.3个月。4例有吸烟史。11例患者均符合Kim 等[1]提出的PPL诊断标准:①有明确的组织病理学依据;②病变累及单侧或双侧肺野,伴或不伴肺门、纵膈淋巴结受累;③无其他淋巴结或结外组织器官受侵;④排除纵膈腺瘤;⑤无淋巴瘤病史;⑥确诊后3个月内无累及胸外器官。11例患者中,经手术切除后病理证实4 例,纤维支气管镜肺活检证实2 例,CT引导下经皮肺穿刺活检证实5例。
2 检查方法
采用GE LightSpeed 16层螺旋CT机扫描,扫描层厚10mm,其中8例行增强扫描,行1.25mm 薄层重建,传至ADW 4.2工作站进行多平面重组。增强扫描采用双筒高压注射器经肘前静脉注射碘海醇(300mg I/ml)80~100ml,注射流率3~3.5ml/s,延迟30s后常规扫描。
结 果
1 螺 旋CT表现
主要表现为类圆形和不规则形肿块6例,多位于肺野内带或胸膜下,为单发或多发结节、肿块,边界清楚,密度较低,大小1~6cm,>1cm的病灶内可见支气管充气征(图1),部分病灶内可见空洞及气-液平面。增强扫描病灶明显强化,平均增加42HU,边界更清楚,其内可见明显的含气支气管影。其中4例累及双侧肺野,2例伴胸腔积液,2例伴纵隔、肺门肿大淋巴结。
主要表现为肺中下野多发大片实变影4例,边界清楚或模糊,其内可见支气管充气征,周围仍可见正常的肺组织存在;实变若累及单叶,则酷似大叶性肺炎,表现为毛玻璃样渗出,似肺水肿;若斑片状影沿肺纹理分布,则似小叶性肺炎;实变的肺组织体积一般不缩小,其近端的支气管管腔变窄;偶可见空泡征;1例伴纵隔、肺门肿大淋巴结。增强后病灶轻度强化,强化不均匀,支气管征象更清晰。其中2例累及双侧肺野,2例伴有胸腔积液(图2)。
主要表现为多发粟粒样小结节1例,沿支气管周围呈线样弥漫分布,结节直径<3mm,呈类圆形,边界清楚,密度略低且均匀,边界粗糙,其内可见支气管充气征,主要位于双肺中下肺野中外带。增强后强化不明显,支气管充气征明显,无胸腔积液。纵隔、肺门未见肿大淋巴结(图3)。
所有11例病例中,有7例患者均有2种或3种以上影像学表现(图4~5)。
2.病理结果
手术或活检后病理诊断为非霍奇金淋巴瘤9例,其中4例为低度恶性小B 细胞淋巴瘤,4例为高度恶性大B细胞淋巴瘤,1例为血管中心性淋巴瘤;诊断为霍奇金淋巴瘤2例,为混合细胞型。
3 误诊情况
本组患者确诊前CT诊断为原发性支气管肺癌2例;结节病1例;肺炎3例;肺结核2例;淋巴瘤肺内浸润3例。误诊率高达72.7%。
讨 论
淋巴瘤为全身性疾病,多发生于淋巴结,极少数发生于骨、肺等组织。肺内淋巴瘤主要侵犯肺的间质和支气管粘膜下组织。根据始发部位和病因不同分为3类:继发性肺淋巴瘤;原发性肺淋巴瘤;与免疫缺陷有关的肺淋巴瘤。原发性肺淋巴瘤罕见,为起源于肺内淋巴组织的肿瘤,仅表现为肺的淋巴浸润而不伴有纵隔、肺门和其他部位的淋巴结病变,仅占整个淋巴瘤的1%,多为非霍奇金淋巴瘤,其次为网状细胞淋巴瘤;临床症状多较轻,影像学表现上特征不明显,平时临床中容易误诊[2]。
本病主要沿支气管黏膜下浸润生长,多不引起支气管阻塞,所以早期临床症状较少[3]。临床症状与病变部位和侵袭程度有关,可有咳嗽胸痛,胸闷咯血,呼吸困难,发热等表现,部分患者可有乏力、体重减轻等,一般全身症状较少。本组病例中4例患者以咳嗽、咳痰为首发症状,胸痛起病2例,发热起病1例,胸闷气短1例,恶心呕吐起病1例,余2例病例无明显症状,为查体发现。体征仅有患侧呼吸音减弱,触觉语颤减弱,偶可闻及干、湿罗音。
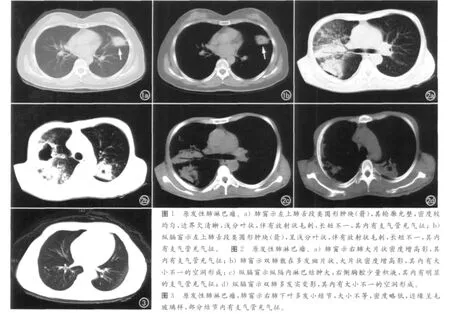
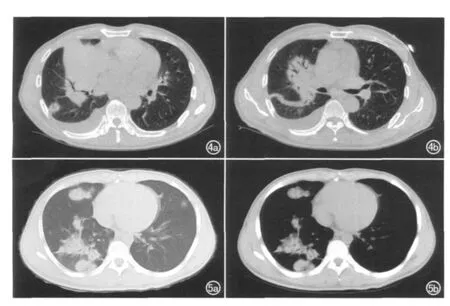
图4 原发性肺淋巴瘤。a)CT示右肺中、下叶大片状密度欠均匀的实变影,边缘模糊,右肺中叶支气管狭窄闭塞,管腔周围可见肿大淋巴结压迫;b)CT示右肺下叶结节灶,其内多发支气管充气征,右侧胸腔积液。 图5 原发性肺淋巴瘤。a)肺窗示右肺实变影,密度欠均匀,其内有支气管充气征,边缘模糊;b)纵膈窗示右肺多个结节影,其内有支气管充气征。
原发性肺淋巴瘤的肿瘤细胞可沿支气管、血管外周淋巴窦道途径浸润扩散,引起支气管、血管、淋巴管周围组织结构增厚或在局部形成结节或肿块,肿瘤细胞可浸润叶间裂、肺泡间隔,可形成间质性肺炎样改变及肺毛玻璃样改变;向肺泡腔内浸润可出现类似腺泡结节样改变,引起大小不等的结节、肿块及肺实变等表现;肿瘤细胞破坏支气管基底膜及粘膜上皮层,引起支气管变形、狭窄,引起阻塞性肺炎样改变。与结内淋巴瘤侵犯肺组织截然不同,肿瘤往往局限于起源器官,进展时可侵犯肺门或纵膈淋巴结,播散时可侵犯其他器官[4]。
根据原发性肺淋巴瘤病理学特点,其影像学表现多种多样,综合文献[5]及本组资料,将其归纳为以下几种类型:①结节肿块型,最常见,多为单发病灶,且边界模糊,病灶内可见支气管充气征,部分病灶内可见空洞和气液平;②肺炎或肺泡型,表现为沿肺段或肺叶分布的模糊斑片影,可见支气管充气征,偶见空洞;③粟粒型,表现为直径小于1cm 的多发小结节,边界粗糙,无支气管充气征;④支气管血管淋巴管型(间质型),最少见,表现为弥散的细或粗糙网状结构或网状小结节或毛玻璃样变。本组病例中,6例为结节肿块型,4例为肺炎或肺泡型,1 例为粟粒型,本组未见支气管血管淋巴管型(间质型)。其中7 例患者均有2种或2种以上影像学表现。
原发性肺淋巴瘤起源于肺内淋巴组织,病理学上分为霍奇金淋巴瘤和非霍奇金淋巴瘤,其中绝大多数为非霍奇金淋巴瘤。细胞来源多数为B 细胞来源的支气管黏膜相关性B 细胞淋巴瘤[6]。非霍奇金淋巴瘤又可分为4种类型,起源于支气管粘膜相关淋巴组织的低度恶性小B细胞淋巴瘤;高度恶性大B细胞淋巴瘤;血管中心性淋巴瘤;其他罕见类型,如血管内淋巴瘤等[7]。本组病例中非霍奇金淋巴瘤9例,其中有4例为低度恶性小B 细胞淋巴瘤,其中3 例在CT分类中主要表现为肺炎、肺泡型,1例为结节肿块型和肺炎肺泡型混合型;4例为高度恶性大B 细胞淋巴瘤,其中4例CT表现为结节肿块型,主要表现为肺内单发或多发的结节或肿块影,有2例也伴有少许实变影;1例为血管中心性淋巴瘤,CT表现为粟粒型,主要表现是肺内多发小结节。霍奇金氏淋巴瘤2例,为混合细胞型,基本上是结节、实变混合型。
原发性肺淋巴瘤发病率低,根据其病理学分型特点,其CT表现多种多样,且可同时有多种表现,若没有较为特征的影像学表现及比较典型的临床表现,极易误诊,本组误诊率为72.7%。在确诊之前曾被怀疑原发性支气管肺癌2例;结节病1例;肺炎3例;肺结核2例等。
结节、肿块型肺淋巴瘤与肺癌的鉴别:肺泡癌与原发性肺淋巴瘤开始均以肺周围结节或支气管征象的肺实变为主要征象,但肺癌患者呼吸道症状较重,咳大量泡沫痰、呼吸困难及痰中可找到癌细胞,病变进展较快且支气管征象常扭曲。淋巴瘤常有周期性发热。原发性中心型支气管肺癌主要表现为肺门区不规则肿块,常伴有阻塞性肺炎、肺不张,常侵犯支气管管腔,管壁增厚,管腔狭窄或梗阻;而肿块型淋巴瘤支气管通畅,病灶内可见含气支气管影。周围型肺癌瘤体多呈分叶状,肿块阴影边缘模糊或毛刺是周围型肺癌的特征,结合肺内继发性病变、邻近胸膜受侵及肺部转移,一般较易鉴别,若是孤立性肿块,内见支气管征象则以后者多见。肺炎型细支气管肺泡癌的鉴别要点是支气管充气征多呈“枯树枝”状,病人呼吸困难,痰中可找到癌细胞[8]。
结节、肿块型肺淋巴瘤与结节病的鉴别:结节病症状较轻,多表现为肺门对称性淋巴结增大,纵膈内淋巴结增大少见。肺内出现多发结节时,肺门淋巴结可缩小。后期病情以肺纤维化为主,本病总体上呈良性改变,有自然愈合倾向,与肺淋巴瘤病程长且病情逐渐加重不同。
实变型肺淋巴瘤与肺炎的鉴别:由于肺淋巴瘤倾向于侵犯支气管外的间质结构,实变型肺淋巴瘤的实变的肺内含空气影及空气支气管征,但病变常侵犯支气管壁致管壁增厚、狭窄,而肺炎支气管多通畅,管壁不增厚,临床上有肺炎的特征性表现。短期随访,淋巴瘤病变有所进展,肺炎病变则明显吸收好转;前者血象正常,后者白细胞总数及中性粒细胞增高。
粟粒型肺淋巴瘤与粟粒型肺结核的鉴别:淋巴瘤的粟粒结节主要分布在中下肺野中外带,可伴有间质性改变;粟粒型肺结核的病变一般分布在中上肺野,无间质性改变,结合临床及结核菌素实验有助于鉴别。
支气管血管淋巴管型(间质型)淋巴瘤与支气管内膜结核鉴别较困难,但支气管内膜结核的病变多发生在肺段以及段以下支气管,且在肺野的其它部位多有结核灶,痰中找到结核杆菌有鉴别意义。
综上所述,当肺部影像表现为粟粒状、结节、肿块或实变病灶并伴有支气管充气征,合并肺间质性改变,无肺门及纵隔淋巴结的肿大,并有以下表现有助于原发性肺淋巴瘤诊断的可能:①年龄位于60岁左右,无症状或咳嗽、咳少量痰,有胸闷、胸痛、呼吸困难等呼吸道症状者;②抗炎、抗结核治疗无效;③病灶变化趋势不大或渐进性加重,并且长期存在。而最终确诊仍需依靠病理结果。
[1]Kim JH,Lee SH,Park J,et al.Primary pulmonary non Hodgkin's lymphoma[J].Jpn J Clin Oncol,2004,34(9):510-514.
[2]田欣伦,冯瑞娥,施举红,等.原发性肺淋巴瘤18例临床和影像及病理特点[J].中华结核和呼吸杂志,2008,31(6):401-405.
[3]郭佑民,孙洁,刘继汉.肺淋巴瘤的影像学诊断[J].中国医学计算机成像杂志,2001,7(1):60-66.
[4]徐珊琦,张清媛,汤大北,等.原发性肺淋巴瘤15例临床分析[J].实用肿瘤学杂志,2011,25(2):145-148.
[5]宋伟,王立,严洪珍.肺内淋巴瘤的影像诊断[J].中华放射学杂志,2001,35(1):49-51.
[6]张连斌,孙玉鳄,于长海,等.原发性肺淋巴瘤的临床诊断和外科治疗[J].中华外科杂志,2006,44(2):97-99.
[7]赵倩,赵绍宏,蔡祖龙,等.原发性肺淋巴瘤的CT表现[J].中国医学影像学杂志,2009,17(1):42-45.
[8]杨志强.肺原发性淋巴瘤的CT诊断[J].实用医技杂志,2011,18(4):367-368.