无创呼吸机在急性左心衰竭合并Ⅱ型呼吸衰竭早期治疗和延迟治疗的对比研究
党宗彦 徐凌云 刘小健 何再明
上海市普陀区利群医院急诊科,上海 200333
急性左心衰竭是急诊科一种常见的急症,常合并呼吸衰竭,临床上主要表现为低氧血症、肺水肿等,严重危害患者的健康,死亡率极高。一旦诊断需立即治疗,传统的常规治疗主要包括改变体位、强心、利尿、扩血管、鼻导管或面罩给氧等治疗,可缓解症状,但疗效不显著,在治疗后1~2 h后部分患者未缓解,再给予呼吸机治疗,其中部分患者需要行气管插管后呼吸机治疗,甚至有部分患者出现严重呼吸衰竭导致死亡,因此及时有效的治疗呼吸衰竭至关重要[1]。国内外文献报道应用无创呼吸机治疗急性左心衰竭合并呼吸衰竭,可以迅速纠正低氧血症,改善心功能,避免或减少气管插管率,并取得良好疗效[2-3]。但延迟给予呼吸机治疗和早期给予呼吸机治疗的疗效比较的相关研究较少,因此本文回顾性分析我院急诊科2008年6月~2010年2月收治的给予延迟呼吸机治疗的急性左心衰竭合并Ⅱ型呼吸衰竭95例患者及2010年4月~2011年10月收治的给予早期呼吸机治疗的急性左心衰合并Ⅱ型呼吸衰竭的90例患者临床资料,观察延迟治疗和早期治疗在这些患者中的治疗效果,探讨早期治疗在急性左心衰竭合并Ⅱ型呼吸衰竭治疗中的临床价值,为临床治疗提供依据,现报道如下:
1 资料与方法
1.1 一般资料
选取2008年6月~2010年2月收治急性左心衰合并Ⅱ型呼吸衰竭的患者95例为延迟治疗组,其中,男53例,女42例,年龄32~84岁,平均(61.0±13.1)岁。选取2010年4月~2011年10月收治急性左心衰合并Ⅱ型呼吸衰竭的患者90例为早期治疗组,其中,男44例,女46例,年龄34~86岁,平均(63.0±12.8)岁。两组患者的性别、年龄、病情、症状等资料经统计学分析,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
急性左心衰竭:急性起病,突发胸闷,呼吸困难,端坐呼吸,双肺可闻及湿啰音,胸片有肺水肿。心功能分级按NYHA分级均为Ⅳ级。合并Ⅱ型呼吸衰竭:氧分压(PaO2)<60 mm Hg(1 mm Hg=0.133 kPa)伴二氧化碳分压(PaCO2)>50 mm Hg。除肺部其他疾病所引起的Ⅱ型呼吸衰竭;并无其他系统的并发症。
1.3 方法
延迟治疗组采用镇静、改变体位、强心、利尿、扩血管、鼻导管或面罩吸氧等常规治疗,经治疗1~2 h后无缓解者,行给予呼吸机治疗,其中部分患者需要插管后再行呼吸机治疗。早期治疗组在常规治疗的基础上,同时面罩呼吸机辅助治疗,均符合机械通气的指征。呼吸机参数设置:呼吸频率14~20次/min,潮气量8~10 mL/kg,氧浓度(FiO2)100%~40%,呼气末正压通气(PEEP)3~8 cm H2O(1 cm H2O=0.098 kPa)。密切观察患者病情变化,根据患者临床症状及血气分析结果调整呼吸机参数,直至满足撤机条件时方可撤机。病情好转标准:心率、血压、呼吸等生命体征平稳;两肺湿音减少到1/2肺野以下;动脉血气恢复正常。病情好转率=病情好转的病例数/病情好转的病例数+无效的病例数。
1.4 观察指标
监测指标:①经治疗3 h后观察患者发绀、意识、肺啰音等情况;并检测心率(HR)、呼吸频率(RR)、平均动脉压(MBP)等;②呼吸机治疗前后各抽取动脉血约0.5 mL,查血气分析,测PaO2;③病情好转率;④病情好转时间和住院时间;⑤气管插管率。
1.5 统计学方法
应用SPSS 17.0软件包进行统计学处理,计量资料数据以均数±标准差表示,比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 治疗前后症状与体征比较分析
两组患者治疗前的HR、RR、MBP和PaO2,差异无统计学意义(P>0.05)。经过治疗3 h后,两组患者HR、RR和MBP较治疗前降低,PaO2较治疗前升高,差异均有统计学意义(均P<0.05)。与延迟治疗组相比较,早期治疗组患者的HR、RR和MBP降低更显著,PaO2升高,差异均有统计学意义(均P<0.05)。治疗后两组患者的发绀、意识、肺啰音等临床症状均明显改善,且早期治疗组治疗效果优于延迟治疗组。见表1。
表1 两组患者治疗前后的HR、RR、MBP和PaO2比较(±s)
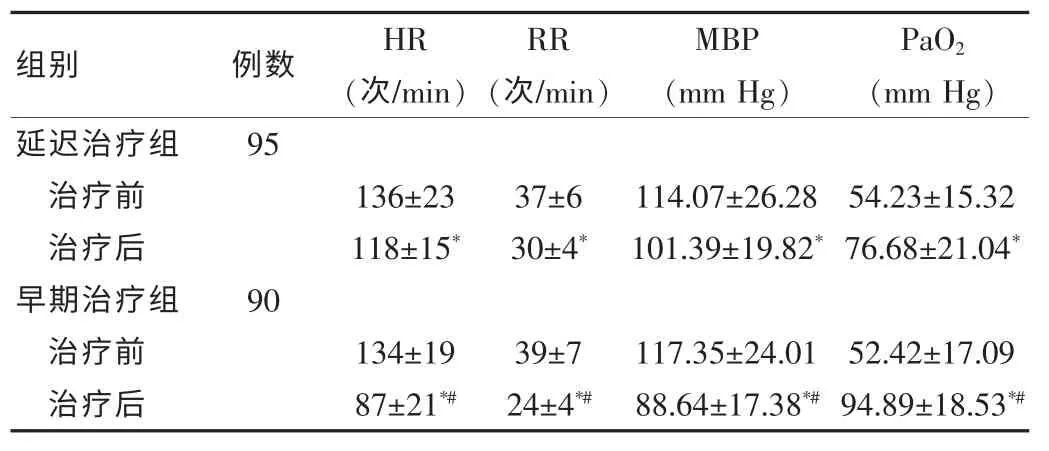
表1 两组患者治疗前后的HR、RR、MBP和PaO2比较(±s)
注:与治疗前比较,*P<0.05;与延迟治疗组治疗后比较,#P<0.05
组别 例数HR(次/min)RR(次/min)MBP(mm Hg)PaO2(mm Hg)延迟治疗组治疗前治疗后早期治疗组治疗前治疗后95 136±23 118±15*37±6 30±4*114.07±26.28 101.39±19.82*54.23±15.32 76.68±21.04*90 134±19 87±21*#39±7 24±4*#117.35±24.01 88.64±17.38*#52.42±17.09 94.89±18.53*#
2.2 治疗后两组患者的好转率比较分析
经过治疗后,延迟治疗组95例患者,好转47例,好转率为49.5%,早期治疗组90例患者,经过治疗好转62例,好转率为68.9%。与延迟治疗组相比,早期治疗组患者的好转率升高,差异有统计学意义(P<0.05)。
2.3 病情好转时间及住院时间比较
延迟治疗组患者病情好转时间为(25.10±8.95)h,住院时间为(16.70±3.05)d,早期治疗组病情好转时间为(15.60±6.82)h,住院时间为(12.10±2.14)d。与延迟治疗组相比较,早期治疗组患者病情好转时间和住院时间明显缩短(P<0.05)。见表2。
表2 治疗后两组患者病情好转时间及住院时间比较(±s)

表2 治疗后两组患者病情好转时间及住院时间比较(±s)
注:与延迟治疗组相比,*P<0.05
组别 例数 病情好转时间(h)住院时间(d)延迟治疗组早期治疗组95 90 25.10±8.95 15.60±6.82*16.70±3.05 12.10±2.14*
2.4 治疗后两组患者气管插管率比较分析
两组患者经治疗后,延迟治疗组患者行气管插管或气管切开者23例(24.2%)。早期治疗组患者行气管插管或气管切开者8例(8.9%)。与延迟治疗组相比,早期治疗组患者行气管插管或气管切开患者比率低(P<0.05)。
3 讨论
急性左心衰竭患者病情危重,起病急,变化快,常合并呼吸衰竭。发作时心排血量急剧减少,心室舒张期末压升高,肺静脉回流不畅,导致肺静脉压升高,使大量液体渗入到肺间质和肺泡内,引起肺水肿,使肺泡通气和换气障碍,从而引起严重的低氧血症,主要表现为端坐呼吸、咳嗽、咳粉红色泡沫痰等,若不及时处理可能发生多脏器功能衰竭,导致患者死亡[4-5]。因此如何快速有效地纠正低氧血症是决定治疗成败的关键因素之一。一般情况下,急性左心衰患者经过镇静、改变体位、强心、利尿、扩血管、鼻导管或面罩给氧等常规治疗后,多数患者可缓解[6],但针对急性左心衰合并Ⅱ型呼吸衰竭患者病情极危重,常规治疗方法常不能达到满意的效果,部分患者经治疗1~2 h后需要给予呼吸机治疗,还有部分患者需要进行气管插管后给予呼吸机治疗。以往急性左心衰竭是机械通气的禁忌证,但随着机械通气技术的不断完善和人们对其对血流动力学影响的深入研究,呼吸机作为一种辅助治疗被广泛认可,并取得良好治疗效果。一般认为机械通气可迅速有效地减少减轻肺水肿、缓解呼吸困难、纠正低氧血症、环节心功能衰竭症状[7]。
目前国内外有大量基础研究及临床经验证实,呼吸机治疗可改善急性左心衰伴急性肺水肿患者的心肺功能和症状。在临床实践过程中,笔者早期经面罩给予呼吸机治疗治疗急性左心衰合并Ⅱ型呼吸衰竭患者,该方式为无创性,较有创性比较有许多优点,如操作简单方便,患者的不适感较轻,多能耐受,尤其对于清醒患者,更易于接受,适用范围较广,且并发症少,主要有低血压和胃肠胀气,但一般程度较轻,不需特殊处理,通气结束后可缓解[8]。急性左心衰合并Ⅱ型呼吸衰竭患者多有肺水肿,因此采用该方法可改病情,减轻肺水肿,提高疗效。
有许多研究证实,无创呼吸机治疗急性左心衰竭伴呼吸衰竭的患者,可明显提高疗效[9-11],与本文结果相一致。同时本研究结果还显示:与延迟治疗组相比,早期治疗组患者早期即刻给予无创呼吸机治疗后紫绀,肺啰音和意识等明显好转,HR、RR、MBP和PaO2改善明显。由于更快地缓解临床症状,从而缩短了住院时间,提高了好转率,减少了插管率。其疗效与开始给予机械通气的时间相关,早期给予呼吸机治疗其疗效明显优于延迟治疗患者,因此急性左心衰合并Ⅱ型呼吸衰竭患者如果有呼吸机治疗的指征,不应在常规治疗效果不佳后再给予呼吸机治疗,而是立即给予,可以缩短病程,减少药物使用,提高病情好转率,减少气管插管。早期采用无创呼吸机治疗作为一种安全有效治疗方法,且操作简便,减少插管率,创伤小,减轻患者痛苦,缩短了住院时间,值得在临床上进一步推广应用。
[1]潘峰,李文碧,李海东,等.无创正压通气治疗急性左心衰合并呼吸衰竭疗效分析[J].陕西医学杂志,2010,39(8):1044-1045.
[2]陈光辉,文亮.早期无创正压通气纠正急性左心衰竭所致严重低氧血症效果观察[J].实用医院临床杂志,2007,4(3):40-43.
[3]肖超烈,欧自高,郭福霞,等.无创通气在急性左心衰合并低氧血症患者抢救中的应用[J].广东医学,2006,27(9):1340-1342.
[4]奚安,余猛进.无创呼吸机治疗急性左心衰竭疗效观察[J].临床医学,2009,29(12):58-59.
[5]张静,贺明,吴琴,等.机械通气在急性左心衰竭中的临床应用[J].临床医药实践杂志,2008,17(10):1049-1050.
[6]陈建南,陈萍.急性左心衰竭215例临床分析[J].海南医学,2010,21(18):32-35.
[7]张飚.机械通气辅助治疗急性左心衰竭的疗效观察[J].中国现代医药杂志,2011,13(9):83-85.
[8]梁儒信,梁宏明,廖伟.无创与有创机械通气救治急性左心衰竭的比较研究[J].中国实用医药,2011,6(10):7-9.
[9]Fedullo AJ,Wahl GW.Acute cardiogenic pulmonary edema treated with mechanical ventilation factors determing in hospital mortality[J].Chest,2005,99(5):1220-1226.
[10]陈文智,赵中.无创正压通气抢救急性左心衰竭合并Ⅰ型呼吸衰竭的应用研究[J].国际医药卫生导报,2005,11(20):24-26.
[11]Markku S,Michael B,Martin R,et al.Executive summary of the guidelines on the diagnosis and treatment of acute failure.The Task by the European Society of intensive care medicine(ES-ICM)[J].Europ Heart,2005,26(4):384-416.

