3种胰岛素治疗方案对糖尿病合并肺部感染的疗效比较
余彩霞
糖尿病(diabetes mellitus,DM)是一组以慢性高血糖为特征,伴有碳水化合物、脂肪及蛋白质代谢异常的疾病群。随着人们生活方式的改变、饮食结构的变化、人口老龄化趋势的发展,糖尿病的患病人数正逐年增加。糖尿病患者易并发感染,其中以肺部感染为主,而且合并感染多较严重,不易控制。感染作为一种应激,可引起血糖波动,往往可加重糖尿病的代谢紊乱,是糖尿病患者死亡的重要原因之一[1]。因此,对于糖尿病合并肺部感染的患者,合理地控制血糖是治疗成败的关键。
1 资料与方法
1.1一般资料选择2008年12月~2010年12月入住我科的糖尿病合并肺部感染患者65例,男42例,女23例,年龄38~81岁,平均(56.9±7.2)岁;随机分成A、B、C共3组,A组23例,B组22例,C组20例,3组患者在年龄、性别、疾病程度、血糖水平等方面无显著性差异,具有可比性。
1.2诊断标准糖尿病诊断标准采用1999年WHO诊断及分类标准。肺炎诊断标准参照社区获得性肺炎诊断及治疗指南(草案)。
1.3疗效判断疗效评定标准依据卫生部1993年制订的《抗菌药物临床研究指导原则》进行判断。痊愈:症状、体征、实验室检查及病原学完全恢复正常;显效:病情明显好转,但上述4项中有1项未完全恢复正常;进步:用药后病情有所好转,但不够明显;无效:用药后病情无明显改善或有所加重。痊愈、显效和进步合计为有效,据此计算总有效率。
1.4治疗方法基础治疗:选用有效的抗生素,根据病情可单用一种或联合多种抗生素, 同时根据病情给予吸氧、平喘、化痰等对症及支持治疗,3个治疗组无差异。A组采用基础治疗加诺和灵30R,每天早、晚餐前或早、中、晚餐前即刻皮下注射,根据空腹和早、中、晚餐后2 h 和睡前血糖调整诺和灵30R 的用量,以达理想血糖控制标准;B组采用基础治疗加诺和灵R(100 U/mL)胰岛素泵持续皮下注射;C组采用诺和灵R ( 100 U /mL)三餐前及诺和灵N睡前,每日4次皮下注射。住院期间逐渐增加剂量,达到理想血糖控制标准。3组均监测三餐前及三餐后2 h手指末梢血糖。
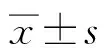
2 结果
2.1 3组血糖变化及安全性比较3组血糖均得到较好控制,A组和B组明显优于C组,差异有统计学意义,但A组和B组之间比较无统计学差异。平均住院日,A组和B组比C组缩短, 差异均具有显著性,但A组和B组之间比较无统计学差异。见表1。治疗过程中,A组发生低血糖2例,发生率为8.70%;B组发生低血糖4例,发生率为18.19%。C组发生低血糖6例,发生率为30.00%。经统计学比较,3组低血糖发生率有显著性差异(P<0.05),其中A组的低血糖发生率最低。
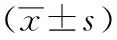
表1 3种治疗方案效果比较
2.2 3组治疗有效率比较A组疗效最好,与另两组相比差异显著,P<0.05。见表2。
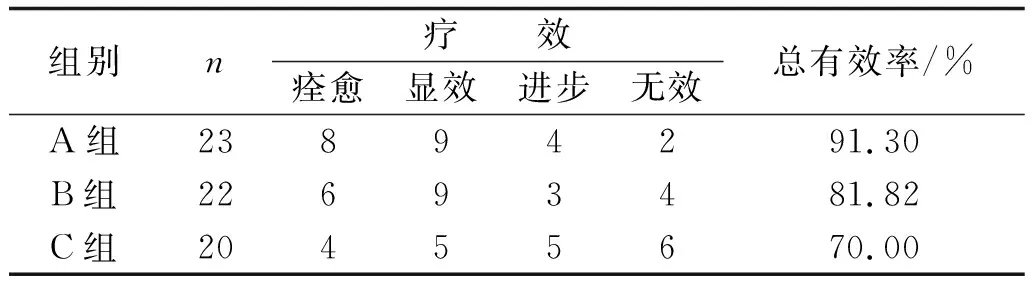
表2 3种治疗方案有效率比较
3 讨论
糖尿病合并肺部感染,以中老年人多见,肺部感染的发生不仅与原发病有关,而且与年龄有关,年龄越大,感染机会越大。糖尿病本身以及糖尿病的诸多合并症,极易造成感染。并发的心肾功能损害、营养不良、水电解质平衡失调等,使机体对感染及应激状态的耐受性下降,免疫力降低,使病原菌清除困难,病情易恶化,严重时可发生急性代谢紊乱,如酮症酸中毒等,而且并发症越多,感染机会越大,感染越难控制[2]。糖尿病合并肺部感染与以下几个因素有关:①高血糖状态可延缓淋巴细胞分裂,抑制中性粒细胞和单核—巨噬细胞系统的功能,使肺部清除病原微生物能力下降,尤其是酮症酸中毒时更容易并发肺部感染[3]。②高血糖引发的一系列代谢改变可导致机体免疫能力下降,当免疫失调后可导致局限性呼吸道的免疫缺陷,对细菌杀灭能力下降[4]。此外,中老年人细胞免疫功能低下、生理适应性逐渐减退、防御感染能力下降,呼吸器官和其他脏器一样发生进行性老化,呼吸道机械清除和防御能力下降,有利于细菌的入侵和繁殖,从而易反复引起呼吸道的感染[5]。③肺部微血管病变导致肺组织缺氧及氧的弥散障碍,使红细胞及胞内多种代谢酶结构和功能异常,红细胞黏附性增强、携氧能力和变形性降低等,这些均可加重微循环障碍[6]。
本研究使用诺和灵30R和诺和灵R控制血糖,诺和灵30R是通过基因重组技术生产的预先混合型生物人胰岛素,含有30%可溶性胰岛素和70%低精蛋白锌胰岛素混悬液,为双效胰岛素制剂。本品的双时相组分包含短效胰岛素和中效胰岛素。诺和灵R是一种超短效人胰岛素类似物,是采用重组DNA 技术将人胰岛素β 链上第28位的脯氨酸以门冬氨酸代替而成,与天然人胰岛素在其他方面结构完全相同。
参考文献:
[1] 陈萍,兀威.糖尿病合并肺部感染的诊治[J].中国实用内科杂志,2004,24(6):324.
[2] 吴乐霞,胡琛亮.糖尿病患者合并感染的易感因素分析[J].实用全科医学,2006,4(3):303-304.
[3] Lu SH,Zhou JY.Pathogenic bacteria and risk factor analyses of fungal infection in patients with chronic obstructive pulmonary diseases complicated with diabetes[J].Chin J Icroecol,2010, 22(7):637-639.
[4] 叶蓉绍,盛正妍,刘嵋,等.成人隐匿性自身免疫性糖尿病的临床特点和诊断要点[J].中国糖尿病杂志,2008,8(1):24-26.
[5] Wang CS,Yang CJ,Chen HC,et al.Cimpact of type 2 diabetes on manifestations and treatment outcome of pulmonary tuberculosis epidemiol[J].Infect,2009,137:203-210.
[6] 陈燕,陈平,刘志军,等.慢性阻塞性肺疾病558例肺功能特征分析[J].中国医师杂志,2004, 6(2):214-216.

