超声造影血流灌注特点在子宫内膜癌与内膜息肉鉴别诊断中的价值
陈丽霞 陈顺平 李慧敏 朱雪莲
子宫内膜癌为女性生殖道常见三大恶性肿瘤之一,发病率有上升趋势,且年轻化。以往临床诊断主要依赖分段诊断性刮宫,但5% ~15%患者由于内膜取样不足,8%老年人因宫颈狭窄不能进行诊刮而无法诊断,当患者年龄>70岁时,比例上升至17%,且年轻女性容易被临床医师误诊为功能性出血而被忽略。经阴道彩色多普勒检查对异常子宫内膜疾病有较高的诊断价值,但边界清晰的早期内膜癌与不典型的内膜息肉等鉴别诊断方面能力有限[1~3]。本研究应用经阴道超声造影技术,即实时超声造影匹配成像技术(contrast tuned imaging,CnTI)结合经阴道腔内探查对子宫内膜癌及内膜息肉超声造影血流灌注特点的进行观察分析,旨在提高术前超声诊断符合率。
资料与方法
1.研究对象:选择2008年1月~2011年3月在笔者医院术前超声造影、术后病理检查确诊的56例患者(其中内膜癌26例,内膜息肉30例)进行经阴道腔内实时超声造影检查。年龄25~78岁,平均年龄55.7±9.7岁,绝经期女性40例,生育期女性16例,表现为子宫异常出血38例,无症状18例。
2.仪器与方法:采用百胜Mylab90型彩色多普勒超声诊断仪,配备CnTI成像软件,使用腔内探头型号EC123,探头频率3.0~9.0MHz及低机械指数造影成像技术。造影剂使用SonoVue(Bracco公司),造影剂制备及使用按说明书进行。
常规经阴道超声观察病灶后,启动超声造影模式,造影剂注入后对病灶纵切面连续观察3min以上,10min后进行病灶横切面的观察。由2名有多年超声诊断经验的医师对造影前后资料的进行脱机分析。超声造影血流灌注特点的观察内容包括:①灌注时相早晚,即比较病变与周围肌层增强时相的到达时间、达峰时间及消退相的早晚,分为早到达、早达峰、早消退的“早进早退”型及其他类型(如早到达、早达峰、晚消退或同步到达、达峰、消退等);②增强时相的灌注方式:向心型—由外周向中心灌注,离心型—由中心向外周灌注,整体型—增强由多个方向同时开始,无明确的方向;③病变增强强度与均度:根据病变达峰时增强强度与周围肌层比较,同时结合达峰时病变内部增强均匀程度进行分类:均匀高增强、均匀等增强、均匀低增强、不均匀增强(高、低不等,或部分区域不增强);④增强时相病变主要供血血管的显示特点:观察病变中心有或无粗大血管先显影,血管数量,分布是否规则,病变周边肌层内有或无滋养血管显影。
3.统计学方法:数据分析采用SPSS 13.0统计软件,子宫内膜癌组与内膜息肉组超声造影血流灌注特点对比采用卡方检验。p<0.05为差异有统计学意义。
结 果
26例内膜癌中有2例诊断错误,1例为Ia期患者,1例为内膜癌合并黏膜下肌瘤患者,30例内膜息肉中2例误诊为内膜癌,总的诊断准确率为92.8%(52/56)。两组病例超声造影血流灌注特点具体分析如下。
1.灌注时相特点:见表1。内膜癌组表现以早进早退型为主(图1),占53.8%(14/26),而内膜息肉组无1例表现为早进早退型。两组在分布上差别具有统计学意义。

表1 内膜癌与内膜息肉的灌注时相特点(n)

图1 子宫内膜癌早进早退过程
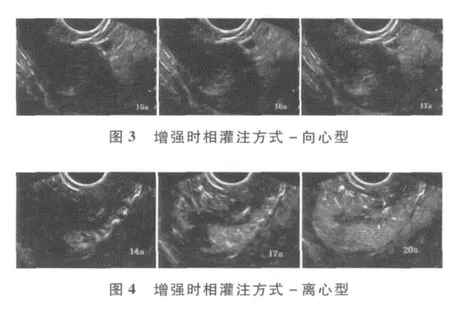
2.增强时相的灌注方式:见表2。内膜癌组中整体型(图2)为主,占 61.5%(16/26),向心型(图3)其次,占 26.9%(7/26),离心型最少,占 11.5%(3/26)。内膜息肉组中灌注方式表现以离心型(图4)为主,占96.7%(29/30),无一例为向心型;两组在灌注方式分布上差异具有统计学意义。
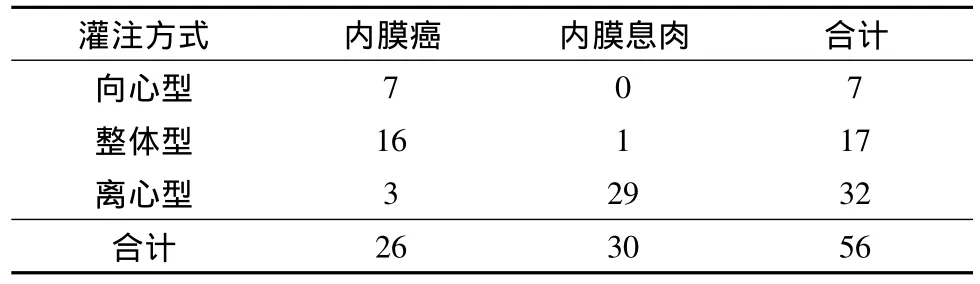
表2 内膜癌与内膜息肉灌注方式比较(n)
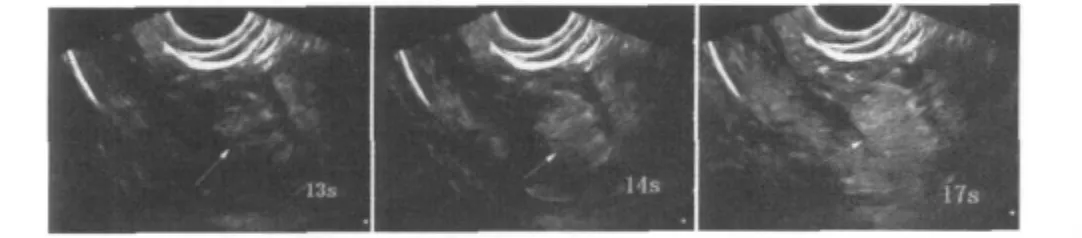
图2 增强时相灌注方式-整体型
3.病变增强强度与均度:表3、图5。内膜癌组以均匀高增强为主,占57.7%(15/26),其次为均匀等增强,占34.6%(9/26),无一例表现为均匀低增强,内膜息肉组表现均匀等增强、不均匀增强为主,分别占40%(12/30)、33.3%(10/30)。两组在增强强度与均度分布上差异具有统计学意义。

表3 子宫腔良恶性病变增强强度与均度分布特点的比较(n)

图5 病变增强强度与均度
4.增强时相主要供血血管的显示特点:见表4,图6。内膜癌组中23例均未见病变中心粗大供血血管,表现以微血管供血为主,占88.5%(23/26),其中6例病变周边肌层滋养血管首先显影,早于周围正常肌层。内膜息肉组中心见粗大血管共25例,占83.3%(25/30),粗大血管与周围肌层弓形动脉同步或略晚增强,血管数量为1支至多支不等。两组在分布上具有统计学意义。

表4 病灶主要供血血管显示
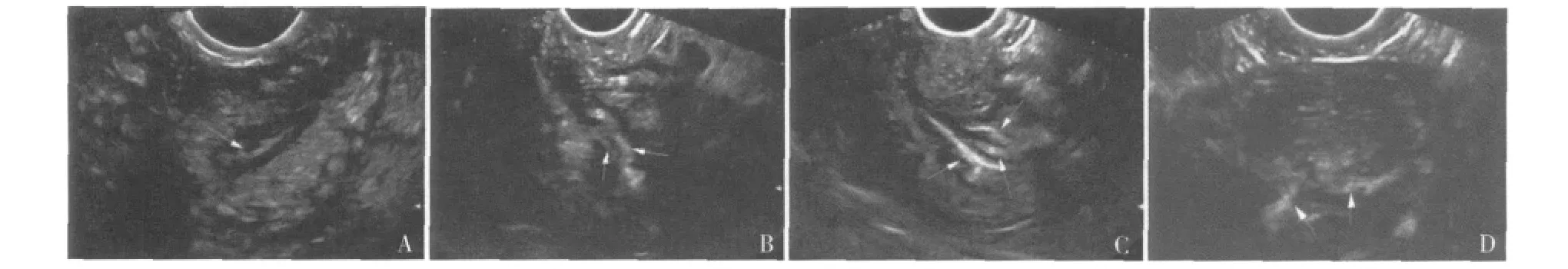
图6 病变主要供血血管
讨 论
宫腔内病变病种多样,内膜癌、内膜息肉是常见病变,手术方式与预后完全不同,故内膜癌的早期检出对临床至关重要。经阴道彩色多普勒是目前诊断子宫腔内病变性质的首选检查方法,但在早期内膜癌及不典型内膜息肉的鉴别诊断方面尚存在明显的不足。近几年来,随着超声造影技术的发展,国内外学者对子宫腔病变的超声造影做了一些报道,黄东梅等[4]认为内膜癌造影表现为病变滋养血管先增强,随即病变与肌层同步强化,消退早于肌层。刘真真等[5]总结了30例内膜癌的超声造影特点及时间-强度曲线参数特征,认为具有一定的规律性。罗渝昆等[6]认为宫腔不同病变造影灌注方式不同,张盛敏等[7]认为超声造影较传统彩超有利于提高对宫腔病变的诊断符合率,通过部分学者初步探讨得出超声造影在宫腔病变性质判断上具有一定应用价值。本研究采用经阴道超声造影技术对内膜癌与内膜息肉血流灌注特点进行观察分析,相对经腹部超声检查造影技术具有分辨率高、图像清晰等优点,且第2代超声造影剂以声诺维为代表,气泡稳定性好,可以更加容易显示超声造影血流灌注的细节。
子宫内膜癌灌注时相上表现以造影剂早到达、早达峰、早消退的“早进早退型”为主,内膜息肉中无一例表现为早进早退类型。增强强度与均度表现上子宫内膜癌以均匀高增强为主,无一例表现均匀低增强。由于良性病变内的血供不丰富,血流阻力相对较高,内膜癌癌细胞浸润破坏了原有的正常血管,诱导产生畸变的新生微小血管、动-静脉瘘,流向恶性病变区域的血流量增加、阻力低,故超声造影表现为早进早退,恶性病变内微泡灌注流量大,总量多,故增强强度高,而内膜息肉以均匀等增强及不均匀增强为主,由于内膜息肉中局部腺体扩张,表现为囊性变,超声造影可以表现含不增强区域[8]。但内膜癌的不同分期及分化程度不同,灌注时相分布上有差异,还有待扩大样本量,进行细化分析,癌灶较大时,中心出现坏死,也可表现为不均匀增强。增强时相的灌注方式上内膜癌以非离心型为主,即向心型或整体型,离心型最少,均为病灶充满宫腔,甚至侵犯宫颈的患者。内膜息肉表现以离心型为主,整体型为次,向心型最少;两者分布上具有统计学意义。增强时相病变主要供血血管的显示特点:内膜息肉表现为病变中心粗大血管先显影,较周围肌层弓形动脉同步增强或略晚增强,然后团块整体增强;内膜癌以微血管供血为主,中心未见粗大供血动脉,特征性表现为病变周边肌层见滋养血管先显影,早于周围正常肌层,然后团块整体迅速增强。两者在灌注方式及主要供血动脉的表现上有较大差异,具有一定的病理学基础。内膜息肉病理以内膜增粗的血供为特点,并且有完整的血管壁,故超声造影可以清晰显示内膜息肉的主要供血动脉,沿宫腔走行,与经阴道彩色多普勒检查(TVCDS)显示特点相符合,造影剂灌注首先到达内膜息肉的主要供血动脉然后团块整体增强,表现为离心型的灌注方式。内膜癌以丰富的微血管及大量动-静脉瘘供血为病理特点,造影剂对微血管显示的敏感性是TVCDS无法比拟的,动-静脉瘘没有完整的血管壁,造影剂迅速灌注,故病灶中心不显示粗大供血动脉,与TVCDS显示丰富的多支粗大血管表现完全不同。
内膜息肉与内膜癌超声造影血流灌注具有一定特异性,通过灌注时相分布、增强时相的灌注方式、病变增强强度与均度、增强时相病变主要供血血管的显示特点4个方面进行观察分析,可以找出鉴别诊断的要点,有助于内膜癌与内膜息肉的鉴别诊断及内膜癌的早期检出。
1 Goldstein RB,Bree RL,Benson CB,et al.Evaluation of the woman with postmenopausal bleeding:Society of Radiologists in Ultrasound Sponsored Consensus Conference Statement[J].J Ultrasound Med,2001,20(10):1025 -1036
2 Koss LG,Schreiber K,Oberlander G,et al.Screening of asymptomatic women for endometrial cancer[J].Obstet Gynecol,1981,57(6):681-691
3 陈薇,刘朝阳.经阴道超声诊断子宫内膜病变价值的探讨[J].中国妇幼保健,2008,23(21):3053-3054
4 黄冬梅,张新玲,郑荣琴,等.声学造影在子宫肿瘤诊断中的应用[J].中国医学影像技术,2006,22(2):199-201
5 刘真真,姜玉新,戴晴,等.子宫内膜癌的超声造影研究[J].中华超声影像学杂志,2008,17(7):604 -607
6 罗渝昆,汪龙霞,王军燕,等.低机械指数实时超声造影对子宫腔内病变的诊断价值[J].中国超声医学杂志,2007,23(6):473-475
7 张盛敏,许幼峰,陈伟英.超声造影在子宫宫腔病变诊断中的初步应用[J].中国超声医学杂志,2010,26(1):65-68
8 史鹏丽,于诗嘉,史铁梅.宫腔占位性病变超声造影与血管生成的相关性研究[J].中国超声医学杂志,2009,25(5):522-524

