鞘内注射咪唑安定对蛛网膜下腔麻醉效果的影响
李肇端 周 汾 宫丽荣 闫雨苗 余剑波
研究表明,鞘内给予阿片类药物、氯胺酮等麻醉辅助药可增加麻醉维持时间[1-2]。但患者术后易出现瘙痒、尿潴留、恶心呕吐,甚至严重呼吸抑制等各种不良反应[3-4]。有研究显示,给予小剂量咪唑安定可以产生抗伤害性刺激作用,同时增强局部麻醉药的作用,却未见明显的不良反应[5]。本研究旨在观察鞘内注射布比卡因复合咪唑安定对躯体感觉阻滞和术后镇痛的影响。
1 资料与方法
1.1 一般资料 选取2009年1月—2011年2月于我院行子宫切除术的患者86例,美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级,年龄24~36岁,体质量67~108 kg,随机分为对照(A)组43例和咪唑安定(B)组43例。排除标准:椎管内麻醉禁忌患者,对布比卡因或咪唑安定敏感患者,接受慢性疼痛治疗的患者。2组患者年龄、体质量、身高、麻醉时间以及手术时间差异无统计学意义(P>0.05),具有可比性,见表1。本研究经本院伦理委员会批准,并均与患者签订知情同意书。
Table 1 Comparison of clinical data between two groups表1 2组患者一般资料比较 (n=43,±s)
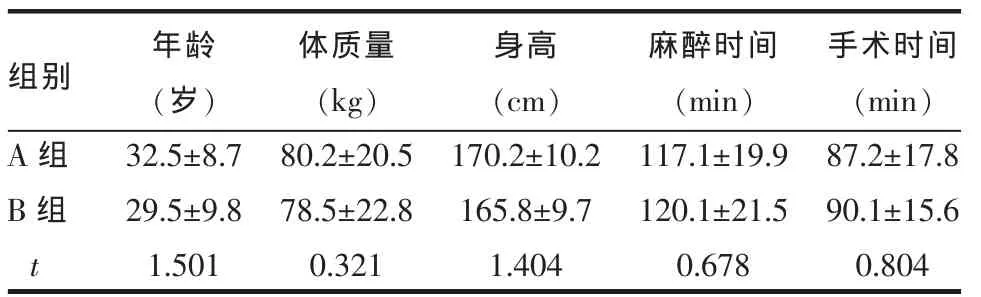
Table 1 Comparison of clinical data between two groups表1 2组患者一般资料比较 (n=43,±s)
均P>0.05
?
1.2 麻醉方法 患者入室后,常规监测心电图(ECG)、无创血压和血氧饱和度,同时开放静脉给予羟乙基淀粉130/0.4,羟乙基化氯化钠注射液10 mL/kg。患者侧卧位后,定位L3~4或L4~5间隙,局麻皮丘后,25号针穿入蛛网膜下腔。A组给予0.5%布比卡因3 mL+0.4 mL生理盐水,B组给予0.5%布比卡因3 mL+50%咪唑安定0.4 mL(2 mg)。2组药物注射均在10 s内完成。所有患者药物注射完后,留置硬膜外导管以备术中追加1%利多卡因,术中麻醉平面控制在T8以下。所有患者面罩吸氧2 L/min,术中血压和心率每5 min监测一次。发生低血压的患者,首先加快补充羟乙基淀粉注射液,并给予3 mg麻黄碱,防止术中及术后低血压。
1.3 监测指标 记录患者感觉阻滞开始时间(完成鞘内注射到T8以下感觉完全丧失)、运动阻滞开始时间(完成鞘内注射到下肢不能活动的时间)、感觉阻滞持续时间(感觉完全丧失到感觉恢复时间)、运动阻滞持续时间(下肢不能活动到运动恢复的时间)。采用Ramsay镇静评分评估术后患者麻醉后(T1)、用药后 5 min(T2)、用药后 30 min(T3)以及用药后 60 min(T4)的镇静程度。1分:患者焦虑、躁动不安;2分:患者配合,有定向力、安静;3分:患者对指令有反应;4分:嗜睡,对轻叩眉间或大声听觉刺激反应迟钝;6分:嗜睡,无任何反应。同时记录所有患者的不良反应及所需利多卡因剂量。
1.4 统计学方法 采用SPSS 13.0统计软件进行处理。计量资料以±s表示,单独样本组间比较用t检验,各时点比较采用重复测量资料的方差分析,计数资料采用卡方(χ2)检验,以P<0.05为差异有统计学意义。
2 结果
2.1 麻醉效果的比较 所有患者皆成功鞘内给药,A组5例(11.6%)患者术中硬膜外追加1%利多卡因5 mL,B组无一例患者追加利多卡因。与A组相比较,B组感觉阻滞持续时间延长,差异有统计学意义(P<0.05),但感觉阻滞开始时间、运动阻滞开始及持续时间差异无统计学意义(P>0.05),见表2。
2.2 2组Ramsay镇静评分比较 不同时间2组及组内不同时间的Ramsay镇静评分比较差异均无统计学意义(均P>0.05),且组间与时间因素间不存在交互作用(P>0.05),见表3。
2.3 不良反应比较 2组术后均无一例患者发生神经损伤、感染等并发症。B组的恶心呕吐发生率低于A组,差异有统计学意义(P<0.05),其他不良反应的构成差异均无统计学意义(P>0.05),见表4。
Table 2 Comparison of anesthesia effect between two groups表2 2组患者麻醉效果比较 (n=43,min,±s)
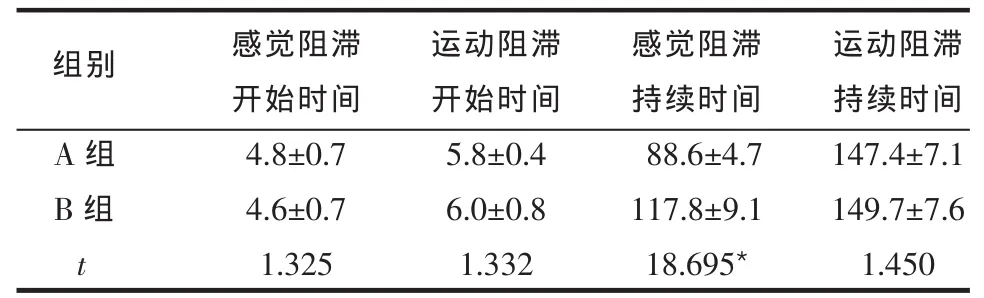
Table 2 Comparison of anesthesia effect between two groups表2 2组患者麻醉效果比较 (n=43,min,±s)
*P<0.05,**P<0.01
?
Table 3 Comparison of Ramsay sedation scores during different time points between two groups表3 2组患者各时段Ramsay镇静评分比较 (分,±s)

Table 3 Comparison of Ramsay sedation scores during different time points between two groups表3 2组患者各时段Ramsay镇静评分比较 (分,±s)
F 组间=2.266,F 时间=2.036,F 交互=0.680,均 P>0.05
?
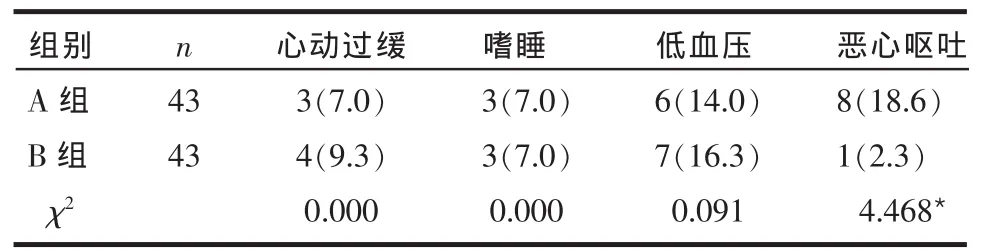
Table 4 Comparison of adverse effects between two groups of patients表4 2组患者不良反应比较 例(%)
3 讨论
鞘内注射咪唑安定可以增强镇痛作用并延长局麻药时效,其机制是与脊髓处苯二氮/γ-氨基丁酸(GABA)受体结合,通过激发内源性阿片肽作用于脊髓δ受体而产生增强镇痛作用[6]。目前尚少见鞘内注射局麻药复合咪唑安定对子宫切除术患者影响的报道。以往研究表明1~2 mg咪唑安定并不增加神经损伤等并发症,用于鞘内注射安全有效[7]。因此,本研究选择2 mg咪唑安定复合布比卡因鞘内注射,结果显示,所有患者皆成功鞘内给药,除A组5例患者追加利多卡因外,其余麻醉效果均非常满意,且手术整个过程顺利。B组感觉阻滞持续时间长于A组,差异有统计学意义,但2组感觉阻滞开始时间、运动阻滞维持时间和Ramsay镇静评分差异无统计学意义,表明2 mg咪唑安定复合布比卡因鞘内注射可以明显延长局麻药的镇痛效果,但对运动神经无明显影响,同时也不增加患者镇静程度。GABA是脊髓内广泛存在的重要的抑制性递质,可抑制伤害性刺激信号在中枢的传递。通常介导GABA中枢相应的受体至少有 GABAA、GABAB和GABAC3大类。笔者推测鞘内注射咪唑安定激动脊髓GABAA受体从而产生抗伤害效应,激发内源性阿片肽作用于脊髓δ受体而产生与布比卡因协同作用,从而延长感觉阻滞持续时间。Prakash等[8]鞘内注射咪唑安定剂量为2 mg,结果显示,咪唑安定组术后疼痛评分明显下降,且镇痛时间呈剂量依赖性,本研究也发现咪唑安定组感觉阻滞持续时间明显延长,与上述报道相一致。本研究显示,2组运动阻滞时间差异无统计学意义,表明其并不受影响,考虑可能与咪唑安定的剂量、浓度以及腰麻本身感觉阻断顺序(运动感觉最后被阻滞)有关。
本研究中所有患者均穿刺成功,无一例发生神经损伤、感染等严重并发症。2组患者不良反应主要有心动过缓、嗜睡、低血压和恶心呕吐等,并且2 mg咪唑安定鞘内注射可明显减少术后恶心呕吐,与Triki等[9]研究结果相似。因此,鞘内注射布比卡因复合2 mg咪唑安定可延长麻醉镇痛时间,减少不良反应,但不延长运动阻滞时间。
[1]Sun MY,Liao Q,Luo XH,etal.The optimal dose of intrathecal sufentanil to be added to low-dose intrathecal ropivacaine during anesthesia for cesarean delivery[J].Saudi Med J,2011,32(8):855-857.
[2]Rojas AC,Alves JG,Moreira E,etal.The effects of subarachnoid administration of preservative-free S(+)-ketamine on spinal cord and meninges in dogs[J].Anesth Analg,2012,114(2):450-455.
[3]Murali Krishna T,Panda NB,Batra YK,etal.Combination of low doses of intrathecal ketamine and midazolam with bupivacaine improves postoperative analgesia in orthopaedic surgery[J].Eur J Anaesthesiol,2008,25(4):299-306.
[4]Essving P,Axelsson K,Aberg E,etal.Local infiltration analgesia versus intrathecal morphine for postoperative pain management after total knee arthroplasty:a randomized controlled trial[J].Anesth Analg,2011,113(4):926-933.
[5]Boussofara M,Carlès M,Raucoules-AiméM,etal.Effects of intrathecal midazolam on postoperative analgesia when added to a bupivacaine-clonidine mixture[J].Reg Anesth Pain Med,2006,31(6):501-505.
[6]Shadangi BK,Garg R,Pandey R,etal.Effects of intrathecal midazolam in spinal anaesthesia:a prospective randomised case control study[J].Singapore Med J,2011,52(6):432-435.
[7]Wu YW,Shiau JM,Hong CC,etal.Intrathecal midazolam combined with low-dose bupivacaine improves postoperative recovery in diabetic mellitus patients undergoing foot debridement[J].Acta Anaesthesiol Taiwan,2005,43(3):129-134.
[8]Prakash S,Joshi N,Gogia AR,etal.Analgesic efficacy of two doses of intrathecal midazolam with bupivacaine in patients undergoing cesarean delivery[J].Reg Anesth Pain Med,2006,31(3):221-226.
[9]Triki Z,Gargouri A,Grati H,etal.Intrathecal midazolam in continuous spinal anaesthesia in patient with severe aortic stenosis[J].Ann Fr Anesth Reanim,2008,27(11):962-963.

