振动排痰仪对肺部感染合并呼吸衰竭患者的疗效观察
费丽燕 夏丽丽
肺部感染为临床常见疾病,严重者可致呼吸衰竭(呼衰)。肺部感染可产生大量分泌物,阻塞气道,患者往往存在肺通气和(或)肺换气功能严重损害,进而导致机体缺氧和(或)二氧化碳潴留。部分肺部感染合并呼吸衰竭的患者必须转入重症监护室(ICU)治疗。其治疗的关键在于控制感染和保持呼吸道通畅,前者包括应用有效抗生素,加强营养支持等,后者主要包括鼓励患者咳痰、体位引流、手扣击胸背部、湿化气道等,必要时给予机械吸痰。我科对肺部感染合并呼吸衰竭的患者在常规治疗基础上,加用G5振动排痰仪,疗效显著,现报告如下。
1 资料与方法
1.1 一般资料 2008年7月—2010年7月我科共收治肺部感染合并呼吸衰竭患者58例,其中男39例,女19例,年龄47~93岁,平均67岁。其中慢性阻塞性肺疾病急性发作合并肺部感染36例,支气管扩张合并肺部感染10例,急性支气管肺炎8例,术后肺部感染4例。所有患者均有咳嗽、咳痰,呼吸困难的症状。入院查体:神智清,呼吸急促,肺部可闻及湿啰音;X线胸片和(或)胸部CT提示肺部感染。将患者随机分为A组(机械组)29例,B组(人工组)29例,2组性别、年龄、入科时末梢血氧饱和度(SpO2)、动脉血氧分压[p(O2)]、动脉血二氧化碳分压[p(CO2)]、呼衰类型比较差异无统计学意义,见表1。
1.2 方法
1.2.1 治疗措施 2组均行呼吸机辅助通气,常规氧气吸入,抗感染,雾化吸入,营养支持等治疗。A组于清晨、午餐后2~4 h和临睡前加用G5振动排痰仪治疗,10 min/次,3次/d,根据患者承受程度,选择10~60 CPS(CPS指圈/s,为叩击头的震动频率单位)速度及合适的叩击头,变换叩击头与患者的接触角度,以获得振动和叩击相结合模式,患者侧卧位,振动与叩击结合应用于前胸和后背共10 min,同时嘱患者用力咳嗽,不能翻身的患者仅于前胸应用10 min。B组在相同时间段行人工拍背排痰,10 min/次,3次/d,患者取侧卧位或坐位,护理人员五指并拢,手指关节微曲,手掌呈凹形,用指腹与大小鱼际肌由外向内,由下向上叩击患者背部,力量及频率以痰液排出顺利、患者能耐受为宜。
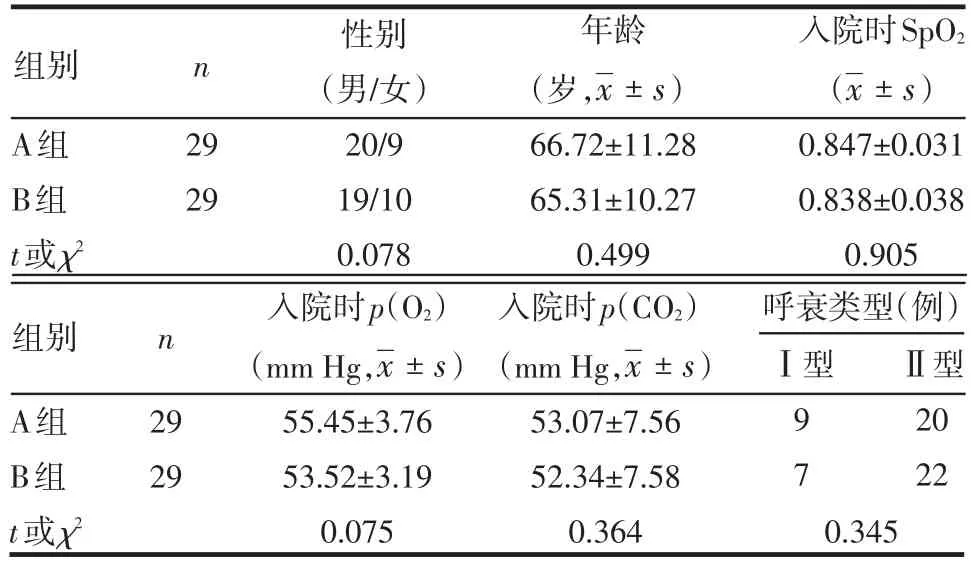
Table 1 Comparison of clinical data on admission in patient of two groups表1 2组入院时情况比较
1.2.2 观察指标 记录并比较2组患者入院后1~7 d每日排出的痰量,护理治疗7 d后肺部湿啰音变化情况、SpO2、p(O2)、p(CO2)、ICU住院时间。与入院时比较,湿啰音观察情况记录为:(1)湿啰音不变,范围、强弱基本无变化。(2)湿啰音减少,湿啰音仍存在,但范围明显减小,强度明显减弱。(3)湿啰音消失,完全或基本听不到湿啰音。
1.3 统计学方法 采用SPSS 13.0软件包进行统计分析,连续变量以均数±标准差表示,采用t检验,分类变量比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者排痰量比较 A组、B组每日排痰量分别于第5天、第6天最多,随后逐渐减少,第2~5天A组日均排痰量均明显多于B组(P<0.05或P<0.01),见表2。
Table 2 Comparison of average daily sputum volume from the first to seventh day after hospitalization in patients of two groups表2 2组入院后1~7 d平均排痰量比较 (mL,±s)
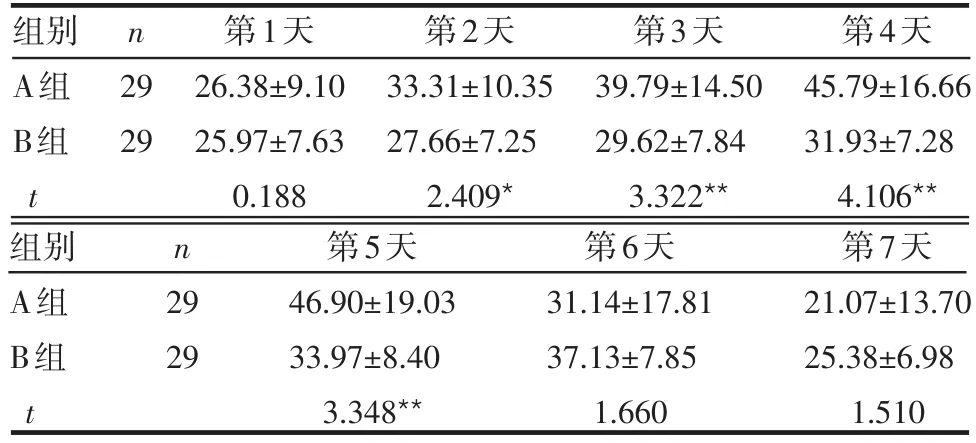
Table 2 Comparison of average daily sputum volume from the first to seventh day after hospitalization in patients of two groups表2 2组入院后1~7 d平均排痰量比较 (mL,±s)
*P<0.05,**P<0.01
组别A组B组t n 29 29第1天26.38±9.10 25.97±7.63 0.188第2天33.31±10.35 27.66±7.25 2.409*第3天39.79±14.50 29.62±7.84 3.322**第4天45.79±16.66 31.93±7.28 4.106**组别A组B组t n 29 29第5天46.90±19.03 33.97±8.40 3.348**第6天31.14±17.81 37.13±7.85 1.660第7天21.07±13.70 25.38±6.98 1.510
2.2 2组患者肺部湿啰音、SpO2、p(O2)、p(CO2)、住ICU时间比较 治疗7 d后,2组肺部湿啰音变化情况差异有统计学意义(P<0.05);A组SpO2及p(O2)高于B组,p(CO2)低于B组,住ICU时间较B组缩短,差异均有统计学意义(P<0.05或P<0.01),见表3。

Table 3 Comparison of some parameters 7 days after treatment in two groups表3 治疗7 d后2组各指标比较
3 讨论
加强痰液引流,保持呼吸道通畅对于治疗肺部感染合并呼吸衰竭具有重要意义。目前辅助排痰的方法主要有人工拍背、体位引流、吸引器吸痰及振动排痰等。人工拍背排痰法由于力量轻重不均、护士体力消耗较大、患者须更换体位等因素影响,难以有效实施[1],并且此法对深部小支气管乃至肺泡产生的分泌物的排出效果较差,具有一定的局限性。振动排痰仪可同时提供2种力,一种是垂直身体表面的垂直力,帮助支气管黏膜表面黏液及代谢物松弛与液化;另一种是平行于身体表面的水平力,帮助支气管内已液化的黏液按照选择的方向排出体外,两者协同对排除和移动肺内部支气管等小气道分泌物和代谢物有明显作用[2]。此外,振动排痰仪的低频作用力可透过皮层、肌肉、组织到达细小支气管,无需体位配合,可保持恒定的节律、频率,可随病情调节,力量平稳、持续,操作简单省力,痰多、痰液黏稠不易咳出者均可应用。但下列情况应视为使用振动排痰仪的禁忌:不能耐受机械振动、皮肤及皮下感染、胸壁疾患、胸腔出血、肺部恶性肿瘤及血管畸形等。本研究表明,对于肺部感染合并呼吸衰竭的患者,机械振动排痰法较人工叩背排痰法具有更好的排痰效果,并能明显提高SpO2及p(O2),促进肺部炎症吸收,改善呼吸功能,缩短住ICU时间。
在进行振动排痰治疗前需要参考患者的胸部X线片和(或)胸部CT,将炎症最重、分泌物积聚最多的肺叶在体表相应部位标识出来,有的放矢,提高疗效。此外,对于胸部外伤、肋骨骨折的患者,合适的体表标识,不仅可以提高排痰的效率,还可以避免引起患者不必要的疼痛,以取得患者的配合[3]。有研究表明,与人工拍背排痰比较,患者对机械振动排痰的依从性较差,原因可能为患者对机械不适应和紧张恐惧心理[4]。本研究没有具体分析患者的依从性,但从治疗情况分析,患者并未对机械振动排痰产生排斥心理。笔者体会是治疗前应与患者充分沟通,解释排痰仪的工作原理以及告知可能出现的一些感觉和不适,消除患者的疑虑,必要时在治疗过程中陪伴患者,以缓解患者紧张恐惧心理,从而提高患者对机械振动排痰的依从性。
[1]杨蔚,王燕,席文.G5振动排痰仪在ICU老年肺部感染病人排痰护理中的应用[J].当代护士(学术版),2007,14(3):33-34.
[2]王小英,吴晓虹,曹春凤,等.不同排痰方式对COPD合并肺部感染患者排痰效果的对比研究[J].中外健康文摘,2009,6(14):39-40.
[3]廖浩,程薇,郑聪,等.体表标识法在胸外伤患者振动排痰中的作用[J].中华护理杂志,2009,44(12):1077-1078.
[4]南茹,章春芝,池亚丽.肺癌术后2种排痰法依从性的对比研究[J].河北医药,2009,31(16):2168-2169.

