288例动脉瘤性蛛网膜下腔出血围术期的中西结合诊治1)
马朝晖,李铁林,黄 燕,李贵福,黄胜平,白小欣,罗望池,尤劲松,朱吉祥,张燕婷
动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoid hemorrhage,aSAH)具有发病突然、高致死率及致残率的特点。目前颅内动脉瘤的治疗已进入“微侵袭治疗时代”,显微外科手术和介入疗法已成为常规,手术的成功率和安全性大大提高[1]。但手术并不能解决出血对于机体的打击,蛛网膜下腔出血存在诸多的并发症,特别是急性或者迟发性的脑血管痉挛可以引起严重的神经功能缺损,甚至死亡[2]。2005年3月—2009年12月采取中西内外结合治疗aSAH288例,取得了较好的疗效。
1 资料与方法
1.1 临床资料 288例中男113例(39.2%),女175例(60.8%)。年龄52.86岁±13.41岁。前交通动脉瘤78例(27.1%),左侧颈内动脉后交通动脉瘤39例(13.5%),右侧颈内动脉后交通动脉瘤30例(10.4%),左侧大脑前动脉瘤5例(1.7%),右侧大脑前动脉瘤6例(2.1%),左侧大脑中动脉瘤21例(7.3%),右侧大脑中动脉瘤24例(8.3%),左侧大脑后动脉瘤1例(0.3%),右侧大脑后动脉瘤2例(0.7%),基底动脉瘤18例(6.3%),左侧椎动脉瘤10例(3.5%),右侧椎动脉瘤7例(2.4%),左侧颈内动脉瘤20例(6.9%),右侧颈内动脉瘤27例(9.4%)。入院时CT-Fisher分级0级6例(2.6%),1级130例(45.1%),2级74例(25.7%),3级56例(19.4%),4级22例(7.6%)。入院时HUNT-HESS分级1级96例(33.3%),2级99例(34.4%),3级55例(19.1%),4级34例(11.8%),5级4例(1.4%)。
1.2 治疗方法
1.2.1 手术方法 采用单纯弹簧圈填塞术106例(38.5%),球囊辅助弹簧圈栓塞术49例(17.8%),支架辅助弹簧圈栓塞术16例(5.8%),翼点入路开颅夹闭术66例(24%),载瘤动脉闭塞术4例(1.5%),液体栓塞剂动脉瘤栓塞术3例(1.1%),球囊结合支架辅助弹簧圈栓塞术2例,双导管辅助弹簧圈栓塞术及带膜支架动脉瘤栓塞术各1例,行全脑血管造影术未行手术者27例(9.8%),未行全脑血管造影术及手术者13例(4.5%)。
西医内科治疗常规给予降压、止血药、镇静、脱水、脑保护治疗、3H疗法等措施。
1.2.2 中医诊治方案
1.2.2.1 中医诊断标准 参照《中医内科学》“中风病”。中风病阴阳类证诊断标准:参考国家十五课题“中风病综合治疗方案的研究”。阳类证:除中风病主症外,常兼以下症状三项或以上:面赤身热;烦躁甚则躁扰不宁;口苦咽干;舌质红;舌苔黄;脉象弦数或滑数。阴类证:除中风病主症外,常兼以下症状三项或以上:面白唇暗,静卧不烦,口咽不苦,舌质暗或淡,舌苔薄白或白腻,脉弦细或滑。
1.2.2.2 中医治疗方案
阳类证,治疗原则:清热平肝,破瘀涤痰,通腑醒神。中成药:脑脉2号胶囊(益脑脉胶囊)口服,一次(1~2)粒,一日3次;清开灵针/醒脑静,静脉输注,一次20mL~40mL;安宫牛黄丸口服,大丸每次1丸,小丸每次2丸,病重者每日2次~3次,小儿酌减,不宜久服;通腑醒神胶囊口服,一次(3~4)粒,一日3次。方药:脑脉2号方加减。基本药物组成:地龙干、天竺黄、水牛角、龙胆草、虎杖、牛膝等。加减:以肝阳暴亢,症以眩晕头痛,面红目赤,口苦咽干,心烦易怒为主者,合天麻钩藤饮加减;以痰热腑实,症以腹胀便干便秘为主者合星蒌承气汤加减;以阴虚风动,症以烦躁失眠,眩晕耳鸣,手足心汗,舌红绛,苔少或无苔,脉细弦或细弦数为主者,合镇肝熄风汤加减。如出现热闭,症见神昏或昏聩,半身不遂,鼻鼾痰鸣,肢体强痉拘急,颈背身热,躁扰不宁,甚则手足厥冷,频繁抽搐,偶见呕血,舌质红绛,舌苔黄腻或干腻,脉弦滑数。合羚羊角汤加灌服或鼻饲安宫牛黄丸。特色疗法:清脑药枕,外用,一日枕6h~12h,每(3~4)周换药一次,一个月为一个疗程。清热洗剂。针灸:石氏醒脑开窍针法。
阴类证,治疗原则:温阳/益气,破瘀涤痰,通腑醒神。成药:脑脉1号胶囊(益脑康胶囊),口服,一次(1~2)粒,一日3次;灯盏细辛针,静脉输注,一次6mL~12mL,5%~10%葡萄糖500 mL稀释,一日一次;苏合香丸口服,一次1粒,一日1次~2次,小儿酌情减量或遵医嘱;参麦针静脉输注,一次50mL,5%葡萄糖500mL稀释,一日一次;通腑醒神胶囊口服,一次3~4粒,一日3次;方药:脑脉1号方加减,基本药物组成:北芪、当归尾、天竺黄、全虫、海藻、水蛭等。证以风痰瘀血,痹阻脉络,症见头晕目眩,舌质暗淡,舌苔薄白或白腻,脉弦滑为主者,合化痰通络汤加减;证以气虚血瘀,症见面色晄白,气短乏力,口角流涎,自汗出,心悸便溏,手足肿胀,舌质暗淡,有瘀斑或瘀点,舌苔薄白或白腻,脉沉细、细缓或细弦为主者,合补阳还五汤加减;证以络脉空虚,风邪入中,症见手足麻木,肌肤不仁,或突然口眼歪斜,言语不利,口角流涎,甚则半身不遂,或兼见恶寒发热,肢体拘急,关节酸痛等症。舌苔薄白,脉浮弦或弦细为主者,合大秦艽汤加减;如出现阴闭,症见神昏,肢体松懈,瘫软不温,甚则四肢厥冷,面白唇暗,痰涎壅盛,舌质暗淡,舌苔白腻,脉沉滑或沉缓。合涤痰汤加灌服或鼻饲苏合香丸;如突发元气败脱,症见神昏或昏聩,肢体瘫软,手撒肢冷汗多,重则周身湿冷,二便失禁,舌痿,舌质紫暗,苔白腻,脉沉缓、沉微者,合参附汤加减。特色疗法:清脑药枕,外用,一日枕6h~12h,每3周~4周换药一次,一个月为一个疗程。清热洗剂。针灸:石氏醒脑开窍针法。
1.3 统计学处理 计量资料以均数±标准差(x±s)表示,组间比较采用方差分析及两两比较,方差不齐时采用秩和检验。计数资料采χ2检验,组间构成比较采用R×C表χ2检验。影响疗效的因素分析采用Logistic回归及多元线性回归分析等。
2 结 果
加用中医治疗患者预后存在明显影响,在主要的术后并发症中肺部感染及继发脑梗死对预后存在显著影响;中西医结合治疗在防治肺部感染及消化道出血较纯西医治疗具有统计学意义。详见表1~表3。

表1 影响预后的相关因素回归分析
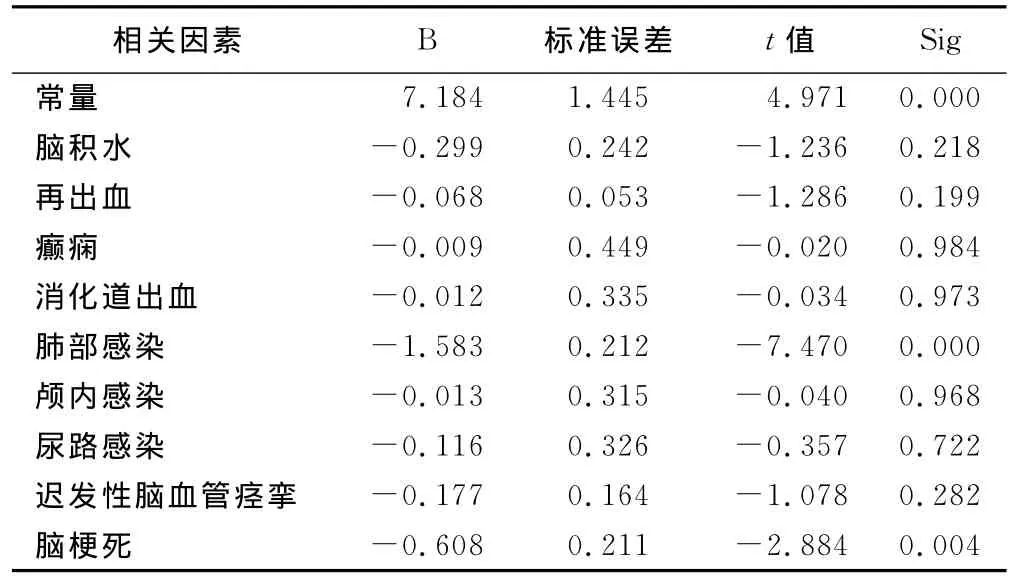
表2 术后主要并发症对预后的影响

表3 中西医结合治疗与纯西药治疗对预防术后并发症的影响 例
3 讨 论
3.1 aSAH的中医诊断 aSAH的主要表现为急性起病时剧烈头痛、呕吐、脑膜刺激征、意识障碍,因其有剧烈头痛、颈项强直等特点,故古时医家命名“真头痛”。《灵枢·厥病》曰:“真头痛、头痛甚,脑尽摘,手足寒至节,死”。《辨证奇闻·头痛门》云:“人有头痛连脑,双目赤红,如破如裂,所谓真正头痛也”。但近现代大部分医家认为,aSAH具有起病急骤、证候多端、变化迅速、预后难测等特点,与风性善行数的特征相似。约半数以上患者可出现不同程度的意识障碍,多表现为一过性意识不清,重者可昏迷、抽搐、谵妄,部分患者出现瘫痪、失语,病死率较高。后期部分患者遗留瘫痪、癫痫发作。上述临床表现符合“中风”的证候特点,故将其归属为“中风”范畴。从本组的首发症状来看,以头痛为主要症状的占62.85%,有意识障碍的占21.88%,出现肢体偏瘫的只占4.51%。虽然在病名上有争议,但是二者在病机上却并没有大的区别,在所谓“异病同治”。《内经》初步提出了中风发生的病因病机,不外乎“风”、“火”、“痰”、“气”、“瘀”、“虚”等内容。后世医家对中风病的病因病机论述不过是从不同角度重点强调,突出其不同的学术观点而已。目前基本已形成了共识:病位在脑而与心、肝、肾关系密切。病理性质急性期以实证居多,恢复期多虚实夹杂。情志内伤为其最常见的诱发因素。风(肝风)、火(心火、肝火)、痰、瘀乃其重要的病理因素,常相兼互化,相互影响、互为因果。病势危急,复杂多变,急性期心肝俱病,恢复期肝脾肾受损。若有严重并发症,则可导致脑之元神败脱,神志昏迷,甚至死亡。
刘茂才教授等将其归入“出血中风”,认为患者素体阳盛或手术过程失血不多者,多发为阳类证,乃风火痰瘀交阻脑髓、闭阻神明清窍,中经络、中脏腑是病邪不同程度表现;素体阴盛或手术过程失血多者,多发为阴类证,总属气阳不足,而致风痰(湿)瘀交结,闭阻脑脉清窍、甚至神昏,是气阳不足,风、痰(湿)、瘀交结的不同程度表现。通过文献研究和临床实际,以共性为基础,将出血中风急性期分为风火痰瘀、闭阻清窍之阳类证,以及风痰瘀血、闭阻清窍之阴类证[3]。本组结果亦表明,在aSAH的阴阳辨证中,阳类证的比例为70.2%,阳类证患者年龄较阴类证患者稍微偏小,但是无明显差。
3.2 中医治疗对于aSAH的意义 在本组病例中,充分利用中医整体及辨证论治的特点,治法上采取针药并用,内外结合,成药与汤剂并使,标本兼治的原则。在病机上多从痰瘀论治,阳类证脏腑辨证多属肝阳化风,且蛛网膜下腔出血患者存在脑膜刺激征以及脑血管痉挛,中医可属“痉证”,多伴发脑积水,可为“颅内水饮”,故方药中着重以地龙、牛膝、虎杖等解痉活血化瘀利水,天竺黄、水牛角清热豁痰,龙胆草清热平肝,静脉给予清开灵针剂静脉输注,灯盏花素等针剂静滴活血祛瘀,并口服通腑醒神胶囊口服以开通玄府,醒神开窍,保持大便通畅,防止憋便以诱发动脉瘤破裂。阴类证患者病情相对稍轻,多为中经络,且患者例数不多,以女性及高龄者居多,气血肝肾亏虚,故治疗在活血化痰,通腑醒神基础上,佐治以健脾益气温阳。方药中以北芪为君,臣以当归尾益气养血通络,佐以水蛭破瘀,全虫熄风止痉,天竺黄清热豁痰开窍,成药以参麦针益气养阴。aSAH患者病情多凶险,变数多,故在基本治疗原则基础上还应辨证论治以随证加减。在术后给予石氏醒脑针法针灸,同时配清脑药枕以及清热洗剂等外治疗法,从整体出发,多管齐下。经Logistic回归统计分析,中医治疗对影响预后有统计学意义,在进一步分层研究后,中医治疗的预后改善主要是体现在能明显减少主要并发症、肺部感染及上消化道出血。
3.3 不足及展望 目前中医治疗改善预后主要体现在减少主要并发症肺部感染及上消化道出血,对aSAH特有的主要术后并发症迟发性脑血管痉挛(DCVS)、DIND和血栓形成引起的脑梗死、脑积水、再出血治疗虽然也存在有效性,但没有达到统计学意义。由于急性或者迟发性的脑血管痉挛可以引起严重的神经功能缺损,甚至死亡,所以是目前研究的热点。国内一些医家进行了临床及基础研究,认为使用活血祛瘀中药丹参、灯盏细辛、川芎嗪及清热化痰开窍之安宫牛黄丸、醒脑静等可以减少DCVS的发生,缩短其病程,减轻症状[4-8]。考虑本组研究为回顾性研究,纳入数据多为发病急性期术后检测TCD结果所得,且使用中医治疗组病程相对较轻(纳入中医治疗组病人入院CT分级及HUNT-HESS分级均较未使用者稍高,但无明显差异)。如采用前瞻性对照研究,全程使用TCD检测,更能准确评估中医药防治DCVS的作用。
[1] Molyneux A,Kerr R,Stratton I,et al.International Subaraehnoid Aneuryan Trial(ISAT)of neuroaurgical clipping versus endovascular coiling in 2143patients with ruptured intracranial aneurysm:A radmized tria1[J].Lancet,2002,360(9342):1267-1274.
[2] Mocco J,Zacharia BE,Komotar RJ,et al.A review of current and future medical therapies for cerebral vasospasm following aneurysmal subarachnoid hemorrhage[J].Neurosurg Focus,2006,21(3):E9.
[3] 卢明,杜宝新,黄燕,等.605例出血中风发病时阴阳类证辨证属性及其相关分析[J].辽宁中医杂志,2008,35(8):1121-1123.
[4] 廖小华,李向荣.醒脑静注射液治疗蛛网膜下腔出血后脑血管痉挛疗效观察[J].中国中医急症,2003,12(2):134-135.
[5] 张宏伟,鲍圣德,孙丕通.中药川芎嗪对蛛网膜下腔出血后脑血管痉挛的实验研究[J].中国微侵袭神经外科杂志,2008,13(3):124-127.
[6] 李向荣.安宫牛黄丸治疗蛛网膜下腔出血后脑血管痉挛的疗效观察[J].中国中西结合急救杂志,1999,6(10):479-480.
[7] 贵建平,张云强.丹参注射剂治疗急性期蛛网膜下腔出血52例[J].湖南中医药导报,1997,3(1):17-18.
[8] 孙建华.复方丹参注射液在蛛网膜下腔出血治疗中的作用[J].中西医结合实用临床急救,1998,5(2):56.

