胰岛素强化治疗对糖尿病牙周炎疗效的研究
蒋彩亮
重庆牙科医院口腔内科,重庆 400010
胰岛素强化治疗对糖尿病牙周炎疗效的研究
蒋彩亮
重庆牙科医院口腔内科,重庆 400010
目的探讨胰岛素强化治疗对2型糖尿病合并牙周炎患者牙周治疗的效果。方法选取笔者所在医院2010年10月~2011年10月2型糖尿病合并牙周炎患者32例,随机分为胰岛素强化治疗组和非胰岛素强化治疗组各16例。治疗组给予胰岛素强化治疗及牙周基础治疗,对照组给予牙周基础治疗。比较牙周同一位置治疗前后的牙周探诊深度、龈沟出血指数、菌斑指数的情况。结果两组治疗前后比较,牙周临床指标牙周探诊深度、龈沟出血指数、菌斑指数差异有统计学意义(P<0.05);治疗后强化治疗组的牙周探诊深度、龈沟出血指数、菌斑指数等指标与非强化治疗组比较差异有统计学意义(P<0.05)。结论胰岛素强化对于糖尿病2型合并牙周炎的治疗效果确切,可以有效改善牙周状况。
胰岛素强化治疗;糖尿病;牙周炎
流行病学研究表明,有糖尿病的患者较无糖尿患者更易患牙周病。牙周炎不仅是糖尿病的第六大并发症[1],其发生也进一步促进了糖尿病的发生和进行。本研究选取笔者所在医院2型糖尿病合并牙周炎患者32例,探讨胰岛素强化治疗对2型糖尿病合并牙周炎患者牙周治疗的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取笔者所在医院2010年10月~2011年10月间的2型糖尿病合并牙周炎患者32例。所选病例均符合1999年WHO的DM诊断标准,其中男17例,女15例;年龄44~71岁,平均(57±3)岁。随机将病例分为胰岛素强化治疗组和非胰岛素强化治疗组,各16例。强化治疗组中男8例,女8例;年龄44~65岁,平均(56±2)岁。非强化治疗组中男9例,女7例;年龄50~71岁,平均(58±3)岁。所选病例糖尿病史均超过3年,牙周病史均超过2年。
1.2 入选标准
有牙周红肿、出血、疼痛等症状,牙周袋探诊深度≥4 mm,牙龈指数≥2度,近6个月内未进行牙周治疗;2型糖尿病确诊1年以上无严重并发症;HbA1C≥7%。两组患者在性别、年龄、病程等方面比较差异均无统计学意义(P>0.05)。
1.3 治疗方法
基础治疗包括对无法保留的患牙进行拔除、清除不良修复体、口腔洁治、酌情刮治、根面平整、口腔卫生教育、治疗后嘱0.12%洗必泰漱口液10 mL,2次/d,含漱1周。非胰岛素强化治疗组仅采用基础治疗,胰岛素强化治疗组在此基础上使用胰岛素强化治疗,包括诺和灵R三餐前皮下注射,每周检测血糖,控制空腹血糖(FPG)<6.1 mmol/L,餐后2 h(2 h PG)<8.0 mmol/L,糖化血红蛋白(HbA1C)<7.0%,疗程均为1周。对比观察两组治疗前后的牙周临床指标,探诊深度(PD)、龈沟出血指数(SBI)、菌斑指数(PLI)。
2 结果
两组治疗前后比较,牙周临床指标牙周探诊深度、龈沟出血指数、菌斑指数差异有统计学意义(P<0.05);治疗后强化治疗组的PD、SBI、PLI等指标与非强化治疗组比较差异有统计学意义(P<0.05)。
表1 两组治疗前后牙周情况比较(±s)
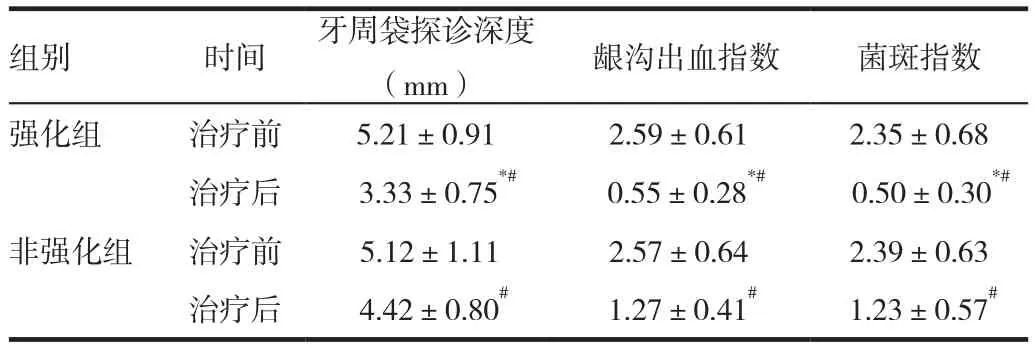
表1 两组治疗前后牙周情况比较(±s)
注:与非强化组比较,*P<0.05;与治疗前比较,#P<0.05
组别 时间 牙周袋探诊深度(mm) 龈沟出血指数 菌斑指数强化组 治疗前 5.21±0.91 2.59±0.61 2.35±0.68治疗后 3.33±0.75*# 0.55±0.28*# 0.50±0.30*#非强化组 治疗前 5.12±1.11 2.57±0.64 2.39±0.63治疗后 4.42±0.80# 1.27±0.41# 1.23±0.57#
3 讨论
糖尿病和牙周炎关系密切,其并发牙周炎的风险较非糖尿病患者要高2~3倍,而且随着糖尿病患者年龄增大,病程越长,牙周炎发生的概率越大[2]。吴莹莹等[3]指出,炎症因子除了参与针对外来的伤害刺激的机体防御反应,促炎因子对组织细胞还具有损伤作用,炎症因子的相互作用也会进一步增加炎症因子的数量,最后导致炎症反应。糖尿病和牙周炎有着共同的遗传学基础,糖尿病合并牙周炎是在糖代谢紊乱基础上,由于微血管病变,毛细血管基膜增厚,糖基化终末产物形成以及糖尿病通过牙菌群、中性粒细胞功能、炎症反应强度和组织愈合能力的影响,导致牙周微循环障碍,促进牙周炎发生[4]。因而控制原发病对于治疗糖尿病合并牙周炎是关键。
综上,笔者可以得出结论,胰岛素强化对于糖尿病2型合并牙周炎的治疗效果确切,可以有效改善牙周状况。
[1]Mahamed DA,Marleau A.Alnaeeli MG(-)anaerobes-reactive CD4+T-cells trigger RANKL-mediated enhanced alveolar bone loss in diabetic NOD mice[J].Diabetes,2005,54(5):1477-1486.
[2]郝梅,原韶钟,雷建华,等.糖尿病患者616例牙周状况调查分析[J].山西医药杂志,2004,33(11):928-930.
[3]吴莹莹,刘洪臣.TNF-α、IL-1β及IL-6与糖尿病及牙周炎之间的关系[J].中华老年口腔医学杂志,2011,9(2):117-121.
[4]邹碧,张惠乐.糖尿病患者牙周炎临床治疗20例观察[J].中国医药导报,2011,8(24):151.
R587.2
B
2095-0616(2012)12-230-01
2012-03-07)

