后颅窝去骨瓣减压加侧脑室枕角穿刺置Ommaya囊治疗大面积小脑梗死
金杭煌 周开宇
(台州市立医院,浙江 台州 318000)
后颅窝去骨瓣减压加侧脑室枕角穿刺置Ommaya囊治疗大面积小脑梗死
金杭煌 周开宇
(台州市立医院,浙江 台州 318000)
目的探讨大面积小脑梗死的手术经验。方法 应用后颅窝去骨瓣减压+侧脑室枕角穿刺置Ommaya囊治疗7例大面积小脑梗死。结果7例术后存活5例,死亡2例。存活者术后随访5~18个月,4例术后ADL分级Ⅰ~Ⅱ级,1例Ⅳ级。结论 后颅窝去骨瓣减压+侧脑室枕角穿刺置Ommaya囊治疗大面积小脑梗死有效。
小脑梗死 后颅窝减压术 脑室外引流
大面积小脑梗死为神经外科重症疾病[1-2],症状严重,死亡率高,治疗效果不理想。本院2008年1月~2011年12月共收治大面积小脑梗死7例,均采用后颅窝去骨瓣减压+侧脑室枕角穿刺置Ommaya囊治疗,疗效较好,现报道如下。女3例,年龄55~71岁。意识状态:嗜睡2例,昏睡3例,浅昏迷1例,深昏迷1例,术前GCS评分5~10分,平均7.7分。术前行头颅CT或MRI检查明确诊断,单纯梗死5例,梗死伴出血2例,梗死直径3.5~5.5cm,梗死四脑室及脑干均有受压变形移位,其中2例伴有阻塞性脑积水,详见表1。
1 资料与方法
1.1 一般资料 7例大面积脑梗死患者中男4例,
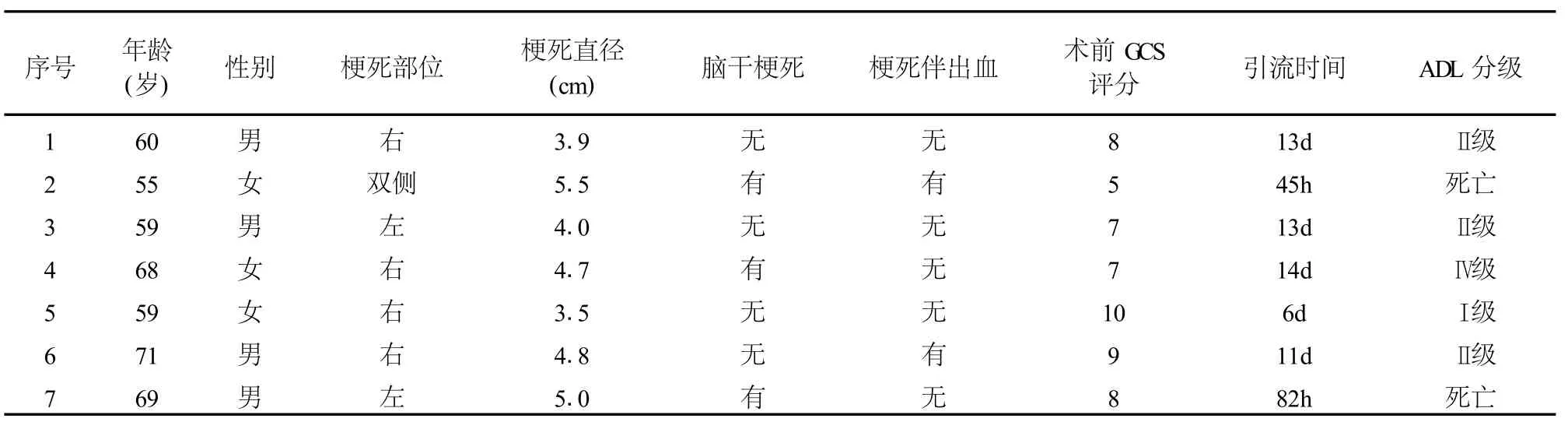
表1 患者一般资料及术后恢复情况
1.2 手术方法 全麻,取俯卧位,头架固定,头皮做两个切口标记,分别是枕下正中外拐入路及侧脑室枕角穿刺点直切口。先行侧脑室穿刺,穿刺点为枕外粗隆上方6~7cm,旁开正中线3cm,垂直颅骨向矢状线方向进针,进脑室后先不放脑脊液,连接Ommaya囊,置于皮下。再行去骨瓣减压,去骨瓣范围为梗死侧小脑半球颅骨及对侧部分颅骨,骨窗上缘达横窦下缘,外侧达乳突后缘,内侧过中线2~3cm,咬开枕骨大孔后缘约1.5cm左右。椎动脉变异较多,处理枕骨大孔区域需特别注意。如硬膜张力高,先取头皮针连接Ommaya囊缓慢放出部分脑脊液,待脑压下降后再剪开“Y”型硬膜[3],尽量避免损伤皮层脑组织,取人工脑膜减张严密缝合硬脑膜,必要时取游离肌肉或筋膜组织用生物胶水紧密覆盖硬膜缝合处,防止术后脑脊液漏。梗死伴出血患者血肿位于皮层下,如张力高硬膜剪开即有陈旧性血凝块破出皮层,在清除血肿的同时可适当清除部分失活的脑组织.但吸除血肿时尽量在血肿腔内操作[4];术后患者入NICU监护治疗,Ommaya囊外接头皮针留置1~2周,隔天更换头皮针及脑室引流袋,小脑水肿消退后拔出,拔管后复查头颅CT如再出现脑积水可予头皮针穿刺Ommaya囊重新外引流。如外引流时间>7天,每天常规检查脑脊液。恢复期可辅助行高压氧治疗[5]。
2 结 果
本组术后存活5例,死亡2例。5例存活者术后24小时清醒2例,24~72小时清醒3例。随访5~18个月,其中4例未遗留严重后遗症,生活能自理, 1例术后长期卧床。主要并发症为肺部感染、后枕部皮下积液等。5例存活者皆出现肺部感染,2例高龄者给予气管切开,术后皮下积液1例,未出现颅内感染并发症。术后半年ADL评定Ⅰ级1例,Ⅱ级3例,Ⅳ级1例。
死亡2例中,1例女,55岁,术前神志昏迷,头颅CT为双侧小脑梗死以左侧为主,伴出血,手术减压过程顺利,但术后一直昏迷,术后15小时血压下降,予升压药物维持,并逐渐加大药物剂量,术后45小时血压不能维持呼吸心跳而死亡,考虑脑干穿支动脉梗死致脑干功能衰竭。另1例男,69岁,术前神志昏迷,头颅MRI+DWI提示左侧小脑梗死灶,术后12小时GCS评分9分,但术后24小时评分6分,复查头颅CT有脑干低密度灶,考虑脑干梗死,予扩容改善脑循环等治疗,但意识仍进行性下降,术后82小时死亡,考虑为脑干功能衰竭引起死亡。
3 讨 论
大面积小脑梗死合并脑干梗死仍是神经外科重症领域的一个难题。小脑梗死容易压迫四脑室出现阻塞性脑积水,术前需做脑室外引流。如行额角脑室外引流,术中需更换体位,增加手术时间;行枕角穿刺外引流只需采用俯卧位手术。Ommaya囊植入后先不放脑脊液,以免因后颅窝高颅压出现小脑幕切迹上疝。采用普通脑室外引流管,引流时间需控制在1周以内,超过1周则明显增加颅内感染几率[6],小脑梗死水肿消退时间一般大于6天,作者术中使用置Ommaya囊能延长外引流时间,术后加强切口管理,定期换药及更换外引流头皮针。本组5例外引流时间大于1周,但均未出现颅内感染。
术中行充分的后颅窝减压,去骨瓣减压范围宜大,范围为梗死侧小脑半球颅骨及对侧部分颅骨,骨窗上缘达横窦下缘,外侧达乳突后缘,内侧过中线,并咬开枕骨大孔1~2cm。硬膜充分减张,保留脑皮层完整,如无必要,尽量不要切除小脑组织,但梗死伴出血患者有可能剪开硬膜后血肿即破出皮层,此时可行血肿腔止血。操作过多易再引起其他梗死部位出血。减张后硬膜应严密缝合,减少术后脑脊液漏及切口感染的机会。以往采用的单纯去骨瓣减压+脑室外引流不打开硬膜,认为术中出现急性小脑膨出更危险,但现在认为单纯去骨瓣减压达不到充分减压的效果,术中采用头皮针穿刺Ommaya囊控制性缓慢释放脑脊液,等硬膜张力下降后再剪开小脑硬膜充分减张缝合比较合适。作者先行枕角穿刺植入Ommaya囊,再行后颅窝去骨瓣减压,较以往手术方式减少手术时间,术中减压充分,术后未出现颅内感染及脑脊液漏等并发症。5例取得良好的治疗效果,手术减压对脑干梗死不起作用[7],故另2例因脑干梗死而死亡。
[1] EdlowJ A,Newman-T oker D E,Savity S I.Diagnosis and initial management of cerebellar infarction.Lancet Neurol,2008,7:951
[2] Rosi J Jr,de Oliveira P G,Montanaro A C,et al.Cerebellar infarction:analysis of 151 patients.Arquivos de neuro-psiquiatria,2006, 64(2B):456
[3] 张玉琪,王忠诚,马振宇.硬脑膜切开的几种方法.中华神经外科杂志,2005,21(5):316
[4] 戴建凯,戎根成.出血性脑梗塞的治疗探讨.浙江创伤杂志, 2010,15(2):220
[5] 李新平,吴亦.高压氧治疗对急性脑梗死患者血管内皮生长因子表达的影响.浙江医学,2009,31(6):790
[6] 程谦,方好,丁斌,等.持续脑室外引流并发脑室感染因素分析.中华神经医学杂志,2006,5(2):199
[7] 金卫星,雷万生,朱炯明,等.小脑梗塞的手术治疗23例.中国临床神经外科杂志,2006,11(4):238

