甲状腺功能亢进症与肝功能损害的相关性分析
陈五星 郭伶俐
甲状腺功能亢进症与肝功能损害的相关性分析
陈五星 郭伶俐
目的探讨甲状腺功能亢进症(甲亢)与肝功能损害之间是否存在相关性,为甲亢合并肝细胞损害的临床预防与治疗提供依据。方法采用回顾性调查法,收集甲亢病例209例,根据肝功能检测结果分为肝功能损害组(A组75例)和肝功能正常组(B组134例),比较两组病例的一般情况、临床表现、治疗前后的甲状腺功能指标和肝功能指标。调查结果采用t检验和χ2检验,P<0.05为差异有统计学意义。结果甲亢合并肝损害发生率为35.89%(75/209)。患者甲亢发病年龄A组明显高于B组(P<0.05);甲亢程度与肝功能损害程度呈正相关;治疗后肝功能恢复程度与甲状腺激素恢复程度呈负相关。结论甲亢性肝损害多发于年龄较大、甲亢病情较重的患者。因此,临床上应重视甲亢性肝损害和甲亢患者肝功能的检测。
甲状腺功能亢进症;肝功能;肝细胞损害
弥漫性毒性甲状腺肿(Graves病)、多结节性毒性甲状腺肿和甲状腺自主高功能腺瘤(Plummer病)是甲状腺功能亢进症(甲亢)的主要病因。由于甲状腺激素过多分泌,常可导致多器官多系统损伤,可引起肝肿大、肝功能异常,甚至发生黄疸、肝硬化等[1]。为了探讨甲亢与肝损害之间的临床关系,我们对209例甲亢患者与肝细胞损害状况、甲亢治疗前后甲状腺激素与肝功能水平变化的关系进行综合分析如下。
1 资料与方法
1.1 一般资料 2009年1月至2011年12月本院收治甲亢(均为Graves病)患者209例,均为住院患者。其中,男49例,女160例,男:女为1∶3.26,年龄16~74岁,平均(48.9± 10.3)岁。根据肝功能检测结果分为肝功能损害组75例(A组)和无肝功能损害组134例(B组)。
1.2 诊断标准丙氨酸氨基转移酶(ALT)、碱性磷酸酶(ALP)、γ-谷氨酰基转移酶(γ-GT)、总胆汁酸(TBA)、总胆红素(TB IL)检测超过正常值标准,B超检查示肝肿大,排除病毒性肝炎和药物性等其他原因所致肝损害后,以上血清生化项目一项或以上异常者即可诊断为甲亢性肝损害。
2 结果
2.1 209例甲亢患者中,甲亢合并肝损害者 75例,占35.89%。A组的甲状腺激素与肝功能检测指标水平明显高于B组,TSH水平明显下降。A、B两组的肝功能,甲状腺激素水平比较结果见表1。
2.2 甲亢合并肝损害与性别、年龄、病程的关系见表2、3。
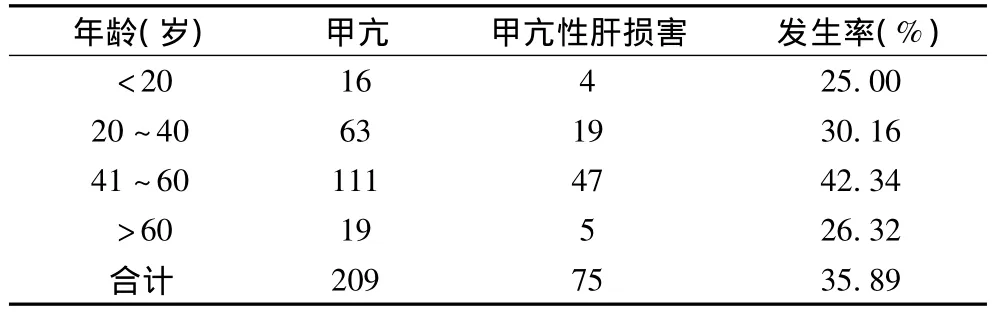
表2 甲亢患者年龄与甲亢性肝损害相关性分析(例,%)

表3 甲亢病程与甲亢性肝损害相关性分析(例,%)
209例甲亢患者中,男49例中有肝损害者16例,发生率为32.65%,女 160例中有肝损害者 59例,发生率为36.88%,差异无统计学意义(P>0.05);无肝功能损害组平均年龄(36.74±9.17)岁,有肝功能损害组平均年龄(48.32 ±8.33)岁,两组差异有统计学意义(P<0.0 5)。
3 讨论
甲亢合并肝损害临床表现常不典型,许多文献报道不一,自15%~76%不等[2]。本组资料显示甲亢性肝损害发生率为35.89%。病情较轻时,临床症状常不典型,仅为轻度的消化道症状,易被忽视。肝损害严重时,可出现黄疸、肝脾肿大、肝功能指标明显异常,增大了治疗难度。尤其是老年性甲亢患者,可见明显肝损害症状,而甲亢症状和体征并不明显,易被误诊为“肝炎”。提示甲亢症状和体征与肝损害之间有时表现复杂,应引起重视。本组资料显示A组的甲状腺激素水平与肝功能指标明显高于B组,TSH水平明显下降,两组比较差异有统计学意义(P<0.001)。甲亢性肝损害(A组)发病的平均年龄明显高于B组(无肝功能损害组),两组间差异有统计学意义(P<0.05)。年龄、病程与甲亢性肝损害之间存在着(有)正相关关系(rs分别为0.4、0.8),说明甲亢病程越长、发病年龄越大,发生甲亢性肝损害的几率越高。
甲亢合并肝损害的机制至今尚未完全阐明,可能与下列原因有关:①甲状腺功能亢进时,甲状腺分泌过多的甲状腺激素,对肝细胞有直接毒性作用[3]。②基础代谢率增高,造成相对的缺氧状态,细胞更易损伤[4],尤其是肝小叶中央区域细胞供氧相对不足,造成肝小叶中央区域肝细胞坏死,导致肝细胞酶学升高[5],肝功能损伤加重。③分解代谢亢进,肝细胞营养缺乏。由于甲状腺激素大量分泌,甲亢患者分解代谢加强,肝糖原、必需氨基酸和维生素消耗过多,造成负氮平衡,蛋白质缺乏,营养不良而使肝细胞变性,造成肝内胆汁淤积而多引起γ-GT和AL P均升高[5]。值得注意的是,甲亢患者肾代谢异常也可引起ALP升高,但γ-GT常无明显升高。④自身免疫反应引起肝损害,可合并原发性胆汁性肝硬化,表现为肝内细小胆管的慢性非化脓性炎症,持续性胆汁淤积,最终演变成再生结节不明性肝硬化[6,7]。⑤其他因素,如甲亢合并右心衰竭时,出现肝静脉淤血,肝脏肿大,肝细胞处于相对缺氧状态,容易引起肝细胞损伤。
综上所述,本组资料提示甲亢性肝损害多见于甲亢病程长、年龄大、病情重而又长期未得到治疗的病例。因此,对于甲亢患者应常规检测甲状腺功能和肝功能各项指标,有利于判断代谢紊乱和肝细胞损害程度之间的关系,对于评估病情和指导临床用药有着十分重要的临床意义。
[1]黄永齐.肝病与全身性疾病.北京医科大学、中国协和医科大学出版社,1993:1150-1153.
[2]史轶蘩.激素与肝脏//史轶蘩主编/协和内分泌和代谢学.科学出版社,1999:1731.
[3]金振锋.甲状腺机艟亢进与黄疸.实用内科杂志,1987;7 (10):516.
[4]崔罗林,张玉慧.甲状腺功能亢进伴肝损害的临床观察.中华现代内科学杂志,2004,1(5):34.
[5]朱莉,闵晓俊,陈如泉.甲亢合并肝损害流行病学特征及病理机制认识.湖北中医学院学报,2008,10(1):27-28.
[6]Anton Aranda E.Intrahepatic cholestasis in untreated hyperthyroidism.Rev Esp Enferm Dig,2002,2(1):9.
[7]Viallard JF,Tabarin A.Neau D,etal.Hyperthyroidism with sever intrahepatic cholestasis.Dig Dis Sci,1999,4(10):2001.
414300 湖南省临湘市人民医院
1.3 实验室检查
1.3.1 甲状腺功能测定总三碘甲状腺原氨酸(TT3)、总甲状腺素(TT4)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素刺激素(TSH)均采用化学发光法测定;仪器和试剂都是由北京源德生物医学工程有限公司提供,操作按试剂盒说明书进行,正常参考范围为:TT3:0.85~2.2 μg/L、TT4:42~135μg/L、FT3:3.2~9.2 pmol/L、FT4:8.5~26.5 pmol/L、TSH:0.25~4.5 m IU/L。
1.3.2 肝功能测定均采用全自动生化分析仪DADE-Dimensionⅹpand进行测定。参考范围分别为:TBA:0~10μmol/ L、ALT:0.0~49.0 U/L、ALP:50.0~136.0 U/L、γ-GT:0.0~50.0 U/L。
1.4 统计学方法 采用SPSS 13.0统计学软件处理,数据以±s)表示,各组间计量资料采用配对t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
表1 A、B两组患者肝功能和甲状腺激素水平比较(x±s)
注:组间比较,P<0.001
组别 A组(75例) B(134例) t值 P值14.89±4.87 5.63±2.41 18.745 <0.001 6.82±1.14 4.02±0.96 24.56 <0.001 TT4(μg/L) 470.61±61.38 274.62±40.17 28.38 <0.001 FT3(pmol/L) 37.62±16.24 18.72±10.33 10.47 <0.001 FT4(pmol/L) 62.30±18.61 39.46±18.21 8.78 <0.001 TSH(m IU/L) 0.14±0.13 0.47±0.35 8.25 <0.001 ALT(U/L) 150.41±62.52 30.40±10.38 22.14 <0.001 ALP(U/L) 140.61±60.83 56.47±20.12 14.95 <0.001 γ-GT(U/L) 58.40±21.44 24.36±15.10 13.67 <0.001 TBil(μmol/L) 25.43±5.43 12.93±4.41 18.41 <0.001 TBA(μmol/L) TT3(μg/L)

