2000至2009年唐山市孕产妇死亡原因分析
龚华虹 韩淑芬 蒋维
孕产妇病死率是衡量一个国家或地区的经济、文化、医疗保健水平的重要标志[1]。本文将2000至2009年唐山市孕产妇病死情况进行回顾性的总结分析,以找出死亡率和死亡原因变化规律,根据孕产妇病死评审十二格表探讨其影响因素,为降低我市孕产妇病死率提出针对性的干预措施。
1 资料与方法
1.1 资料来源 2000至2009年监测报表,孕产妇死亡报告卡及调查附件,孕产妇死亡医院的原始病历以及唐山市妇幼保健院孕产妇死亡病例评审记录。
1.2 监测对象 监测对象为唐山市常住户口的所有孕产妇,
包括计划外的孕产妇。孕产妇死亡定义采用WHO标准:在妊娠期或妊娠终止后42 d之内的女性,不论妊娠时间和部位,由于任何与妊娠或妊娠处理有关的或由此而加重了的原因导致的死亡,但不包括意外原因(如车祸、中毒等)导致的死亡。
1.4 质量控制 通过三级妇幼保健网逐级上报的孕产妇死亡报告卡、孕产妇死亡调查表及附卷,逐级进行全面调查核实,确保孕产妇死亡数据及资料的可靠性与准确性,保证监测资料的质量。
1.5 数据分析 采用描述性流行病学方法对资料进行分析。
2 结果
2.1 孕产妇病死率及变化趋势 2000至2009年唐山市出生活产数622 479,死亡101例,平均孕产妇病死率16.225/10万。前5年平均病死率20.52/10万,后5年平均病死亡率12.65/10万,下降7.87/10万。2000至2009年度孕产妇病死率见表1。
2.2 孕产妇死亡原因、构成比 101例中直接产科死因造成死亡60例,占59.41%,间接产科原因造成死亡 41例,占40.59%。见表2。
2.3 死亡孕产妇特征 年龄:20~24岁8例占7.92%;25~34岁71例占70.30%;35岁以上22例占21.78%。
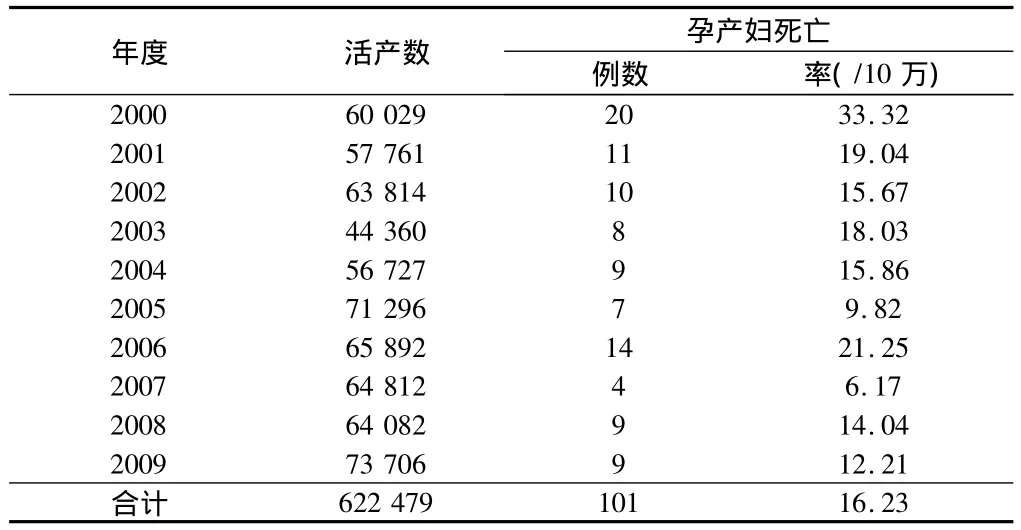
表1 2000至2009年度孕产妇病死率

表2 2000至2009年孕产妇死亡原因及构成比
文化程度:高中1例占0.99%,初中62例占61.39%,小学33例占32.67%,文盲5例占4.95%。
胎次:第一胎40例占39.60%,第二胎54例占53.47%,二胎以上7例占6.93%。
4、WebApp能够实现像网页页面一样相互连接,实现页面跳转。这无论是从用户的使用体验层面还是从应用之间的数据传输来看都是非常不错的选择;
计划生育:计划内90例占89.11%,计划外 11例占10.89%。
2.4 孕产妇产前检查、分娩方式及死亡时限 规律产前检查2例,占1.98%;不规律产前检查77例,占76.24%,未做产前检查22例,占21.78%。已分娩75例,占74.26%,其中阴道分娩34例,占33.66%,剖宫产41例占40.59%;产前死亡26例,占25.74%,产后死亡75例占74.26%。
2.5 孕产妇分娩地点及死亡地点 101例死亡孕产妇中,家中分娩6例,占5.94%,乡镇卫生院分娩21例占20.79%,县级医院分娩33例占32.67%,市级医院分娩15例占14.85%。
死于家中27例,占26.73%,死于乡镇卫生院16例占15.84%,死于县级医院38例占37.62%,死于市级医院20例占19.80%。
2.6 孕产妇死亡评审情况 不可避免死亡36例,占35.64%;可避免死亡65例,占64.36%根据十二表格评审找出了孕产妇死亡的主要影响因素为:医疗保健系统知识技能问题46例,占45.54%;个人家庭医疗知识技能问题43例占42.57%;社会管理资源问题6例占5.94%;个人家庭经济问题5例占4.95%。医疗保健人员态度问题1例占0.9%。
3 讨论
3.1 孕产妇病死率 本次分析结果显示,尽管孕产妇病死率是一个小概率事件,其发生具有一定的偶然性和不确定性,但从表1可以看出,唐山市2000至2009年孕产妇病死率总体呈下降趋势,后五年平均病死率较前五年下降7.862/10万,但存在忽高忽低,不稳定的因素,应引起高度重视。
3.2 死因变化特点 从孕产妇死亡原因和顺位看,直接产科原因死亡仍居首位,占59.41%,是孕产妇死亡的主要原因。从全国的监测情况看,我国2008年全国孕产妇死亡的前四位原因是产科出血、羊水栓塞、妊娠合并心脏疾病、妊娠期高血压疾病[2]。而我市以羊水栓塞居孕产妇死亡第一位,羊水栓塞疾病属产科急危重症,该病急、病程短,变化快,这就要求产科人员的认知能力和应急抢救能力都达到较高水平才能提高救治成活率。妊娠高血压综合征占直接产科原因死亡的第二位,部分妊高症孕妇属于个人知识技能差,孕期保健不到位合并心脑血管意外死亡;其余部分属医务人员对妊高症患者终止妊娠时机掌握不好,发生产科并发症后未能及时处理,延误病情导致病人死亡;产科出血的发生占孕产妇死亡的第三位,产后宫缩乏力致产后大出血首位,加强分娩期监护,早期识别出血倾向,以提高产后出血的抢救成功率。
间接产科死因死亡41例占40.59%,其中肺栓塞的死亡呈逐年上升,占死亡率的首位。均为剖宫产术后发病,起病急,抢救困难。因此提高产科医务人员对肺栓塞的早识别、早诊断、早治疗尤为重要。
3.3 死亡孕产妇基本情况特点 死亡孕产妇中,农民占94%,其中初中及以下文化程度占99%。二胎及以上占60.4%,不规律产前检查和未做产前检查占98.02%,所以提高农村广大孕产妇及家属的医疗保健意识,加强基层孕期检查管理仍是我们今后工作的重点。
3.4 孕产妇分娩及死亡地点情况特点 我市自2000年下半年全面取消家庭接生后,孕产妇分娩全部在乡镇级以上医院。死亡地点县级以上医院占首位,部分孕产妇死亡由于转诊不及时死于乡镇级医院,这也反映出我们对于高危孕产妇的转诊机制尚待进一步完善。部分由于家庭经济困难,放弃治疗死于家中。
3.5 孕产妇死亡评审结果分析 10年死亡的孕产妇中,不可避免死亡占35.64%;可避免死亡占64.36%。属医疗保健系统知识技能问题和个人家庭医疗知识技能问题43例占88.11%。原因分析:(1)健康宣传不到位,孕产妇自身缺乏保健知识,难以积极寻求孕期保健服务。死亡的孕产妇有相当一部分死在家中或途中,根本没有得到救治。(2)死亡的孕产妇由于多种原因,多选择在乡级医疗结构或家中分娩,因抢救不得力、转诊不及时错过了抢救的最佳时机。因此加强乡级助产机构的准入管理尤为重要。(3)基层妇产科人员缺乏对危重病的早期识别、急救能力。妊娠合并严重内、外科疾病的抢救缺乏相关科室技术人员的密切配合。
4 干预措施
4.1 加大宣传力度,采取多种形式向广大群众和女性,特别是农村,宣传孕产妇保健知识,以提高孕产妇的自我保健能力,安全度过孕产期,降低孕产妇病死率。
4.2 狠抓系统管理内在质量,特别是农村妇幼卫生工作是重点,全面实行孕产妇保健系统管理运行方案,明确各级保健人员职责和任务,及时建册,筛查高危孕产妇,积极纠正、治疗孕期合并症和并发症,保证所有被管理的孕产妇真正享有优质的系统保健服务。
4.3 进一步规范提高医疗保健机构的产科质量,加大考核检查力度从医院管理、人员素质、专业知识、技术水平、危重症抢救能力及必备的医疗设备进行严格检查和考核,以提高抢救成功率。
4.4 加强各级助产人员的培训,加强助产机构的准入制度,实施高危孕产妇转诊制度,建立有效的孕产妇抢救绿色通道,达到对高危孕产妇诊断准确,转诊及时,提高孕产妇急救中心的综合抢救能力。
4.5 为全面加强医疗保健机构产科规范化建设,提高产科质量,每年对市、县(市)区级医疗保健机构产科质量、爱婴医院、孕产妇保健系统管理工作进行检查评估。
4.6 通过降消项目的实施,对贫困孕产妇实行住院分娩补助,以提高住院分娩率。通过建立孕产妇急救中心,使高危孕产妇达到及时、有效的治疗。
1 全国孕产妇死亡监测协作组.全国孕产妇死亡监测结果分析.中华妇产科杂志,1999,34:645.
2 熊庆,梁娟.孕产妇死亡及死亡构成的变化趋势.实用妇产科杂志,2010,26:1.

