168例女性不孕症的宫腔镜检查分析
李丽娟
(临颍县妇幼保健院,河南 漯河 462600)
不孕症为妇科较为常见的疾病,发病率近年有增加的趋势。不孕的病因复杂,很多患者经过常规检查常不能找出明确的病因,宫腔内因素导致的不孕不育约占女性不孕症的7%,包括子宫肌瘤、宫腔粘连、子宫内膜息肉、子宫畸形等。随着宫腔镜诊断技术在妇产科领域的应用和普及,在宫腔镜直视下诊断和治疗宫腔疾病成为可能,为不孕症的诊断和治疗开辟了一条新的途径。该文分析168例不孕症患者的宫腔镜检查结果,探讨宫腔镜在不孕症诊治中的价值。
1 资料与方法
1.1 一般资料 随机选择2008年11月~2011年10月临颍县妇幼保健院门诊的168例不孕症患者,符合不孕症的诊断标准[1],男方均行精液常规检查,排除男性不育。年龄23~39岁,平均(31±4.5)岁;不孕年限 2 ~10 a,平均(3.3 ±1.7)a;孕0~6次;原发不孕70例,继发不孕98例。
患者经基础体温测定、B超、子宫输卵管碘油造影、诊断性刮宫、抗精子抗体测定等检查未能明确不孕原因,首次进行宫腔镜检查。
患者术前常规行妇科检查、白带常规检查、血液常规检查、肝肾功能及心电图检查,结果均正常,无手术禁忌证。
1.2 方法 采用国产XC-8型固定弯管宫腔镜及连续灌流式液体膨宫机,5%葡萄糖溶液作为膨宫介质,膨宫压力100~150 mmHg,流速260~300 ml·min-1。
具体操作方法:月经干净后3~7 d取膀胱截石位,常规消毒,局部神经阻滞麻醉,缓慢置入宫腔镜,注入膨宫液按顺序检查宫颈、宫颈管、宫腔前后壁、两侧壁、宫底、宫角及两侧输卵管内口,并注意宫腔形态和内膜有无异常,即行电切术及定位诊刮等相应处理。无异常时行输卵管间质部插管,并在镜下加压通入亚甲蓝液和药液(地塞米松5 mg+庆大霉素8万u+糜蛋白酶4 000 μ),最后在退镜时注意检视子宫颈内口和子宫颈管。
2 结果
宫腔镜检查168患者,宫腔正常53例,宫腔异常115例,其中包括子宫内膜息肉、宫腔粘连、子宫肌瘤、宫腔畸形(如纵隔子宫)等;手术后1 a对其中63例随访,27例受孕,随访妊娠率为42.86%。见表1。
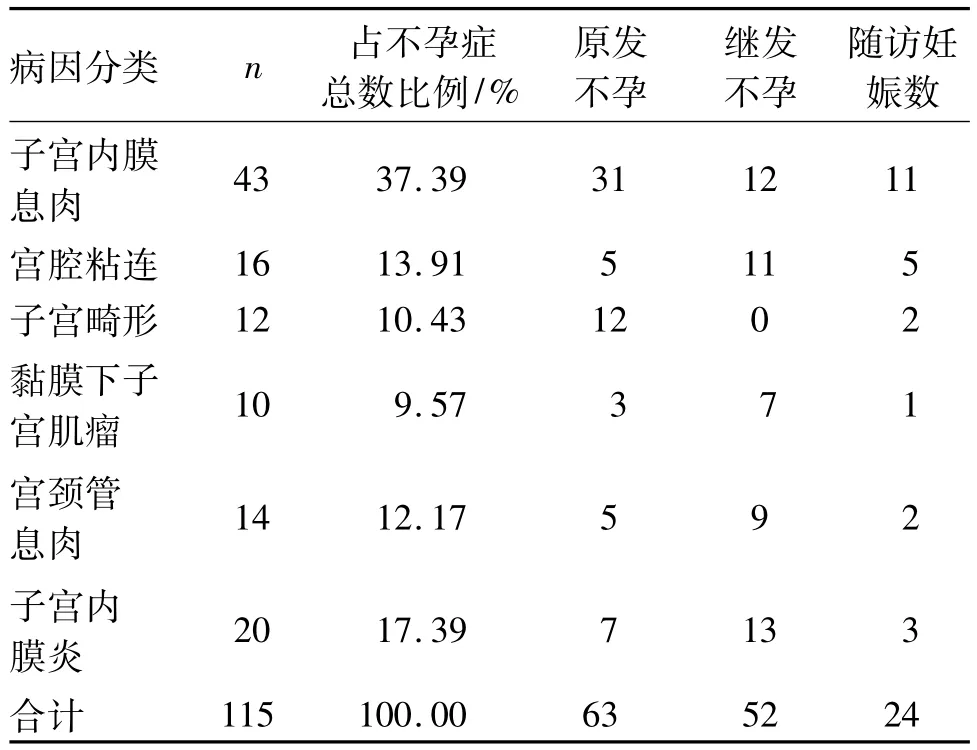
表1 宫腔病变的种类
对53例宫腔正常患者行宫腔镜下输卵管插管通液,注射结果:无阻力,无下腹疼痛,亚甲蓝液无返流,B超示后穹窿积液增多,输卵管通畅27例,占50.94%;先有阻力伴下腹疼痛,亚甲蓝液少量返流,继后阻力及腹痛消失,B超示后穹窿积液增多,输卵管通而不畅者14例,占26.42%;注液不足8~10 ml即不能再推注液体,阻力大伴下腹剧痛,亚甲蓝液返流,输卵管不通者12例,占22.64%。
3 讨论
宫腔镜能直观了解宫腔的形态、大小及子宫内膜的情况,及时发现宫内病变,是诊断宫腔内病变的金标准,结合子宫内膜病理检查,能够准确判定子宫因素所致的不孕不育,解决了诊刮的不确定性,同时也可避免B超检查的假阳性率及漏诊率,与子宫输卵管造影相比,宫腔镜观察子宫内病变具有更高的敏感性和特异性,同时宫腔镜应用于不孕症患者时也可起到检查和治疗的双重作用,宫腔镜检查及手术具有良好的可接受性和准确性,因而是查找不孕不育原因及针对病因治疗的有效手段,特别是对子宫内膜息肉[2],传统检查方法是经腹部或阴道超声检查、诊刮,但有一定局限性,虽然经阴道超声观察内膜变化比较清晰,对内膜息肉检出率有良好的敏感度和一定的可信度,但当息肉小,子宫内膜处于增殖期时其准确性下降。诊刮术作为宫腔病变的常规检查和治疗手段,有时能刮出典型息肉而确诊,但假阳性居多,而宫腔镜下可以直观看到息肉,切除时不会遗漏,并且宫腔镜区分良恶性病变的能力大大高于B超。
总之,宫腔镜技术对于宫腔内病变诊断的医疗价值已经得到广泛的认可与接受。宫腔镜可以直接检视宫颈和宫腔内病变 ,定位取材,更直观、准确、可靠,能减少漏诊[3],提高了诊断准确率,被誉为现代诊断宫腔内病变的金标准。随着宫腔镜器械的进一步发展、更新,以及手术操作技术与实践经验的增加,宫腔镜技术对于不孕症的诊断治疗必将发挥更为理想的效果,提高女性不孕症的妊娠率。
[1]乐 杰.妇产科学[M].第6版.北京:人民卫生出版社,2005:381.
[2]张 军,夏恩兰,于 丹,等.宫腔镜检查术在不育妇女中的应用[J].北京医学,2003,25(4):251-253.
[3]朱景霞,郭华锋,李 萍.宫腔镜下诊治不孕症184例临床观察[J].中国妇幼保健,2006,21(18):2 615.

