Ki-67、P53及PCNA对脑胶质瘤预后的影响
顾文栋 裴红蕾
脑胶质瘤,特别是恶性胶质瘤(包括恶性星形细胞瘤和胶质母细胞瘤)是成人最常见的原发性中枢神经系统肿瘤。其预后与多种因素有关,这些因素包括组织类型,病理分级,发病时临床因素(年龄、KPS评分等)以及免疫组化检测结果等等[1]。本文回顾性分析了在我院治疗的51例脑胶质瘤患者的免疫组化检测结果,以探讨Ki-67、P53和PCNA(增殖细胞核抗原)与病理分级的关系,以及它们对脑胶质瘤预后的影响。
1 资料与方法
1.1 一般资料 2004年3月1日至2010年3月31日在我院行手术+术后辅助性放射治疗并有完整资料的脑胶质瘤患者(有免疫组化检测结果)共有51例,其中男28例,女23例;中位年龄46岁(17~70岁),术后病理为星形胶质细胞瘤31例,少突胶质细胞瘤11例,混合型少突-星形胶质细胞瘤9例;病理分级:WHOⅡ级15例,Ⅲ级18例,Ⅳ级18例,将其分成2组,低级别胶质瘤(Ⅱ级)和高级别胶质瘤(Ⅲ+Ⅳ)。51例患者均在我院手术,术后行辅助性三维适形放射治疗,其中有12例患者放射治疗期间同步口服替莫唑胺。
1.2 免疫组化结果判断 免疫组化结果判断由本院病理科医生完成,每例患者均于400倍高倍镜下随机取5个视野计数500个肿瘤细胞的染色情况。①Ki-67:阳性细胞多数为核着色,呈棕黄色。计算各高倍镜视野内阳性细胞占总观察肿瘤细胞的百分数,并取其平均值定义为该肿瘤的阳性细胞百分比。根据阳性细胞占全部细胞的比例将其分为:阳性细胞数<10%为阴性(-),阳性细胞数>10%为阳性(+)[2]。②P53:染色亦位于肿瘤细胞核,呈棕色,凡显色均为阳性,不论染色强度。③PCNA:胞核染成棕黄色或者棕褐色的为阳性细胞,按阳性率分为3级,弱阳性(+):0~25%,阳性(++):26% ~50%,强阳性(+++):>50%。
1.3 统计学方法 采用SPSS 18.0统计软件包,相关性分析采用卡方检验(Fisher精确检验法),生存率计算采用Kaplan-Meier法,生存率比较应用log-rank检验。
2 结果
2.1 随访及总体生存情况 以2011年4月1日为随访截止日,所有51例患者中共有1例失访,随访率为98%,失访患者以最后一次随访之日起按死亡计算。全组患者共有26例死亡;全组患者1、3和5年生存率分别为66.7%,50%和42.9%,中位生存时间19个月(2~77个月)。
2.2 免疫组化结果 51例患者中有34例行Ki-67检测,其中阴性12例,阳性22例;有30例行P53检测,其中阴性13例,阳性17例;24例行PCNA检测,其中弱阳性9例,阳性10例,强阳性5例。
2.3 Ki-67、P53和PCNA与肿瘤病理分级的关系 由表1可见:22例Ki-67阳性的病例中有18例为高级别胶质瘤,只有4例为低级别胶质瘤,差异有统计学意义(P=0.008);17例P53阳性的病例中有11例为高级别胶质瘤,有6例为低级别胶质瘤,差异无统计学意义(P=0.104);而15例PCNA阳性(+)和强阳性(++)的病例中有13例为高级别胶质瘤,低级别胶质瘤只占2例,但差异无统计学意义(P=0.061)。

表1 Ki-67、P53 和 PCNA 与肿瘤病理分级的关系
2.4 Ki-67对生存率的影响 由图1可见:Ki-67阴性和阳性的患者3年生存率分别为83.3%和38.6%,差异有统计学意义(χ2=4.486,P=0.034)。
2.5 P53对生存率的影响 由图2可见:P53阴性和阳性的患者3年生存率分别为25.6%和56.3%,差异有统计学意义(χ2=3.961,P=0.047)。

图1 Ki-67对脑胶质瘤生存率的影响图2 P53对脑胶质瘤生存率的影响
2.6 PCNA对生存率的影响 由图3可见:PCNA弱阳性、阳性和强阳性组患者的3年生存率分别为77.8%、40.0%和20.0%,差异无统计学意义(χ2=4.54,P=0.103),但是图3显示PCNA阳性组和强阳性组生存率差异不大,而弱阳性组的生存率明显为高,且差异有统计学意义(图4,χ2=4.337,P=0.0.37)。
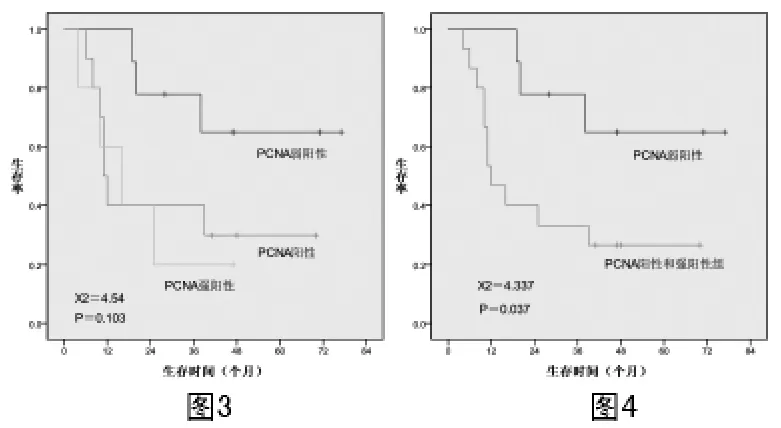
图3 PCNA对脑胶质瘤生存率的影响图4 PCNA对脑胶质瘤生存率的影响
3 讨论
Ki-67是一种存在于增殖细胞中的核抗原,其免疫反应与细胞周期密切相关,在G1、S、G2、M期均有表达,但G0期无表达,它是目前应用最广泛也是检测肿瘤细胞增殖活性最可靠的指标之一。Ki-67是肿瘤细胞生长活跃程度的标志,也就是说Ki-67表达越高,肿瘤细胞生长越活跃,恶性程度越高。本研究结果显示Ki-67的表达程度与胶质瘤的分级显著相关,Rodriguez-Pereira等[3]研究亦证实了Ki-67的表达与胶质瘤的恶性进展密切相关,可以作为反映脑胶质瘤恶性程度的指标。但是对于Ki-67能否作为胶质瘤的预后指标目前尚存在着较多的争议[2]。因为Ki-67的表达程度与病理分级显著相关,而后者是胶质瘤强烈的独立预后因素,因而其可能混淆了Ki-67的影响因素。McKeever等[4]研究显示Ki-67在单因素分析中是一项显著的预后因素,但是在分层分析时发现低级别胶质瘤中Ki-67的表达程度与生存率呈负相关,而在高级别胶质瘤中则不再是一个独立的预后因素。而袁庆国等[5]分析了39例胶质母细胞瘤患者,结果表明Ki-67阳性率与生存时间无显著相关性。但是无论如何Ki-67总是一个显示肿瘤中增殖细胞所占比例的指标,Ki-67比例高,说明肿瘤增殖迅速,手术后无进展间隔时间较短。而众所周知增殖迅速的肿瘤有较高的放射敏感性(虽然并不一定有较高的放射治愈性),因此对于Ki-67表达高的胶质瘤,特别是低级别胶质瘤,我们是否可以认为它们可能更多从术后放疗中受益[6]。
P53是一种肿瘤抑制基因,位于17p13,经常发生点突变或缺失,在星形细胞瘤中的发生率为30~50%。本研究结果显示P53阳性率与病理分级无关,说明P53突变在脑胶质瘤的发生发展过程中只是一种早期事件,其阳性率并不随病理分级的增高而增加。另外体外试验表明胶质母细胞瘤中由于缺乏野生型的P53基因而对单次或分次照射呈现了抗拒性,从而可能导致放射治疗的失败而使得肿瘤复发,从实验室角度阐述了 P53基因对胶质瘤预后的影响[7]。岳伟英等[8]研究表明P53蛋白质分子的过表达对于脑胶质瘤患者5年内复发及恶性进展有预报作用。但是Nieder等[9]综述了28篇关于脑胶质瘤P53基因的文献报道,结果显示有超过50%的星形胶质细胞瘤的病理标本免疫组化染色显示P53阳性,其阳性率与组织分级无关,而且对预后因素影响有限。岳伟英等认为P53的预后指示作用在不同的研究中出入较大的原因可能与样本中包含的肥胖型星形胶质细胞瘤和少枝星形胶质细胞瘤比例不同有一定关系。
增殖细胞核抗原(Proliferating Cell Nuclear Antigen,PCNA)是一种分子量为36KD的酸性非组胺核蛋白,仅在增殖细胞中合成与表达。人类PCNA基因位于第20号染色体,它是DNA复制和DNA修复所必需的辅助蛋白。在许多肿瘤中,PCNA的表达水平直接与肿瘤恶性度相关[10]。本研究结果显示PCNA阳性和强阳性表达的大多为高级别胶质瘤,但统计学差异不显著,这可能是因为本研究采用的评判标准为半定量检测,对于PCNA弱阳性表达的定义过宽(阳性率0~25%定义为弱阳性)的原因。Kirkegaard等[11]研究显示了对于所有的星形胶质细胞瘤来说PCNA的中位阳性率为24%,其中低级别胶质瘤PCNA平均阳性率为13.11%,间变性星形胶质细胞瘤为29.68%,胶质母细胞瘤为44.11%,由此可见本研究将阳性率0~25%定义为弱阳性有很大可能混淆了低级别胶质瘤和间变性星形胶质细胞瘤的PCNA表达。而陆晓旻等[12]研究的评判标准是只要有胞核呈棕黄色或黄色的阳性细胞即定义为阳性,其结果显示无论是胶质瘤复发组还是未复发组,PCNA的表达强度均随着肿瘤级别升高不断增加。另外本研究结果显示脑胶质瘤中PCNA的表达水平与患者术后生存时间呈负相关,但由于病理分级是脑胶质瘤独立的预后因素之一,而PCNA在高级别胶质瘤中显著高表达,这种相关性有可能在很大程度上影响了结果的判断[13]。
综上所述,Ki-67和PCNA的阳性率与脑胶质瘤的病理分级相关,而P53则无确定性关系。而三者是否为脑胶质瘤的独立预后因素尚需大量多因素分析结果证实。
[1]Bauman G,Lote K,Larson D,et al.Pretreatment factors predict overall survival for patients with low-grade glioma:a recursive partitioning analysis.Int J Radiat Oncol Biol Phys,1999,45(4):923-929.
[2]Kogiku M,Ohsawa I,Matsumoto K,et al.Prognosis of glioma patients by combined immunostaining for survivin,Ki-67 and epidermal growth factor receptor.J Clin Neurosci,2008,15(11):1198-203.
[3]Rodriguez-Pereira C,Suarez-Penaranda JM,Vazquez-Salvado M,et al.Value of MIB-1 labelling index(LI)in gliomas and its correlation with other prognostic factors.A clinicopathologic study.J Neurosurg Sci,2000,44(4):203-9;discussion 209-10.
[4]McKeever PE.Insights about brain tumors gained through immunohistochemistry and in situ hybridization of nuclear and phenotypic markers.J Histochem Cytochem,1998,46(5):585-594.
[5]袁庆国,松本健一,岩城澈.MGMT和Ki-67在胶质母细胞瘤中的表达对ACNU化疗预后的影响.中国神经肿瘤杂志,2006,4(3):200-204.
[6]Fisher BJ,Naumova E,Leighton CC,et al.Ki-67:a prognostic factor for low-grade glioma?.Int J Radiat Oncol Biol Phys,2002,52(4):996-1001.
[7]Haas-Kogan DA,Kogan SS,Yount G,et al.p53 function influences the effect of fractionated radiotherapy on glioblastoma tumors.Int J Radiat Oncol Biol Phys,1999,43(2):399-403.
[8]岳伟英,俞苏寰,李志强,等.TP53突变与胶质瘤恶性进展.中国神经肿瘤杂志,2008,6(2):85-90.
[9]Nieder C,Petersen S,Petersen C,et al.The challenge of p53 as prognostic and predictive factor in gliomas.Cancer Treat Rev,2000,26(1):67-73.
[10]Kontopidis G,Wu SY,Zheleva DI,et al.Structural and biochemical studies of human proliferating cell nuclear antigen complexes provide a rationale for cyclin association and inhibitor design.Proc Natl Acad Sci U S A,2005,102(6):1871-1876.
[11]Kirkegaard LJ,DeRose PB,Yao B,et al.Image cytometric measurement of nuclear proliferation markers(MIB-1,PCNA)in astrocytomas.Prognostic significance.Am J Clin Pathol,1998,109(1):69-74.
[12]陆晓旻,彭春,吕祥瑞.PCNA表达与脑胶质瘤复发的相关性分析.实用癌症杂志,2009,24(5):455-456.
[13]Zhao H,Yu H,Liu Y,et al.DNA topoisomerase II-alpha as a proliferation marker in human gliomas:correlation with PCNA expression and patient survival.Clin Neuropathol,2008,27(2):83-90.

