针刺及穴位注射治疗术后炎性肠梗阻121例
戴 勇 王 君 董 晋 青海大学附属医院腔镜科 (西宁810001)
肠梗阻是一种常见的外科急腹症,一旦肠管发生梗阻,不但可以引起肠管本身解剖和功能上的改变,并可导致全身性的生理紊乱。术后早期炎性肠梗阻系腹部术后早期(一般是指术后2周),由于腹部手术创伤或腹腔内炎性反应等原因致肠壁水肿和渗出而形成的一种机械性和动力型同时存在的特殊肠梗阻。其临床表现为剧烈的腹痛、呕吐、腹胀,停止排便和排气。并有腹部膨隆触痛、肠鸣音亢进或消失等体征,危重者可出现中毒和休克征象。2005年~2010年我科采用针刺配合穴位注射协同西医常规方法治疗肠梗阻,取得了较为满意的效果,报道如下。
临床资料 239例均为住院腹部手术后出现不同程度肠道梗阻症状的患者。随机分为2组,即第1组为常规治疗组,简称对照组,第2组为在常规治疗基础上进行针刺配合穴位注射组,简称治疗组。对照组共118例,其中男68例,女50例;年龄12~77岁,平均41.4岁;腹部1次手术者70例,2次者34例,3次者10例,4次手术者4例,其中:化脓、穿孔性阑尾炎行急诊切除术46例,胃十二指肠溃疡穿孔38例,脾破裂行脾切除术18例,右半结肠切除8例,小肠切除术8例。治疗组共121例,其中男71例,女50例;年龄17~75岁,平均43.6岁;腹部1次手术者76例,2次手术者29例,3次手术者14例,4次手术者2例,其中:化脓、穿孔性阑尾炎行急诊切除术51例,胃十二指肠溃疡穿孔32例,脾破裂行脾切除术22例,右半结肠切除11例,小肠粘连松解术5例。两组患者在平均年龄、手术次数、病情轻重等方面,经齐同性检验,无显著差异(P>0.05),具有可比性。
临床表现 此类病人的共同特点是通气时间较正常的术后3~4天推迟,或者是通气后,少量进食后即出现典型的肠梗阻表现,较晚发病者已出院并恢复进食数日。其中腹胀是最主要表现,肛门停止排气排便,有或无腹痛、呕吐等症状。查体:全部病例均有全腹膨隆,无肠形及蠕动波,听诊肠鸣音减弱或消失,无高调肠鸣音。腹部X线片示全腹散在液平并肠腔积液,无局部肠管充气;超声提示肠腔积液积气,盆腔少量积液。
治疗方法 对照组予禁食,胃肠减压,胃肠外营养,抗炎,制酸,积极纠正水电解质酸碱平衡紊乱。
治疗组在上述西医常规治疗基础上,给予相应的针灸治疗,针刺和穴位注射1d1次。
针刺主穴:①中脘、大横、足三里;②大肠俞、天枢、上巨虚。配穴:合谷、内庭,呕吐加内关、上脘,腹胀加关元、气海、次髎、大肠俞,发热加曲池,上腹痛加章门、内关,下腹痛加关元、气海。操作方法:主穴每次选一组穴,据症情酌加配穴。针刺得气后,行强刺激2min~3min,使背部穴针感走于小腹,腹部穴针感在腹部扩散,下肢穴位针感受向腹部传导。留针30min~1h,每隔5min~10min运针1次。
穴位注射:选用足三里,用5mL空针抽取新斯的明注射液1mg与维生素B110mg混合液,局部皮肤常规消毒后快速将针剌入皮下组织,然后缓慢推进或上下提插,探得酸胀等“得气”感应后,回抽无回血,即将药物推人,每穴注入混合液量的1/2,新斯的明总量不超过1mg。
疗效标准 依据《实用中西医结合诊断治疗》[1]制定疗效标准。治愈:症状及体征完全消失,腹部X线检查正常(肛门恢复排气排便,肠鸣音恢复,腹部不胀,触按柔软,恢复饮食后肠梗阻症状不再出现);有效:症状及体征基本消失,腹透仅见肠管轻度充气或少量液平;无效:治疗前后症状及体征变化不大或无改善。
统计学方法 统计学处理用χ2检验。
治疗结果 两组疗效比较 见表1。
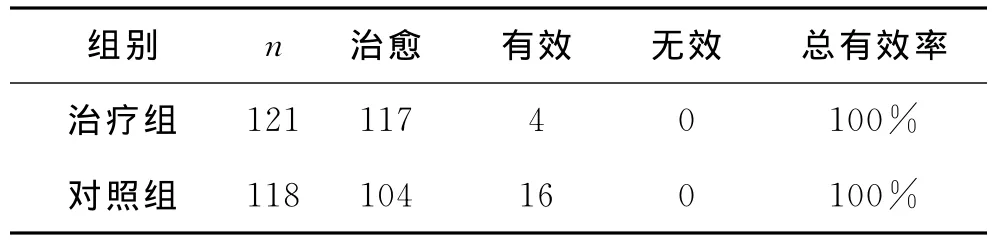
表1 两组疗效比较(%)
两组治疗后疗效比较无统计学意义(P>0.05)。但治疗组平均住院时间11d,对照组平均住院时间约为19d,两组比较差异显著,有统计学意义(P<0.05)。表明针刺加穴位注射方法可明显缩短病程,缩短住院时间从而减少住院费用。
两组病例胃肠功能恢复情况 见表2。治疗组121例患者均效果显著,腹胀很快消失,肛门排气、排便时间均明显少于对照组,差异有极显著性(P<0.01)。两组禁食时间有显著差异(P<0.05)。表明在常规西医治疗基础上运用针刺配合穴位注射治疗术后炎性肠梗阻有较好的治疗效果。
表2 肠功能恢复时间比较(h±s)

表2 肠功能恢复时间比较(h±s)
注:△表示治疗组与对照组比较P<0.01,▲表示P<0.05。
肛门排气时间 排便时间 禁食时间治疗组 121 20.2±5.6△ 39.3±3.1△43.8±9.6组别 n▲118 54.4±2.9 70.1±2.8 74.4±11.9对照组
讨 论 炎性肠梗阻的概念最早是由黎介寿提出的[2],是术后早期肠梗阻的一种特殊类型,91%患者在2周内发病,临床上并不少见。腹部手术后都会发生不同程度的腹腔内粘连,出现肠胃功能恢复迟缓,可引起机体内环境紊乱及诱发各种并发症[3]。另一方面,梗阻的出现表明肠管粘连及炎症正处于较严重的阶段,此时手术难度很大,不仅难以确认梗阻部位,手术时易导致肠管损伤,造成术后出血、感染、肠瘘等,甚至可再次发生肠梗阻,但较少发生肠绞窄。因此,治疗首选保守治疗。
中医学认为肠腑为“传化之腑”,“以通为用”,而术后肠道气血瘀结,气滞血瘀,湿热蕴结而气血运行不畅,肠腑功能失调,气机梗阻不利,产生痛、胀、吐、闭等证。不通则痛,气滞则胀,气逆则吐,多属里热实证。针刺治疗采用局部治疗和循经远端取穴的方法以疏通经络、通利肠腑为主,结合强刺激以攻积导滞、活血化瘀,合用穴位注射以刺激胃肠蠕动,松解粘连,改善局部血液循环,减轻局部肿胀,缓解肠痉挛,调节胃肠功能。辅以西医的禁食,补液,消炎、纠正水、电解质紊乱等常规疗法,有效的改善平滑肌张力,改善内脏的血液循环,增加新陈代谢,改善局部缺血缺氧的状态,调整内脏植物神经,以达到镇痛、消炎、消肿,以及促进肠腑功能恢复[4]。本组病例表明保守治疗是行之有效的方法。此外术后早期炎性肠梗阻与绞窄性肠梗阻治疗方法及预后明显不同,因此,一定要警惕绞窄性肠梗阻的存在,一旦确立诊断,要果断改变治疗模式,争取最好的治疗效果。
[1]陈贵廷,杨思澍.实用中西医结合诊断治疗学[M].北京:中国医药科技出版社,1993:1272.
[2]黎介寿.认识术后早期炎性肠梗阻的特性[J].中国实用外科杂志,1998,8(7):387.
[3]王震宇,秦鸣放,王 庆,等.中西医结合微创治疗粘连性肠梗阻[J].中国中西医结合外科杂志,2002,8(1):3.
[4]王海平.中西医结合治疗肠梗阻57例[J].陕西中医,2008,29(1):41 .

