腰椎间盘突出症中医辨证分型与多层螺旋CT相关性探寻
胡 声 张国剑
(浙江省杭州市余杭区第三人民医院,浙江 杭州 311115)
腰椎间盘突出症是纤维环破裂后髓核突出压迫神经根造成以腰腿痛为主要表现的疾病。腰椎间盘退行性改变或外伤所致纤维环破裂,髓核从破裂处脱出,压迫腰椎神经,而出现腰腿放射性疼痛[1]。中医学认为其发生有多种病因,与肾虚、外伤劳损、外感风寒湿邪、脏腑经络有密切关系。在辨证施治时应重视气血损伤、风寒湿邪和肾气内虚等方面[3]。多层螺旋CT已经成为诊断腰间盘突出症的主要方法[2]。本文为此探讨腰椎间盘突出症中医辨证与螺旋CT诊断之间的关系。
1 资料与方法
1.1 临床资料收集2008年7月至2010年5月我院就诊的腰间盘突出症患者300例,年龄18~88岁,中位年龄53岁;有明确外伤史172例,无明确外伤史128例;病程4~252个月,平均84.05个月。全部患者均以腰腿痛就诊,有典型的腰痛及下肢放射痛,单纯左下肢放射痛128例,单纯右下肢放射痛105例,双下肢放射痛67例。查体:均有突出节段相应椎旁压痛,伴放射痛,直腿抬高试验阳性,不同程度皮肤感觉障碍,其中背伸肌力减弱108例踇趾背伸减弱和103例跖屈肌力减弱,89例跟腱反射减弱。
1.2 分型方法根据《浙江省中医(中西医结合)单病种诊疗规范》将腰间盘突出症分为血瘀证,寒湿证,湿热证,肝肾亏虚证[4]。
1.3 检查方法使用西门子SOMOTOMEMOTION6螺旋CT扫描,患者取仰卧位,双下肢屈曲,臀部垫高40°左右,尽量使腰椎曲度拉直、角度变小。如腰椎仍有角度,须将机架倾斜一定角度,使扫描线光束能垂直通过椎体间隙。扫描参数120 KV,160 mAS,层厚 3 mm,层距 3 mm,行轴位扫描 L3~4,L4~5,L5~S1共3个椎间盘,每个椎间盘4层,共12层。观察采用软组织窗宽250,窗位40和骨窗窗宽2500,窗位400两种观察方法。
1.4 观察项目观察项目主要有以下几点:椎间盘本身的病变特征,主要包括椎间盘突出部位,突出程度,突出数目,有无变性;腰椎椎体的病变特征,主要包括骨质增生和骨质稀疏的程度,椎体有无压缩性改变,椎体稳定度;附件的病变特征,主要包括小关节增生程度,椎管有无狭窄,黄韧带肥厚情况,许莫氏结节形成情况。
1.5 统计学处理应用SPSS11.5统计软件。采用x2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 腰椎间盘突出部位、程度、数量及变性特征与中医证型的关系见表1~3。椎间盘突出程度:血瘀证>寒湿证=湿热证=肝肾亏虚证。椎间盘突出数量:肝肾亏虚证>寒湿证=湿热证=血瘀证。椎间盘变性程度:肝肾亏虚证>寒湿证=湿热证>血瘀证。
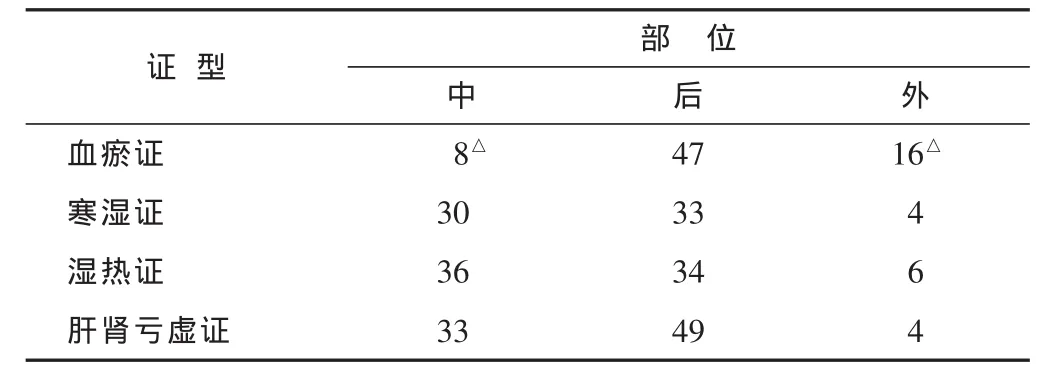
表1 腰椎椎间盘突出部位与中医证型的关系(n)
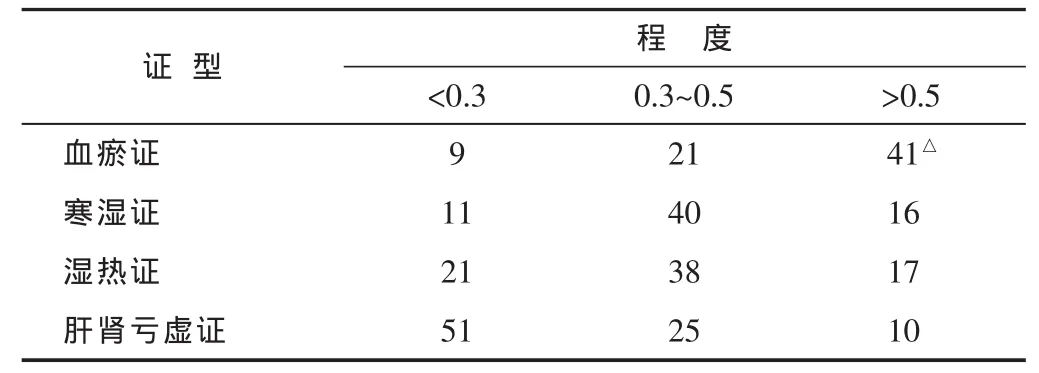
表2 腰椎椎间盘突出程度与中医证型的关系(cm)

表3 腰椎椎间盘突出数量及变性特征与中医证型的关系(n)
2.2 腰椎椎体和附件变化与中医证型关系见表4。肝肾亏虚型证>寒湿证=湿热证>血瘀证。

表4 腰椎椎体和附件变化与中医证型关系(n)
3 讨 论
椎间盘退行性变是腰椎间盘突出症的基本因素,随着年龄增长,纤维环和髓核含水量逐渐减少,使髓核张力下降,椎间盘变薄,同时透明质酸及角化硫酸盐减少,低分子量糖蛋白增加,原纤维变性及胶原纤维沉积增加,髓核失去弹性,椎间盘结构松弛,软骨板囊性变,在没有后纵韧带支持的纤维环后外侧,这些变化更明显,出现向心性小裂隙[5]。腰间盘突出一般采用中西医结合非手术治疗为主[6]。腰间盘突出症属于中医学“腰腿痛”的范畴。腰椎间盘变性作为腰椎间盘突出症的一类,CT诊断可为本病中医辨证分型提供客观依据,也可作中医辨证施治疗效评价的手段。
血瘀证患者腰痛如锥如刺或如折,痛有定处,日轻夜重,痛势轻者俯卧不利,重者不能转侧,痛处拒按,或伴血尿,舌质紫暗,或有瘀斑,脉涩。病势急暴,突然发病者多有闪挫跌打外伤史。CT征象以单个椎间盘外侧或后侧型突出为特点,突出程度较重常大于0.5 cm,对神经根产生明显压迫,椎体及附件的增生及椎间盘变性程度相对较轻。病理上脱出的髓核多呈半液态并伴有神经根的水肿。寒湿证患者腰部冷痛,酸胀重着,转侧不利,静卧痛势不减,阴雨发作或加剧,舌苔白腻,脉沉迟或缓。湿热证患者腰痛伴有灼热感,气候湿热时偏盛,口苦烦热,小便短赤,舌苔黄腻,脉濡数。在CT征象上多表现为椎间盘的中央型或后侧型的突出,程度多在0.3~0.5 cm之间,但小关节的退变和椎间盘的变性较血瘀证重。所以CT表现上更具多样性,椎间盘的Schmorl结节,小关节囊性变,关节突关节骨性增生及椎体滑脱比较常见。在病理改变上,此二型中脱出的髓核已有透明组织或纤维软骨变性,不能被吸收,对硬膜囊及神经根产生长期的压迫,继而产生神经根的增粗和粘连。这类患者腰椎退行性改变较重,症状迁延不愈,持久不退。肝肾亏虚证患者腰部酸软疼痛,绵绵不已,喜揉喜按,腿膝无力,遇劳更甚,卧则减轻,常反复发作。偏阳虚者,怕冷,手足不温,少气乏力,苔薄白,舌质淡润,脉沉细;偏阴虚者,面色潮红,心烦,口咽干燥,手足心热,舌红少苔,脉细数。CT表现椎间盘的中央型和后侧型突出,程度多在0.3 cm之内,均伴明显膨出,突出的椎间盘CT值偏高或有钙化,绝大多数伴有纤维环膨出、小关节增生、错位失稳。较其它三型程度明显加重,可伴有椎管狭窄,侧隐窝狭窄,椎体滑脱,黄韧带增厚等表现。在病理表现上此型是寒湿型和湿热型的进一步发展,程度更加严重在小关节退变和椎间盘变性表现尤为突出。
笔者认为,中医各证型与CT诊断之间有很大的内在联系其诊断结果可相互参考。运用现代化的影像手段,提高了本病的诊断率,而且丰富了中医辨证分型的内容。对治疗方案的确定、预后及疗效判断均有很大帮助。
[1]胡有谷.腰间盘突出症[M].北京:人民卫生出版社,1995.
[2]陈兴灿.仰卧位和俯卧过屈位CT,MRI对腰椎间盘突出症显示的比较研究[J].中华放射学杂志,2011,45(1):65-68.
[3]刘长有,郭丽兰,林玉兰.中西医结合疗法对腰间盘突出症的治疗作用[J].中国社区医师:医学专业,2011,36(8):126-126.
[4]浙江省中医(中西医结合)单病种诊疗规范[M].浙江:浙江科学技术出版社,2006:235-236.
[5]夏黎明.CT导引下注射丹参混合液治疗腰椎间盘性腰腿痛[J].中国介入影像与治疗学,2009,6(6):1024-1026.
[6]李刚.中西医结合治疗中老年腰间盘突出症体会[J].中国社区医师:医学专业,2010,30(7):128-129.

