骨髓干细胞肝动脉移植治疗失代偿期肝硬化87例*
黄丽雯 刘 黎 周 健
骨髓干细胞不仅在正常肝脏环境能分化为肝细胞,而且在某些疾病肝脏环境中也能分化为肝细胞。干细胞是一类具有自我更新、高度增殖和多向分化潜能的细胞群体,存在于早期胚胎、骨髓、脐带和胎盘组织[1]。多项研究表明,多能干细胞在体内可分化成肝细胞,促进肝功能恢复,治疗失代偿期肝硬化安全有效[2~4]。骨髓干细胞作为新的种子细胞来源,能分化为多种组织细胞[5-6],具有长时间持续增生的能力,是成体干细胞来源的首选。失代偿期肝硬化是一类慢性消耗性疾病,是所有肝病的终末期阶段,对其治疗方法的研究一直处于不断的探索之中,肝移植因其能够从根本上改善肝功能、延长肝硬化患者的生存期,己成为理想的治疗选择,然而由于其治疗费用昂贵、供肝数量有限以及道德伦理等方面的问题,同时又限制了在临床上的广泛应用。我们应用骨髓干细胞肝动脉移植治疗失代偿期肝硬化,发现其能在一定程度上缓解症状,改善肝脏合成功能,现将结果报告如下:
资料与方法
一、临床资料 87 例失代偿期肝硬化患者均为2009年4月~2011年8月在我科住院的患者,男性64 例,女性23 例,年龄27~65岁,平均年龄46.7±8.3岁。根据《病毒性肝炎防治方案》诊断标准,其中乙型肝炎肝硬化67 例,丙型肝炎肝硬化2例,原发性胆汁性肝硬化8 例,酒精性肝硬化9 例,原因不明性肝硬化1 例。Child A 级7 例,B 级52例,C级 28 例。
二、干细胞移植 术前签署知情同意书。术前1天给予患者皮下注射100μg 重组人粒细胞集落刺激因子。双侧腹股沟备皮,术前4h 禁食、禁水,骨髓穿刺术前5~10h 对手术房间进行消毒。选择患者两侧髂后上棘为骨髓穿刺点,常规消毒铺巾,以2%利多卡因局部浸润麻醉,使用18 号骨髓穿刺针穿刺,抽取患者骨髓血200ml,以2500 单位枸橼酸钠抗凝。采用密度离心法进行干细胞分离及纯化(沈阳赛欧生物工程有限公司)。术前1h 行碘过敏实验。在数字血管造影(DSA)下经患者股动脉插管,导管进入肝固有动脉时进行造影显像,观察患者肝内血管分布情况,排除肝内占位性病变。将已分离纯化的10ml 细胞悬液在十分钟内经左右肝动脉缓慢注入。拔出导管,对穿刺点加压包扎。病人返回病房后,穿刺侧下肢制动24 小时。
三、检测方法 常规检测肝功能和凝血功能指标;采用化学发光法检测血甲胎蛋白(AFP,西门子医学诊断产品上海有限公司)。
四、统计方法 采用SPSS13.0 统计软件,两组计数资料的比较采用卡方检验,计量资料以±s 表示,两组之间的差别进行t 检验,P<0.05 表示差异有统计学意义。
结果
一、肝功能改变 在骨髓干细胞移植治疗后第4 周,患者肝功能指标出现变化(表1),其中白蛋白(ALB)较术前显著升高(P<0.01);天门冬氨酸氨基转移酶(ALT)和总胆红素(TBIL)较术前也有所降低,但无统计学意义(P>0.05)。
二、凝血酶原时间(PT)和 AFP 变化 PT 较术前明显下降(P<0.05);AFP 较术前升高,但无统计学意义(P>0.05),见表1。
表1 干细胞移植前后患者各项指标(±s)变化情况
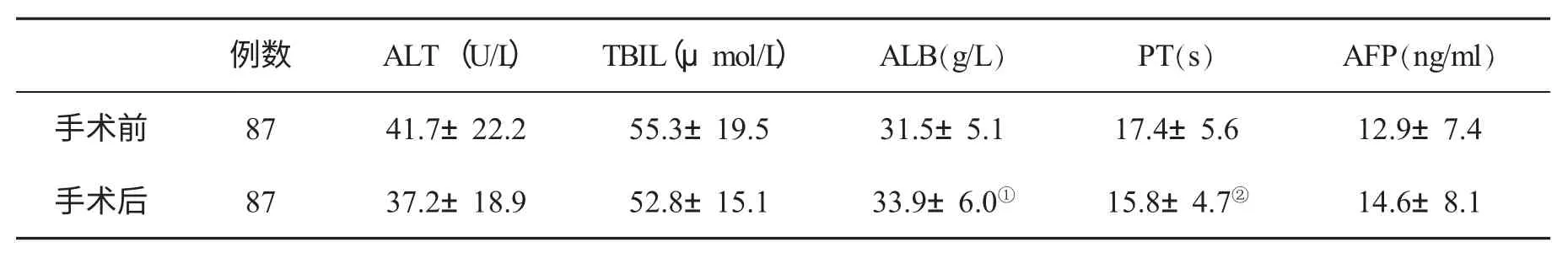
表1 干细胞移植前后患者各项指标(±s)变化情况
与手术前比较,①P<0.01,②P<0.05
例数 ALT(U/L)TBIL(μmol/L)ALB(g/L)PT(s)AFP(ng/ml)手术前 87 41.7±22.2 55.3±19.5 31.5±5.1 17.4±5.6 12.9±7.4手术后 87 37.2±18.9 52.8±15.1 33.9±6.0① 15.8±4.7② 14.6±8.1
三、临床症状及体征的变化 术后第4 周大多数患者临床症状、体征明显改善(P<0.05),其中胸水消失10 例,腹水消失23 例,腹胀减轻17 例,下肢浮肿消退21 例,乏力、纳差症状改善21 例,见表2。

表2 自体骨髓干细胞移植前后患者临床症状及体征变化情况
四、不同病因失代偿期肝硬化患者接受干细胞移植治疗后的疗效比较 丙型肝炎肝硬化及原因不明性肝硬化病例数较少,症状有所缓解;酒精性肝硬化患者血清白蛋白较其他类型肝硬化升高最为明显;原发性胆汁性肝硬化患者症状有所缓解,白蛋白升高较为明显;乙型肝炎肝硬化临床症状大多明显缓解,白蛋白、PT 和AFP 均明显改善。
五、不良反应 87 例患者未发现严重不良反应及并发症,术后低热5 例,恶心8 例,注射胃复安后24h 内缓解,介入伤口渗血6 例,经加压包扎后好转,无感染和肝区疼痛不适等并发症出现。
讨论
干细胞移植是目前最热门的医疗新技术之一,干细胞定向分化为功能细胞并且应用于器官损伤的治疗,已成为细胞生物学以及整个生命科学的研究热点。作为一类具有自我更新、多向分化和高度增殖功能的未分化细胞在体内外均有极强的向肝细胞分化的能力[7-9]。在肝脏内环境下,干细胞能分化为肝细胞和胆管细胞,从而参与肝功能的修复和重建。在基础研究中发现,异体骨髓间充质干细胞可以在移植肝内存活并定居[10],还可以在全肝损伤的雌性小鼠肝内分化为表达ALB 的肝细胞[11]。自1999年Petersen[12]发现骨髓源性肝干细胞以来,学者们就在探索利用骨髓源性肝干细胞来治疗肝脏疾病的方法与途径,多项通过自体骨髓干细胞移植治疗肝硬化的研究表明,移植后患者症状缓解,实验室指标明显改善,且无严重并发症出现[13-15]。
本研究在前期观察的基础上,增加样本数量,评估了骨髓干细胞肝动脉移植治疗失代偿期肝硬化患者的近期临床疗效。研究结果显示,骨髓干细胞肝动脉移植可促使患者肝功能明显改善,尤以肝脏合成功能改善最为显著。移植术后第4 周,患者白蛋白水平和凝血酶原时间较术前明显改善(P<0.05)。观察患者的临床症状和体征发现,胸水消失10 例,腹水消失23 例,腹胀减轻17 例,下肢浮肿消退21 例,乏力、纳差症状改善21 例,较术前明显改善(P<0.05);术中术后所有患者未出现严重的不良反应和并发症。
本研究选择肝动脉途径行自体骨髓干细胞移植,由于肝脏具有肝动脉和门静脉双重血液供应,若移植大量干细胞阻塞肝动脉,门脉供血的存在也不会引起受体肝脏及移植干细胞的缺血、坏死;另一方面干细胞还可从肝动脉与门脉小支间多条交通支的供血中获得营养成分促进其成活生长,而且肝动脉内置管通路较门静脉通路容易、创伤性小,可以方便连续或分次注入干细胞悬液。
肝移植是失代偿期肝硬化最理想的治疗选择,但是供体的紧缺、移植后的免疫排斥反应以及高额的治疗费用限制了该种治疗方法的临床应用,故迫切需要寻找一种简便、安全并有效的治疗方法。骨髓干细胞治疗失代偿期肝硬化的优势在于:可以自体采集,避免其他方式移植可能出现的排斥反应;移植过程简便易行、治疗费用低廉;而且不涉及伦理道德等问题,在理论上具有可行性;技术风险小,手术本身过程并不复杂,加上采用的是介入微创手段,而且移植对象来自于患者本人,所以不会产生肝移植那样的排异反应。骨髓干细胞肝动脉移植治疗失代偿期肝硬化可以改善患者肝功能,缓解临床症状,提高生存质量,取得了一定的近期疗效。但是,骨髓干细胞移植的远期效果还需要进一步观察。骨髓源性肝干细胞从自体骨髓中分离后是否需要在体外培养诱导与扩增后再行肝内移植,还需要研究,选择门静脉移植是否可以直接改善门脉高压等并发症等问题均有待进一步研究。
[1]李桂英,董博.血干细胞移植术的研究进展.现代医药卫生,2008,24(1):82-83.
[2]姚鹏,胡大荣,王帅,等.自体骨髓干细胞移植治疗慢性肝衰竭研究.肝脏,2005,10(3):171-172.
[3]朱康顺,单鸿,何可可,等.自体骨髓干细胞肝内移植治疗失代偿期肝硬化的初步临床观察.中国医学影像技术,2007,23(12):1863-1865.
[4]王方,张小岗,张静,等.自体骨髓干细胞治疗失代偿期肝硬化患者 50 例疗效观察.实用肝脏病杂志,2010,13(4):272-274.
[5]Toshihior M.Hepatic stem cells:from bone marrow cells to hepaticytes.Biochem Biophys Commu,2001,281:1-5.
[6]Vessey CJ,D-La-Hall PM.Hepatic stem cells:a review.Pathology,2001,33:130-141.
[7]Sell S.Heterogeneity and plasticity of hepatocyte lineage cells.Hepatology,2001,33:738-750.
[8]Theise ND,Krause DS.Bone marrow to liver:the blood of Prometheus.Semin Cell Dev Biol,2002,33:411-417.
[9]Crompe M.Mouse liver goes human:a new tool in experimental hepatology.Hepatology,2001,33:1005-1006.
[10]朱金海,陈燕凌.骨髓间充质干细胞分离培养及在移植肝中定居能力的研究.福建医科大学学报,2010,44:45-48.
[11]王连友,徐辉,董世武,等.骨髓间充质干细胞在小鼠肝脏局部分化为肝细胞的实验研究.胃肠病学和肝病学杂志,2008,17(1):27-29.
[12]Petersen BE,Bowen WC,Patrene KD,et al.Bone marrow as a potential source of hepatic oval cells.Science,1999,284(5417):1168.
[13]Mohanadnejad AD,Namiri M,Gheri M,et al.Phase 1 human trial of autologous bone marrow-hematopoietic stem cell transplantation in patients with decompensated cirrhosis.World J Gastroenterol,2007,13(24):3359-3363.
[14]Khan AA,Parveen N,Mahaboob VS,et al.Safety and efficacy of autologous bone marrow stem cell transplantation through hepatic artery for the treatment of chronic liver failure:a preliminary study.Transplant Proc,2008,40(4):1140-1144.
[15]潘兴南,沈建坤,庄岳鹏,等.自体骨髓干细胞移植治疗终末期肝病的临床研究.南方医科大学学报,2008,28(7):1207-1209.

