伊布利特在控制转复阵发性房颤中的作用研究
吕蒙
心房颤动(房颤)是临床上多见的心律失常。其发生率随年龄增长而增加,在60岁以上的人群中的发生率超过4%。有研究表明,房颤持续发作的几小时内就可能有心房内血栓形成,并可脱落引起栓塞,使中风发生率增高5倍,同时可引起或加重心功能不全。而且房颤持续时间越长,转复窦性心律愈困难,目前多主张尽早采取积极的复律措施。药物复律仍是目前转复房颤的主要方法,但各类药物的转复成功率、转复时间、不良反应差别很大。伊布利特是一种新型的III类抗心律失常药,被大量临床研究证实可有效地转复房颤[1-2]。2006年AHA于指南将其列为转复房颤的I类推荐药物[3]。本文旨在评价伊布利特同传统抗心律失常药物在转复房颤中的疗效性和安全性的差异,为其应用提供参考。
1 资料与方法
1.1 研究对象 选取2010年1月-2012年1月于我院就诊,90 d内初次房颤发作的患者共90例,(包括二次和多次房颤发作的患者),所有患者房颤发作时间不超过90 d,其中男42例,女48例,年龄43~76岁,体重>60 kg。所有入选病例需除外以下疾病:急性心梗、不稳定心绞痛;心功能不全III级或III级以上;二度或二度以上房室传导阻滞;病态窦房结综合征或心室率<50次/min;尖端扭转型室速病史;QT间期>440 ms;3级高血压或低血压;低血钾等。有其他抗心律失常药物使用者,需至少停药5个药物半衰期。
1.2 方法 将入选病例随机分成伊布利特组(A组)、胺碘酮组(B组)、普罗帕酮组(C组),每组各30例。分别给予A组依布利特(丰原药业生产) 1 mg、B组胺碘酮(赛诺菲制药生产)150 mg、C组普罗帕酮(上海信谊金朱药业生产)70 mg。观察10 min,若仍未转复为窦性心律,重复首次剂量。各组每次给药时,药物均以5%葡萄糖50 mL稀释,后经静脉注射>10 min。给药期间若出现下列情况,即停止给药:①转为窦性心律;②QT间期>50 ms;③心室率<50次/min;④二度或二度以上房室传导阻滞;⑤多形性室速;⑥收缩压<90 mmHg等。给药开始后4h内转为窦性心律者,判定为有效。未转复者定为无效。
1.3 观察指标 观察开始给药后1、2、4、24 h内房颤的转复率(累计转复例数/各组样本总数)、平均转复时间(累计转复样本的平均转复时间)、心室率、QT和QRS变化及不良反应的发生情况。所有患者在心电监护下,密切监测血压、心率及心律变化,定时记录十二导联心电图,详细记录不良反应发生情况,整个观察期为24 h。
2 结果
2.1 三组用药后转复房颤的疗效比较 A组在各时间点的转复率均高于B组、C组,其中在1、2、4 h内A组的转复率同B、C组比较差异具有统计学意义。24 h A组的转复率比B组、C组的转复率要高。但同B组比较,差异不具有统计学意义,而同C组比较差异具有统计学意义。在1、2 h时间段内,A组的平均转复时间较其他各组均明显缩短,在4、24 h时间段内A组同C组比较,平均转复时间差异无统计学意义,而同B组比较,差异具有显著的统计学意义。A组的不良反应率明显低于其他各组,24 h不良反应发生率,A组和B组比较差别无统计学意义,A组同C组比较,差异有统计学意义,见表1。
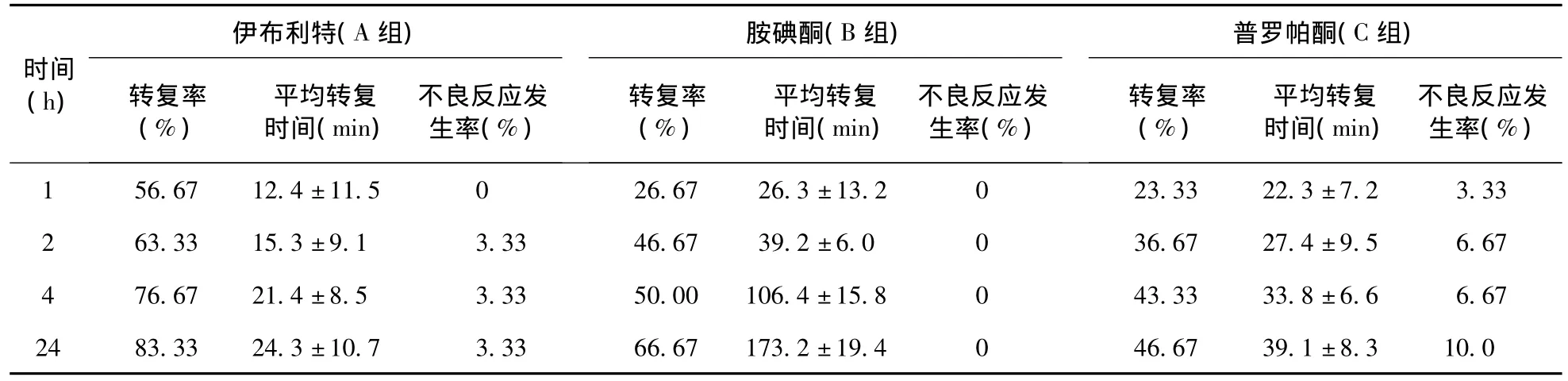
表1 三组用药后房颤转复情况的比较
2.2 三组用药后电生理改变情况 三组均能有效地降低HR,在用药的各时间段里,A组降低心室率的效果最明显,同B组和C组比较差异有统计学意义。A组用药后1、2 h的QT间期较用药前显著延长,而B组和C组的QT间期无明显延长,同B组比较差异有统计学意义。B组用药4 h后,QT间期逐渐缩短,恢复到用药前的水平。A组、B组用药后各时段QRS间期无明显变化,而C组用药后1、2 h的QRS间期明显延长,同其他两组比较差别有统计学意义。C组用药4 h之后QRS间期逐渐缩短,在4、24 h时间段同其他两组的比较无统计学差异。见表2。
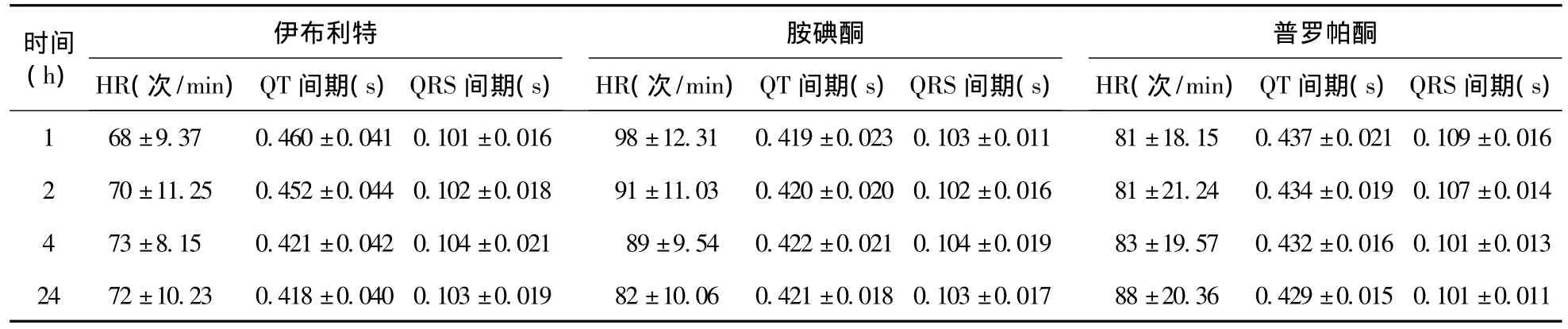
表2 三组用药后心室率、QT间期和QRS间期的比较
3 结论
富马酸伊布利特1996年首次在美国上市,它的主要化学结构同与索他洛尔相似,是一种甲磺酸酯衍生物。它主要是通过抑制复极时K+外流和增加除极时平台期的缓慢的Na+内流和Ca2+内流[4],从而达到延长动作电位时程,延长心肌有效不应期、延长QT间期,减慢传导,是折返激动不易形成的目的。伊布利特在体内的药代动力学特点不受年龄、性别、心律失常类型或其他抗心律失常药物的影响。而且它具有高速清除、高变化、高分布等的药代动力学特点[5]。
经过多年的临床研究发现,作为一种选择性的III类抗心律失常药,它对窦房结、心房肌、希氏束和浦肯野纤维及心室肌均有影响,可以延长心房、心室的不应期和时限,尤其对心房不应期影响更明显,而对PR间期和QRS时限无明显影响,但可以使QT间期延长。故目前临床主要用于房性、室性心律失常的治疗。尤其以房颤的治疗效果最显著[6]。其治疗的电生理机制是伊布利特可以通过延长心房肌不应期,抑制形成房颤的心房内折返环路,降低激动间隙的兴奋性,从而使房颤波波峰难以前行,达到终止房颤的目的。而且伊布利特对血流动力学影响很小,安全性高。
本研究显示,与传统III类抗心律失常药胺碘酮以及普罗帕酮相比,伊布利特转复房颤的成功率高[7]。在转复时间方面,伊布利特组明显短于胺碘酮组。伊布利特的不良反应发生率明显低于普罗帕酮,而它同胺碘酮相比差异无统计学意义,与文献报道一致[5,8]。伊布利特的主要不良反应为可能诱发阵发性室速,发生率约为3.33%,与其过度延长QT间期、于动作电位3相后过早发生后除极有关。普罗帕酮的不良反应主要为一过性低血压和窦性停搏,本研究中普罗帕酮组出现1例低血压状态。
伊布利特、胺碘酮和普罗帕酮均能降低心室率,这与三者均具备的负性传导作用有关,心室率的减慢可明显缓解患者的症状并改善心功能,而且伊布利特无负性肌力作用,对舒张压、收缩压无明显影响,且不加重心力衰竭。因此,伊布利特的作用要明显强于胺碘酮和普罗帕酮,这同文献报道一致[9]。但在治疗早期伊布利特对于QT间期的影响要比胺碘酮和普罗帕酮明显。这也可能是伊布利特发生不良反应的主要原因[10]。
总之,伊布利特具有起效快,效果明显、不良反应发生率低等优势,是一种快速转复房颤的有效抗心律失常药物。
[1] Delle KG,Schillinger M,Geppert A,et al.Ibutilide for rapid conversion of atrial fibrillation or flutter in a mixed critically ill patient population[J].Wien Klin Wochenschr,2005,117:92-97.
[2] Caron MF,Kluger J,Tsikouris JP,et al.Effects of intravenous magnesium sulfate on the QT interval in patients receiving ibutilide[J].Pharmacotherapy,2003,23:296-301.
[3] Fuster V,Ryden LE,Carnnom DS,et a1.ACC/AHA/ESC 2006 guidelines for the management Patients with atrial fibrillation,executive summary[J].Circulation,2006,114:700-752.
[4] Oshikawa N,Watanabe I,Masaki R,et al.Frequency dependent electrophysiogical effect of ibutilide on human atrium and ventricle[J].J Interv Card Electrophysiol,2001,5(1):81-87.
[5] Gowdw RM,Punukollu G,Khan LA,et al.Ibutilide for pharmacological cardioversion of atrial fibrillation and flutter:impact of race on efficacy and safety[J].Am J Ther,2003,10 (4):259-263.
[6] Lip GY,Tello Montoliu A.Management of atrial fibrillation[J].Heart,2006,92(8):117-1182.
[7] 张楠,郭继鸿,张海澄,等.伊布利特与普罗帕酮转复心房颤动的临床研究[J].中华心律失常学杂志,2005,9(1):29 33.
[8] Nikolaos V,Kafkas,Sotirios P,et al.Conversion efficacy of intravenous ibutilide compared with intravenous amiodarone in patients with recent onset atrial fibrillation and atrial flutter[J].Int J Cardiol,2007,118(3):321-325.
[9] Emannuel EO,Schmid ER,Schmidlin D,et al.Ibutilide versus amiodarone in atrial fibrillation:A double-binded randomized study[J].Care Med,2003,31:1031-1034.
[10] 孙超,刘书旺,郭静萱.伊布利特与普罗帕酮转复心房颤动的疗效及电生理作用的差异[J].中国心脏起搏与电生理杂志,2011,25(3):210-212.

