腹腔镜肝部分切除术的临床研究
贾云
(乐山井研县人民医院 四川乐山 613100)
随着腹腔镜手术熟练程度、技术条件及器械的进一步改进和提高,近几年来,腔镜肝切除的报道也越来越多。本文分析并比较我院肝胆外科2007年1月至2010年6月期间施行的腹腔镜肝切除术与开腹肝切除术病例,旨在说明腹腔镜肝切除术具有微创、术后恢复快,术后住院时间短、并发症少等优点,进而阐明在一定条件下行腹腔镜肝切除是安全、可行的。
1 资料与方法
1.1 一般资料
1.1.1 研究对象的来源 根据纳入标准及排除标准,收集我院肝移植腔镜外科2007年1月至2010年6月间腹腔镜肝部分切除术病历和同期开腹肝部分切除手术病历。
1.1.2 分组 按照手术方式的不同分为腹腔镜肝切除组和开腹肝切除组,各15例。
纳入标准:病变位于Couinaud II—VI段或位于肝脏的边缘或表面;良性病变不超过15cm,恶性肿瘤不超过10cm;患者肝功能要求在Child分级B级或B级以上,术后残余肝脏能够满足患者的生理需要;既往无上腹部手术史(尤其是肝胆疾病手术史);无心、肺、脑、肾等其它重要脏器严重器质性病变。
1.1.3 排除标准 开腹手术中行肝三叶、肝中叶或右半肝切除病例;行胆总管手术病例;肝硬化失代偿期:腹腔镜中转开腹病例。
1.2 手术方法
1.2.1 腔镜肝切除术 手术在全身麻醉下进行,患者取平卧位,麻醉生效后,常规消毒铺巾,在脐缘上弧形小切口长1.2cm,逐层切开皮肤,皮下组织,穿刺建立气腹,进套管及腹腔镜,探查腹腔及切口下组织未见异常,常规切开另3个小切口,与左锁骨中线左肋缘下2cm穿刺,穿刺进套管及器械。腹内压在15mmHg以下,用30b角内视镜头,病人仰卧位,根据需要调整手术台角度,先后用肉眼观察肝脏肿瘤部位及有无肿瘤转移情况,用术中镜下超声观察结合术前CT或MRI影像资料,判断管道的走行。肝切除步骤:(1)探查肝脏,及腹腔有无转移情况。(2)显露肿瘤,保护周围组织,沿肿瘤边缘2cm处用电刀直接做局部切除。(3)离断肝实质,肝表面1cm厚用电刀切开即可,对于肝断面较粗血管分离清楚后直接用钛央央闭。(4)最后用钛央央闭后切断较大的主干或分支,对肝创面进行电灼止血,对显露出的脉管,则视其粗细予钳夹或电灼处理。在结束手术前,在肝断面喷洒医用生物蛋白胶或覆盖止血纱仃,常规放置腹腔引流管1根,由腹部右侧穿刺孔引出并固定。(5)将切除的标本装入标本袋内,经扩大腹部1个穿刺切口后取出标本。
1.2.2 开腹肝切除术 据病灶部位不同,阻断或结扎左或右半肝入肝血流;半肝脉管分离困难时,也可间歇阻断全肝入肝血流。规则性肝切除时按肝段、肝叶的标志切肝,局部不规则切除时切肝线距病灶约2cm,使用PMOD断肝技术离断肝实质,遇到较粗的血管及胆管予以结扎或缝扎,移出标本,冲洗肝创面,彻底止血,放置腹腔引流管。
2 结果
2.1 腹腔镜肝切除组和开腹肝切除组患者一般临床资料
2005年1月至2007年6月间肝部分切除术30例,(左叶II、III、Ⅳ段)肝血管瘤14例,原发性肝癌16例。其中腹腔镜肝切除组15例。包括左外叶(II、IIl段)5例,III、Ⅳ段2例,II、III、Ⅳ段5例,开腹肝切除组15例,包括左外叶(Ⅱ、III段)13例,II、III、Ⅳ段2例。比较年龄、性别、体重、肿块直径差异没有统计学意义,以上因素2组间具有可比性;切口长度在2组间比较差异有统计学意义(P=0.000)。本组病例均由同一组医生施行手术,且术中均无行肝门阻断,故在肝切除技术上具有可比性,见表1。
表1 腹腔镜肝切除组和开腹肝切除组一般临床资料比较(±s)

表1 腹腔镜肝切除组和开腹肝切除组一般临床资料比较(±s)
注:P<0.05差异有统计学意义,计量资料以均数±标准差表示
指标 腹腔镜肝切除组 开腹肝切除组 P年龄(年) 48.53±7.65 45.13±10.66 0.324性别(男/女) 10/5 8/7 0.709体重(kg) 61.90±7.43 59.81±9.39 0.558肿块直径(cm) 3.65±1.39 5.07±1.96 0.056切口长度(cm) 3.75±0.92 20.13±5.15 0.000
2.2 腹腔镜肝切除组和开腹肝切除组术中和术后情况比较
比较腹腔镜肝切除组和开腹肝切除组手术时间的差别没有统计学意义(P=0.676);开腹肝切除组的术中出血量比腹腔镜组多143.33mL(P=0.027):开腹肝切除组术后进食时间比腹腔镜肝切除组长2.34d(P=0.000);开腹肝切除组术后院时间比腹腔镜肝切除组长10.07d,见表2。
表2 腹腔镜肝切除组和开腹肝切除组术中和术后情况比较(±s)

表2 腹腔镜肝切除组和开腹肝切除组术中和术后情况比较(±s)
注:P<0.05差异有统计学意义
指标 腹腔镜肝切除组 开腹肝切除组 P值手术时间(min) 170.00±92.25 181.67±53.31 0.676术中出血量(mL) 250.00±136.28 393.33±194.45 0.027术后进食时间(d) 1.33±0.49 3.67±0.62 0.000住院时间(d) 6.80±1.47 16.87±7.78 0.000
2.3 腹腔镜肝切除组和开腹肝切除组近期并发症比较
腹腔镜组患者均无术后并发症,剖腹组患者术后并发伤13例感染5例。比较腹腔镜肝切除组和开腹肝切除组2组手术方式患者近期并发症发生率差异无统计学意义(P=0.441)见表3。
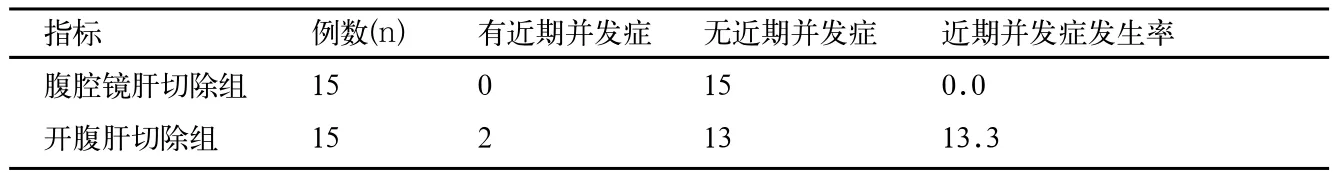
表3 2组近期并发症比较
3 讨论
腹腔镜外科作为微创外科的重要组成部分,现已被广泛应用到外科的多个领域,腹腔镜下胆囊切除、结直肠切除等手术已逐渐取代开腹手术而成为首选的术式,这些手术的安全性和微创性也得到了充分肯定。自1991年Reich[1]等首次报道腹腔镜肝切除术以来,与腹腔镜有关的肝切除报道逐年增多,1993年wayand[2]等最早报道腹腔镜肝癌局部切除术,国内于1994年由周伟平[3]等开展了首例腹腔镜肝切除术,但腹腔镜在肝脏外科的应用仍处于幼年时期,主要原因是肝脏血运十分丰富,内部解剖结构复杂,切面容易出血,且腹腔镜手术因为是非直视的远距离器械操作手术,腹腔镜下不易控制出血,肝门血流阻断困难以及肝脏生理的特殊性和手术器械的局限性等,使腹腔镜肝切除的发展较为缓慢。但是随着腹腔镜技术和器械的改进,进展很快,目前国内外已有很多单位能开展该手术,并已完成了大量的病例,其手术的适应证也被逐渐扩大,肝切除的范围已由肝边缘浅表病变的局部切除扩大到半肝乃至更大范围的规则性切除[4]。
腹腔镜肝切除与传统开腹肝切除的比较:(1)在手术切口方面,腹腔镜手术时术者在病人体外操作即可,勿须将手伸人体内,气腹的建立、光源深达体内,保证了良好的术野,因此,腹腔镜手术口可以很小,这一点非常符合年轻女性患者的需要。另外,腹腔镜手术时切口分散并有套管保护,其损伤程度应<各小切口的总和,这一点对于术后生活质量的提高有很大的帮助。(2)在并发症上,腹腔镜手术术中并发症中,出血和CO2气栓仍然是最难解决的矛盾。目前临床上较多采用间歇肝门阻断法来控制术中出血,有一定效果。(3)相对开腹肝切除术,腹腔镜肝切除术还具有:手术视野清晰;术后组织连轻,对肝癌病人术后复发可能需再次手术治疗提供更好的条件:对免疫功能损较轻,有利于术后更早地进行辅助治疗;对合并肝硬化门静脉高压的病人,腹腔肝切除术对腹擘损伤轻,对腹壁一体静脉交通支的破坏少;近期疗效优于开腹,期疗效与开腹手术相当等优势[5~6]。
总之,微创技术实施肝切除术是历史发展的必然趋势,在一定的条件下,腹腔肝切除术相对传统开腹肝切除术是安全、可行的手术方式,且具有微创、术后恢复快,住院时间短、并发症少等优点,在临床中有其广阔的应用前景。可以预见,在不久将来,腹腔镜肝切除术必将在临床中发挥其重要作用,使更多的患者最大程度地获益。
[1] Reich H,McGlynn F,DeCaprio J,et a1.Laparoscopic excision of benign liver esions[J].Obstet Gyne-col,1991,78:956~958.
[2] Wayand W,Woisetschlager R.Laparoscopic resection of liver metastasis[J].Chirurg,1993,64(3):195~197.
[3] 周伟平,孙志宏,吴孟超,等.经腹腔镜肝叶切除首例报道[J].肝胆外科杂志,1994,2(2):82.
[4] 刘荣,黄志强,周宁新,等.腹腔镜解剖性肝切除技术研究[J].肝胆外科杂志,2005,14(2):96~99.
[5] Lesurtel M,Cherqui D,Laurent A,et a1.Laparoscopic versus open left lateral hepatic lobectomy:a case-control sutdy[J].J Am Coll Surg,2003,196(2):236~242.
[6] 王刚,刘荣,周宁新,等.腹腔镜和开腹肝切除的费用效益分析[J].肝胆外科杂志,2005,14(2):130~133.