非透明细胞肾癌的CT表现与病理对照分析
庞 岚,周俊林,康晓丽,樊 勇
(兰州大学第二医院,甘肃 兰州 730030)
非透明细胞肾癌的CT表现与病理对照分析
庞 岚,周俊林,康晓丽,樊 勇
(兰州大学第二医院,甘肃 兰州 730030)
目的 探讨非透明细胞肾癌的影像学特征,提高诊断准确率。方法 回顾性分析13例非透明细胞肾癌的CT表现,其中嫌色细胞癌5例,乳头状癌5例,多房囊性肾细胞癌2例,髓质癌1例。所有病例均进行螺旋CT多期扫描。结果 13例病例中,5例嫌色细胞癌平扫表现为位于肾髓质内的类圆形肿块,4例呈均匀密度,1例呈混杂密度,增强扫描呈轻到中度持续强化,皮髓期密度低于肾皮质;5例乳头状癌平扫表现为均匀或不均匀类圆形肿块,呈轻中度较均匀或不均匀强化,皮髓期密度低于肾皮质,出现明显囊变3例;2例多房囊性肾细胞癌表现为椭圆形囊性病灶,可见少量实性部分及分隔,增强扫描间隔呈中度进行性延迟强化,实性部分强化密度与肾皮质等同;1例髓质癌,肿瘤位于肾脏中央区,形态不规则,分界不清,增强扫描肿瘤呈中等程度渐进性延迟强化。结论 非透明细胞肾癌影像学表现具有一定的特征性,螺旋CT动态增强能较好地显示影像学特征,并便于鉴别。
非透明细胞肾癌;CT表现;病理
肾细胞癌是肾脏最常见恶性肿瘤,死亡率高,近年来发病率呈上升趋势。2004年,世界卫生组织(WHO)制定的肾癌分类新标准,将肾癌分为10个亚型[1]。其中乳头状癌、嫌色细胞癌、多房囊性肾细胞癌和髓质癌等又称为非透明细胞肾癌,其病理、影像学表现及手术预后都与透明细胞癌不同。因此,术前正确诊断对手术方式的选择和预后判断具有重要意义。国内对非透明细胞肾癌影像与病理对照的研究不多,笔者搜集了非透明细胞癌13例,对其进行影像与病理对照分析,旨在探讨非透明细胞肾癌的影像学特征。
1 资料与方法
1.1 一般资料
搜集本院2004~2007年经手术病理证实的非透明细胞肾癌13例,年龄31~72岁,平均年龄55岁。其中乳头状癌5例,男性3例,女性2例;嫌色细胞癌5例,男性3例,女性2例;多房囊性肾细胞癌2例,男性1例,女性1例;髓质癌1例,男性。7例表现为全程肉眼血尿,3例嫌色细胞癌及2例乳头状癌在体检时发现,1例乳头癌及2例多房囊性肾细胞癌表现为患侧腰部酸胀感。
1.2 影像学检查方法
使用德国Siemens Somotom plus 4螺旋CT机。3例行皮质期和髓质期扫描,其余10例行平扫、皮质期、髓质期、排泄期和延迟期扫描。扫描参数:管电压120kv,管电流95~19mAs,层厚3.0mm,床进10~12mm,螺距1.5或1,扫描范围包括全肾。扫描前口服清水1 000ml,经肘静脉注射非离子型造影剂优维显80~100ml(300mg/ml),采用高压注射器,流速3ml/s,25~35s行皮质期扫描,80~100s行髓质期扫描,150~230s行排泄期扫描及10~15m行延迟期扫描,每期扫描在25s内完成。
1.3 统计和分析内容
请2位资深泌尿放射诊断医师进行双盲法图像分析,对肿瘤大小、分布、形态、边缘、出血、囊变、强化形式、强化幅度、强化均匀性、包膜及转移等征象进行统计和分析。其中肿瘤的出血和钙化统计主要观察平扫图像,肿瘤的血供统计主要观察皮质期和髓质期图像,肿瘤的均匀度和包膜统计主要观察排泄期图像,肿瘤血供的判断以是否强过肾皮质为标准。所有病例均与病理结果进行对照分析。
2 结果
2.1 病变部位及大小
嫌色细胞癌3例位于左肾,2例位于右肾;乳头状癌3例位于左肾,2例位于右肾;多房囊性肾细胞癌2例均位于右肾;髓质癌位于左肾中央区。嫌色细胞癌直径5.3~9.2cm,平均6.3cm;乳头状癌直径2.5~8.0cm,平均4.2cm;多房囊性肾细胞癌直径分别为5.7cm和3.8cm。肿瘤均为单发。
2.2非透明细胞肾癌的CT表现
(1)嫌色细胞癌均表现为边界清楚的类圆形实性肿块,中心位于肾髓质,与周围肾组织分界清楚,向肾窦及肾皮质呈膨胀样生长,部分肾盂、肾盏受压变形(见图1A)。平扫后呈现:3例为等低密度,1例为稍高密度,1例为混杂密度。增强扫描4例呈轻到中度均匀性持续强化,皮质期强化密度低于肾皮质,髓质期强化密度稍减低(见图1B、1C);1例嫌色细胞癌呈不均匀强化,中央可见星芒状未强化区。

图1 嫌色细胞癌的CT表现
(2)乳头状癌平扫后呈现:2例为稍高密度,3例为等密度为主的混杂密度。增强扫描皮质期均呈轻中度强化,强化密度低于肾皮质(见图2B),实质期强化程度略减弱。本组1例病灶强化密度不均匀,病灶外缘可见一囊性病灶,病理证实为乳头状癌合并肾囊肿。5例均可见完整纤维假包膜,其中2例见瘤内出血。
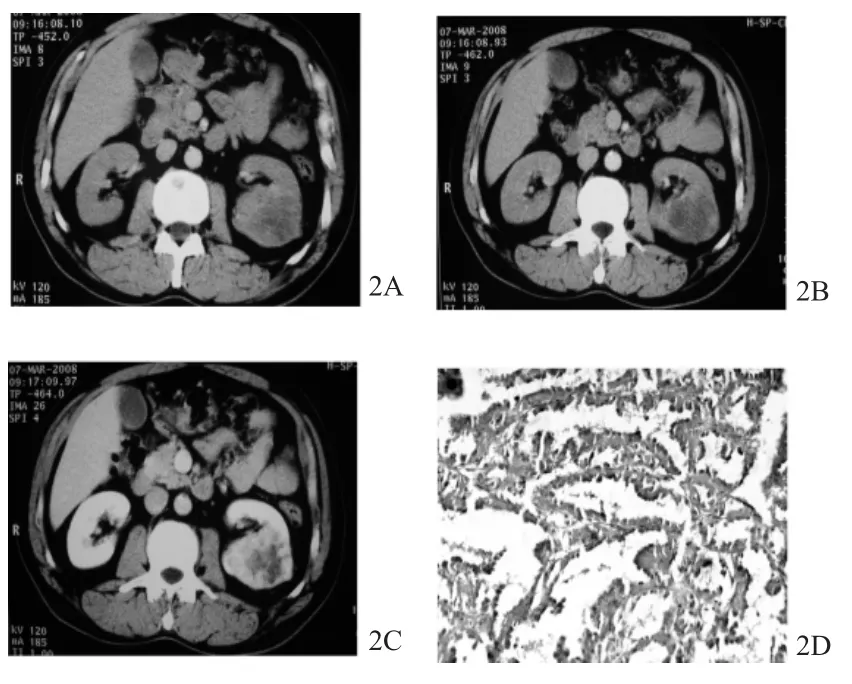
图2 乳头状癌的CT表现
(3)多房囊性肾细胞癌平扫表现为:椭圆形囊性肿块,壁薄,可见少量实性部分及分隔。其中1例囊内分隔显示不清。增强扫描后间隔呈中度进行性延迟强化,实性部分强化与肾皮质等同(见图3B~3D)。

图3 多房囊性细胞癌的CT表现
(4)髓质癌平扫表现为:肾髓质区分界不清,低密度肿块,形态不规则;动态增强扫描示肿瘤呈中等程度渐进性延迟强化。
2.3 非透明细胞肾癌的病理
乳头状癌为米黄色或白色,类圆形,有包膜,中心可见坏死;镜下肿瘤细胞为柱状上皮细胞,中间为纤维血管蒂,可见嗜色细胞;细胞排列方式以管状或管状乳头状为主,主要沿肾小管壁生长(见图2D)。嫌色细胞癌为类圆形实性结节,外表轻度分叶状,切面常为橘黄色;4例有完整的假包膜,1例假包膜不完整;镜下癌细胞呈实性片状排列,细胞体积较大,胞浆空淡,核周常有空晕,为少血供肿瘤(见图1D)。多房囊性肾细胞癌为分界清楚的椭圆形肿块,周围有较厚包膜,瘤体内实性成分较少,为多个互不相通、大小不一的囊腔,囊内密度较高;镜下肿瘤由大小不等的囊腔构成,囊腔间隔宽窄不均,其内可见纤维组织增生伴玻璃样变性及黏液变性,大部分囊腔内衬单层或多层透明细胞,血管较多(见图3E)。肾髓质癌切面实性,灰白色,边界不清,可见坏死;镜下呈低分化的、片状分布的肿瘤,瘤细胞排列呈腺样囊性结构,瘤体内可见较多中性粒细胞浸润,同时可见镰状红细胞。
3 讨论
1975年前,肾癌主要分为透明细胞癌和颗粒细胞癌两大类,1976年起乳头状癌被命名[2],1985年嫌色细胞癌被Thoenes等[3]首次作为一种独立类型提出。2004年,WHO公布了新的肾肿瘤组织学分型法,根据肿瘤组织细胞的形态学特点,结合基因改变和肿瘤起源将肾细胞癌分为10个亚型,即透明细胞癌、多房囊性透明细胞癌、乳头状癌、嫌色细胞癌、集合管癌、髓质癌、Xp11易位癌(Xp11.2易位癌/TFE3基因融合相关性肾细胞癌)、神经母细胞相关性肾细胞癌、黏液棣小管状和梭形细胞癌及未分类的肾细胞癌[1,4,5]。在这10个亚型肾细胞癌中,透明细胞癌比例最大,约占70%;非透明细胞癌约占30%。
3.1 非透明细胞肾癌的CT病理对照
3.1.1 乳头状癌 乳头状肾细胞癌是一种较少的肾细胞癌亚型,男女发病率为5~8∶1。本组5例中1例为较均匀强化,4例强化不均匀,但5例均为轻中度持续强化。病理上乳头状肾细胞癌显示肿瘤细胞构成多少不等的小管和乳头状结构,可见由乳头状生成的囊腔,而且常见大片囊变,有些囊液为血性。故其导致CT平扫密度不均匀及增强扫描不均匀性强化。大部分肿瘤均有完整的纤维假包膜,故其多为边界清楚的类圆形肿块。本组5例在CT上未见出血,但在镜下3例肿瘤细胞胞质内见含铁血黄素沉积,说明其出血多见。Tsuda K等[6]和国内学者周俊林等[7]对乳头状癌的CT征象研究认为,乳头状癌为少血供肿瘤,平扫乳头状癌及肾透明细胞癌均可为密度不均匀,但增强扫描皮髓期乳头状癌的强化程度明显低于透明细胞癌。总之,乳头状肾细胞癌CT表现特点为:平扫密度较均匀或不均匀,增强扫描呈较均匀或不均匀强化,肾皮髓期强化程度明显弱于肾皮质,瘤内出血率较高,肿瘤一般有较完整的包膜。
3.1.2 嫌色细胞癌 肾嫌色细胞癌是非透明细胞肾癌中比较少见的类型,发病率不到5%[8],男女发病率无明显差异。病人多无明显症状,在体检中偶然发现。部分表现为腰痛及肉眼血尿。确诊时瘤体虽较大,但临床分期多为早期,复发、转移较少,为独特的低度恶性肿瘤[8]。本组中2例有肉眼血尿,5例均无复发及转移。平扫多表现为位于肾髓质中心边界清楚、密度均匀的类圆形实性肿块,囊变坏死少见,局限于肾包膜,且呈膨胀性生长。尽管较大肿瘤超出正常肾轮廓外,但仍有由内向外膨胀之感,其CT征象与肿瘤起源于肾集合管上皮,瘤体位于肾实质中部,缓慢膨胀生长,且与较完整的假包膜有关。增强扫描显示肿瘤有完整的假包膜,皮髓期肿瘤轻至中度均匀增强,密度明显低于肾皮质。Mugiya等[9]报道的4例肾嫌色细胞癌US(无血流)、CT和MR扫描肿瘤密度均表现为相对均匀、少血。本组中4例表现为轻至中度均匀强化,仅1例皮髓期明显强化,强化密度等于肾皮质,并且中央可见星芒状未强化区。病理上则肿瘤血管丰富,中心见不规则的纤维带融合区,侵及肾盂。实质期肿瘤密度略减低,呈持续强化,但明显低于肾实质,与透明细胞癌速升速降强化方式不同。总之,肾嫌色细胞癌CT表现具有一定的特征性,肾实质内较大肿瘤,中心位于肾髓质,边界清楚,膨胀样生长,CT多期扫描密度大致均匀。符合上述特征且无远处转移及临床症状的病人,应考虑嫌色细胞癌的可能。
3.1.3 多房囊性肾细胞癌 男女发病率3∶1,可伴有腹痛和血尿,大部分无明显症状,仅在体检时发现或仅表现为患侧腰部不适。CT表现有其特征性:平扫为边缘光整的囊性肿块;瘤内分隔将其分为多个大小不等的囊腔,囊腔间互不相通;囊内分隔粗细不等,通常清晰光整,少数有囊壁及间隔钙化;镜下囊内多为血性液体或肿瘤内出血,但部分多房囊性肾癌其内分隔显示不清。本组1例因间隔显示不清,被误诊为肾囊肿。增强扫描间隔呈中度以上延迟强化,实性部分强化与肾皮质等同。肿瘤预后好,均未见复发及转移。总之,多房囊性肾细胞癌的CT表现特殊,多数肿瘤术前可以确诊。但间隔过少、过薄、强化不显著者可能被误诊为多房囊性肾瘤或肾囊肿。
3.1.4 髓质癌 常见于患有镰状细胞性血液病病人,男女发病率为2∶1。临床表现和影像学表现与Bellini集合管癌相似。文献报道[10,11]肾髓质癌为少血供肿瘤,增强扫描皮质期示肿瘤轻中度强化,强化程度低于肾皮质而略高于肾髓质,瘤肾边界不清;髓质期示肿瘤呈渐进性强化,密度低于肾实质,部分肿瘤边缘不规则,呈锯齿状。本组1例平扫为位于肾髓质中部边界不清楚的低密度肿块,增强扫描皮质期肿块呈中度不均匀强化,密度低于肾皮质,髓质期强化程度较皮质期略有加深,呈中度延迟强化,与文献报道一致。肾髓质癌恶性程度高,常位于肾中央部分,切面实性,灰白色,边界不清,可见坏死。影像学表现多为位于肾中央部边界不清、形态不规则肿块,与肾盂关系密切,动态增强扫描呈轻中度进行性延迟强化,淋巴结和远处转移常见。Wanda等[12]总结文献报告的17例肾髓质癌,所用化疗、生物治疗、放疗方案几乎均无效,病人存活时间最短4周。
3.2 鉴别诊断
肾嫌色细胞癌需与肾嗜酸细胞腺瘤、乏脂肪血管平滑肌脂肪瘤等相鉴别。肾嗜酸细胞腺瘤中央有特征性纤维星形瘢痕[13],且瘤体越大,此征象越显著;85%的嗜酸细胞腺瘤富血供,所以皮髓期强化显著[14]。乏脂肪血管平滑肌脂肪瘤病灶较小,好发于女性,可为双侧多中心性,半数病人伴发结节性硬化,病灶内钙化罕见[15]。而肾嫌色细胞癌的钙化率较高,增强扫描时乏脂肪血管平滑肌脂肪瘤多呈均匀强化和延迟强化;虽然嫌色细胞癌也可表现为轻中度均匀强化,但多呈一过性,无延迟强化倾向。多房囊性肾细胞癌需与肾囊肿鉴别,当肾囊肿囊内有出血或感染,囊肿密度可升高,CT值可大于25HU,甚至更高,即所谓复杂性肾囊肿,与多房囊性肾细胞癌不易鉴别;但囊肿形态规则,边缘清晰,增强扫描多数病变不强化是重要鉴别点,而多房囊性肾细胞癌增强扫描可见强化的厚薄不均的囊壁、壁结节和囊内分隔。肾髓质癌主要与肾盂癌鉴别,肾盂癌中心多位于肾盂内,常伴肾实质萎缩和肾功能下降,动态增强扫描强化程度不如肾髓质癌。肾乳头状细胞癌有时须与Ⅰ~Ⅱ级透明细胞癌鉴别,虽然都可见坏死囊变,但后者快速增强又快速下降的特点较容易鉴别。
[1]Prasad S R,Humphrey P A,Catena J R,et al.Common and Uncommon Histologic Subtypes of Renal Cell Carcinoma:Imaging Spectrum with Pathologic Correlation[J].Radiographics,2006,26(6):1795~1806.
[2]Amin M,Amin B,Tamboli M B,et al.Prognostic Impact of Histologic Subtypingo fadult Renal Epithelial Neoplasms:an Experience of 405 Cases[J].Am J Surg Pathol,2002,26(3):281~291.
[3]Thoenes W,Storkel S,Rumpelt H J.Human chromophobe cell renal carcinoma[J].Virchows Arch B Cell Pathol Incl Mol Pathol,1985,48(3):207~217.
[4]Eble J N,Sauter G,Epstein J I,et al.Pathology and genetics of tumors of the urinary system and male genital organs[M].France:IARC Press,2004.
[5]John N,Eble,Guido Sauter,et al.冯晓莉,何群译.泌尿系统及男性生殖器官肿瘤病理学和遗传学[M].北京:人民卫生出版社,2006.
[6]Tsuda K,Kinouchi T,Tanikawa G,et al.Imaging characteristics of papillary renal cell carcinoma by computed tomography scan and magnetic resonance imaging[J].Int J Urol,2005,12(9):795~800.
[7]周俊林,赵建洪,李晓鸣,等.乳头状肾细胞癌的CT表现与病理分析[J].中华放射学杂志,2008,42(11):1215~1217.
[8]杨培谦,杜林栋,黄受方.肾嫌色细胞癌的临床特征与病理学特性[J].中国医刊,2004,39(11):9~12.
[9]Mugiya S,Nagata M,Ozono S,et al.Ultrasonographic features of chromophobe cell renal carcinoma[J].Hinyokika Kiyo,2004,50(12):865~868.
[10]Yoon S K,Nam K J,Rha S H,et al.Collecting Duct Carcinoma of the Kidney:CT and Pat hologic Correlation[J].Eur J Radiol,2006,57(3):453~460.
[11]Kim J K,Kim T K,Ahn H J,et al.Differentiation of Subtypes of Renal Cell Carcinoma on Helical CT Scans[J].AJ R,2002,178(6):1492~1506.
[12]Noguera-Irizarry W G,H ibshoosh H,Papadopoulos K P.Renal medullary carcinom a:case report and review of the literature[J].Am J Clin Oncol,2003,26(5):489~492.
[13]Eiss D,Larousseria F,Mejean A,et al.Renal oncocytoma:CT diagnostic criteria revisited[J].J Radiol,2005,86(12):1773~1782.
[14]Tikkakoski T,Paivansalo M,Alanen A,et al.Radiologic findings in renal oncocytoma[J].Acta Radiologica,1991,32(1):363~367.
[15]Kim J K,Park S Y,Shon J H,et al.Angiomyolipoma with minimal fat:differentiation from renal cell carcinoma at biphasic helical CT[J].Radiology,2004,230(3):677~684.
R737.11
B
1671-1246(2011)01-0134-04
注:本文为甘肃省科学事业费资助项目(QS061-C33-35)

