乳腺癌患者B超引导PICC置管与常规置管优势分析
郭洪霞
解放军总医院肿瘤外科,北京 100853
近些年来,术前4~8个周期新辅助化疗已经应用于乳腺癌的治疗中,但化疗期间反复的经外周静脉穿刺给药,容易引起穿刺静脉的相应并发症。经外周静脉穿刺中心静脉导管置管(peripherally inserted central catheter,PICC)技术是由外周静脉,如肘部贵要静脉、肘正中静脉等穿刺,使硅胶导管进入上腔静脉或锁骨下静脉[1]。由于PICC术操作简便安全,术后并发症少,且可以将化疗药物直接输入大的中心静脉,减少患者反复静脉穿刺的痛苦,因此成为乳腺癌进行化疗常应用的一条静脉输液途径。对于血管状况较好的患者,临床上常采用肉眼观察,触摸盲穿完成穿刺置管,但对操作者熟练程度要求很高。本研究对我院98例乳腺癌行PICC置管进行化疗患者,比较PICC置管术与常规置管效果,现报道如下:
1 资料与方法
1.1 一般资料
选择2009年8月~2011年2月于我科诊断为乳腺癌,术前行PICC置管进行新辅助化疗的98例女性患者,将其分为实验组和对照组。对照组50例,行常规肉眼下穿刺置管,年龄 25~65 岁,平均(43.5±10.9)岁;实验组 48 例,行常规PICC穿刺失败或血管条件较差,不适合常规盲穿,采用B超引导PICC穿刺,年龄21~62岁,平均(42.7±11.6)岁。 两组患者术前均常规检查,并签署知情同意书。所有乳腺癌患者临床分期均为Ⅱ期以上,穿刺部位均为肘部贵要静脉或肘正中静脉,两组患者的年龄、病种及穿刺部位等方面比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
1.2.1 材料 B超采用美国GE LOGIQ A1超声诊断仪。PICC导管采用美国BARD公司的中心静脉导管,型号为4Fr导管,长度60 cm。赛丁格尔穿刺针、10 ml注射器、盐水、肝素钠注射液等。
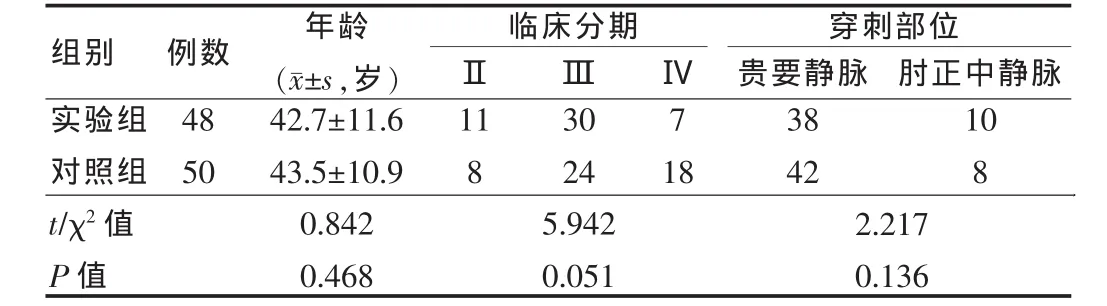
表1 两组一般资料比较(例)
1.2.2 对照组方法 常规穿刺静脉选择肘正中10 cm范围,贵要静脉因管粗而直,且静脉瓣少,故为首选。其次选肘正中静脉和头静脉[2]。理想穿刺点为肘窝下两横指处。测量时,患者取平卧位,置管侧手臂外展90°,沿静脉走向测量预穿刺点至术侧胸锁关节,返折向下测量至该侧第三肋间隙。常规消毒后,使用套管穿刺针经肘部穿刺点进针,采用解剖标记法盲穿至中心静脉置管,待X线确定并调整导管尖端位置后,撤出导丝,固定导管并覆盖无菌敷料。
1.2.3 实验组方法 应用B超选择静脉,一般选择贵要静脉或肘正中静脉,穿刺上肢结扎止血带,在B超引导下选定穿刺点,患者测量方法同对照组。常规消毒、扎止血带、铺巾。进针角度以15°~30°为佳,B超探头指示沿穿刺血管方向快速进针,回血后将穿刺针继续推进2~3 mm并推进插管鞘,退出针芯。在导丝的导引下将导管送到预定深度后则撤除外套管和导丝。盐水冲洗导管,穿刺部位消毒并加压包扎。
1.3 观察指标
观察两组患者并发症发生情况,包括7 d内机械性静脉炎、局部血肿、置管后感染等发生率,并比较两组患者穿刺操作时间、穿刺次数和置管到位率,以分析两种置管方式的效果。
1.4 统计学方法
所有数据采用SPSS 12.0统计软件分析,计量资料采用均数±标准差()表示,组间比较采用t检验,计数资料采用χ2检验和Fisher确切概率法,以P<0.05为差异有统计学意义。
2 结果
由表2可见,实验组在局部血肿发生率、置管后感染率以及感染总人数方面低于对照组,差异有统计学意义(P<0.05)。

表2 两组患者穿刺后并发症比较(例)
在进行两组患者穿刺置管指标比较中发现,超声引导下,穿刺操作时间大大缩短,且置管一次到位率较对照组高,减少了患者的穿刺次数,减轻了患者的痛苦。见表3。
3 讨论
乳腺癌患者化疗期间由于反复静脉穿刺输液而十分痛苦,PICC是由外周静脉穿刺插管,其末端定位于上腔静脉等,为患者提供中长期静脉输液的通路。其适应证为缺乏外周静脉通道者、需反复输入刺激性药物(如化疗药)者、需长期输液输血和反复采血者等。它作为一种全新的输液途径能够有效避免药物外渗,安全性高、操作简便、留管时间长,为临床化疗患者提供了一条无痛性治疗途径[3]。

表3 两组患者穿刺置管指标比较(例)
常规PICC术为护理人员盲穿完成,对操作者技术熟练程度要求很高,而且对患者血管状况也有较高要求,临床上常出现的并发症有以下几点:①由于患者年龄偏大、血液黏稠度高或穿刺时间过长易出现导管堵塞,导管前端触及静脉瓣而致穿刺不畅;②穿刺过深可误入动脉,甚至进入心房或心室,造成患者心律失常等;③选择导管型号和血管的粗细不匹配,引起机械性静脉炎和血栓性静脉炎,穿刺侧肢体过度活动,也可导致导管移位或托出等并发症;④护理不当也可能出现感染、前臂水肿或导管堵塞等。
随着超声介入技术的不断发展,PICC术在B超引导下,可以让术者清晰、直观地观察患者待穿刺肢体的血管走向、血流状况、血管内径、关闭厚度以及血管的深度,为选择恰当的肘部静脉提供了准确依据,且增加了穿刺血管定位的准确性,大大提高了穿刺与置管的一次成功率。本研究发现两组穿刺次数比较,差异有统计学意义(χ2=10.767,P=0.001),对照组一次穿刺成功率为64.0%(32/50),显著低于实验组的91.7%(44/48),主要原因为B超引导下操作直观便捷,仪器可直接显示穿刺、置管探入和固定过程,如发生偏差可及时进行纠正,大大提高了一次穿刺置管的成功率,在B超引导下,穿刺置管操作者心理可保持自信,操作过程和谐而顺畅,有效缓解患者的紧张情绪,大大降低由于患者紧张而血管收缩致穿刺失败的可能性,减少了医患矛盾及反复穿刺给患者带来的身心痛苦。本次实验组置管一次到位例数也显著高于对照组(χ2=16.638,P=0),且操作时间与对照组相比也大大降低,差异具有统计学意义(t=2.679,P=0.010)。而对照组盲穿法在整个过程中如出现偏差则会增加穿刺次数,延长穿刺时间,给患者带来恐惧和担心。
本次研究显示,两组在穿刺置管后并发症发生率比较差异也具有统计学意义。对照组常规PICC由于不能清晰辨别血管深度和走向及血管状况,易穿透血管壁而造成局部瘀血和血肿,其发生率明显高于实验组(χ2=7.889,P=0.005),使患者治疗痛苦增加,加重心理负担。对照组患者发生感染为6例,全部为1次置管不成功者,可能是由于多次穿刺引起的局部感染,与其他研究结果一致[4-5]。而B超引导下置管的患者无一例发生感染。因此,加强术后须密切监测穿刺点皮肤局部情况、体温和血常规,如发现临床的症状或检验结果异常,及时给予处理。两组机械性静脉炎和导管移位发生率比较差异无统计学意义,主要考虑为与置管后护理和患者自身保护有关,护理中应加强患者的健康教育,避免上肢过度活动而出现的机械性静脉炎等并发症[6-7]。
综上所述,B超引导下PICC置管较常规穿刺,可更加直观地选择静脉及观察穿刺置管进程,避免盲穿置管不当对患者造成的身体的心理的伤害,显著增加一次穿刺置管的成功率,从而减少各种并发症的发生率,其优越性显著,值得临床推广。
[1]黎玉国,蒋朱朋.肠外营养的新途径-经周围静脉插入中心静脉导管[J].国外医学:外科分册,1999,26(4):193-195.
[2]陈衍智,李萍萍,杨丽芳,等.两种途径中心静脉置管的对比观察[J].肠外与肠内营养,2003,4(15):65.
[3]孙继红.中心静脉穿刺置管时判断是否刺人静脉内的方法研究[J].实用护理杂志,2002,18(1):4-6.
[4]耿辉,王兵,南虹.恶性肿瘤患者留置PICC穿刺点感染的因素及预防对策[J].护士进修杂志,2007,22(18):17.
[5]王静,柯洁,刘伟.经外周中心静脉置管和锁骨下静脉置管的临床应用对比分析[J].中国实用医刊,2007,12(1):53.
[6]卜水程.PICC的临床应用现状与发展趋势[J].现代医院,2007,7(8):8-11.
[7]樊红苓,绳宇.肝素盐水有效降低PICC插管后静脉炎发生的临床研究[J].现代护理,2004,10(12):1087-1088.

