自发性硬膜下血肿临床CT表现与微创治疗分析
赵建平
山东省蓬莱市中医院,山东 蓬莱 265600
硬膜下血肿是神经内外科颅内、脑外常见出血性疾病,多伴有外伤史[1-2],但自发性硬膜下血肿由于好发于老年人,无确切外伤史,早期临床症状和体征不明显,临床较易误诊,近年来随着CT的广泛应用,自发性硬膜下血肿的检出率明显提高,在治疗上由于传统开颅手术,创伤大、死亡率和致残率高,受到一定限制,近年来微创技术广泛开展,自发性硬膜下血肿微创清除成一种有效诊疗手段。我院2008~2010年16例经CT检查证实并行CT引导下微创治疗,效果满意,现将临床CT表现与微创治疗情况分析如下:
1 资料与方法
1.1 一般资料
本组 16例中,男 11例,女 5例;年龄 67~80岁,平均(72.0±1.2)岁;脑血管病史7例,高血压病史5例,糖尿病史4例;发病到就诊时间1 d~3个月;均无外伤史,全部病例经CT诊断。
1.2 症状和体征
首发症状头痛、头晕9例,情感淡漠、智能障碍6例,偏瘫2例;入院时病情分级[3]:Ⅰ级7例,Ⅱ级5例,Ⅲ级4例。根据格拉斯哥评分(GCS):15 分 6 例,13~14 分 5 例;小于13分5例。出血量70~260 ml,平均119 ml(多田式公司计算)。CT扫描方法:采用德国西门子spirit双螺旋CT机和美国lightspeet螺旋扫描机,常规扫描层厚5 mm,层距5 mm,矩阵512×512,扫描范围以OML线为基线,向上连续扫描,共约20幅图像,对于感兴趣区再行2~3 mm扫描。
1.3 治疗方法
患者确诊后均在1~3 h内行血肿微创清除术治疗,采用头颅CT下定位法,在CT指导下用金属栅栏条标志物做引导物,选择血肿最大层面、与血肿较小距离的CT层面为穿刺点和深度,选择适当长度的YL-1型颅内血肿穿刺针[4-5],手术中尽量避开脑膜中动脉区域,避免引起再发性出血,根据血肿深度选择相应长度的穿刺针,常规消毒,铺无菌洞巾,2%利多卡因局麻成功后,用手电钻带穿刺针依次穿过头皮、颅骨、硬脑膜后,卸下电钻及钻头,插入针芯,见穿刺针推入血肿中心位置,从侧管内用5 ml针管缓慢抽吸,予以等量生理盐水反复冲洗血肿,对于凝固血肿块,可用针形粉碎器,加用尿激酶2万~5万U通过针形粉碎器快速注入血肿内,后闭管连接引流袋,闭管1~2 h开放引流,以后用肝素盐水通过针形粉碎器反复冲洗,直到冲洗液变清为止,接引流管引流。手术后视病情缓解情况随时复查CT。术中一次性血肿排尽 3例,占18.7%,排出>70%5例,占31.2%,排出50%~80%8例,占50%,对于残余血肿用尿激酶3万U+生理盐水5 ml,行硬膜下强内注射加闭2 h后引流。术后适当使用止血及脱水药物。当患者临床症状改善,引流达到3~5 d以上,复查CT,血肿消失或虽有残留但呈现低密度改变时拔出引流管。
1.4 临床疗效评价
治疗后及6~12个月进行,应用ADL分级法[6]:Ⅰ级指完全恢复日常生活,基本达到治愈;Ⅱ级部分恢复或可独立生活;Ⅲ级指需人帮助,扶拐可行走,Ⅳ级保持意识,但只能卧床;Ⅴ级为死亡。
2 结果
本组均行颅脑 CT检查并证实诊断,血肿发生于双侧6例,单侧10例,幕上14例,幕下2例,大多在颅骨内板下方呈高、等、低新月形影像(图1a~1b),位于额颞顶部10例,额顶部4例,额颞部2例。所有病例均见脑室受压,中线结构移位。急性4例(3 d以内)表现为颅骨内板下弧形、“3”字形,新月形高密度灶者2例;血肿密度欠均匀呈现类似硬膜外血肿梭形改变者1例(图1a),血肿同侧脑室扩大者1例。亚急性(4 d~3周)6例,表现为低密度,混杂密度,低密度影内见斑点状新鲜出血的高密度,脑灰白质结合部远离颅骨内板(图1b~1d),慢性期(3周以上)6例,呈梭形,密度为低密度甚至等同于脑脊液密度。本组采用CT定位,选择适当长度YL-1型一次性颅内血肿粉碎穿刺针进行微创治疗(图1e~1f),本组病例术后临床症状均得到改善,并逐渐消失。1例因再发大量出血而死亡,随访全部病例,其余15例随访6~12个月未见血肿复发。神经功能恢复情况:Ⅰ级10例;Ⅱ级3例;Ⅲ级2例
3 讨论
出血原因与临床特征:硬膜下血肿是指硬脑膜与蛛网膜之间潜在腔隙内的血肿,大多数由外伤所致,而自发性硬膜下血肿相对少见,多见于老年人。系因老年人脑萎缩,颅内空间相对增大,硬膜下组织疏松,皮层桥静脉悬跨于皮层表面与静脉窦之间,很容易断裂出血[7]。临床特征:本组病例全部是老年患者,平均年龄(72±1.2)岁,并且均伴有不同程度脑萎缩,年龄较小者67岁,较大者80岁。从临床特征来看,首发症状头痛、头晕9例,情感淡漠、智能障碍6例,偏瘫2例,同其他脑血管病相比较无明显特异性。既往史分析,脑血管病史7例,高血压病史5例,糖尿病史4例,谢轩贵等[8]认为糖尿病和脑血管病史是自发性硬膜下血肿的内在因素。笔者认为长期慢性高血压不仅引起颈内动脉系血管改变,也可以造成皮层桥静脉的脆性增加,从而易引起出血。
自发性硬膜下血肿的CT特点及应用价值:亚急性和慢性多见,本组16例中,6例亚急性、6例慢性,综合占75%,幕上较多,本组中有12例位于幕上,占75%,多分布大脑凸面,典型者为新月形、“3”字形,也可呈梭形。由于出血时间不同,可由高到低,也可因再次出血而使病灶密度复杂化,呈高、等、低以及各种形式混杂密度,无骨折征象,多伴有蛛网膜下腔的出血。自发性硬膜下血肿首选检查方法是CT检查,由于CT检查快速、准确,同时能进行多方位的图像重建或重组,故可从多角度、多方位来观察血肿大小、范围、周围受累及情况,并能及时跟踪血肿清除情况及观察有无继续或再出血,跟踪及微创治疗。
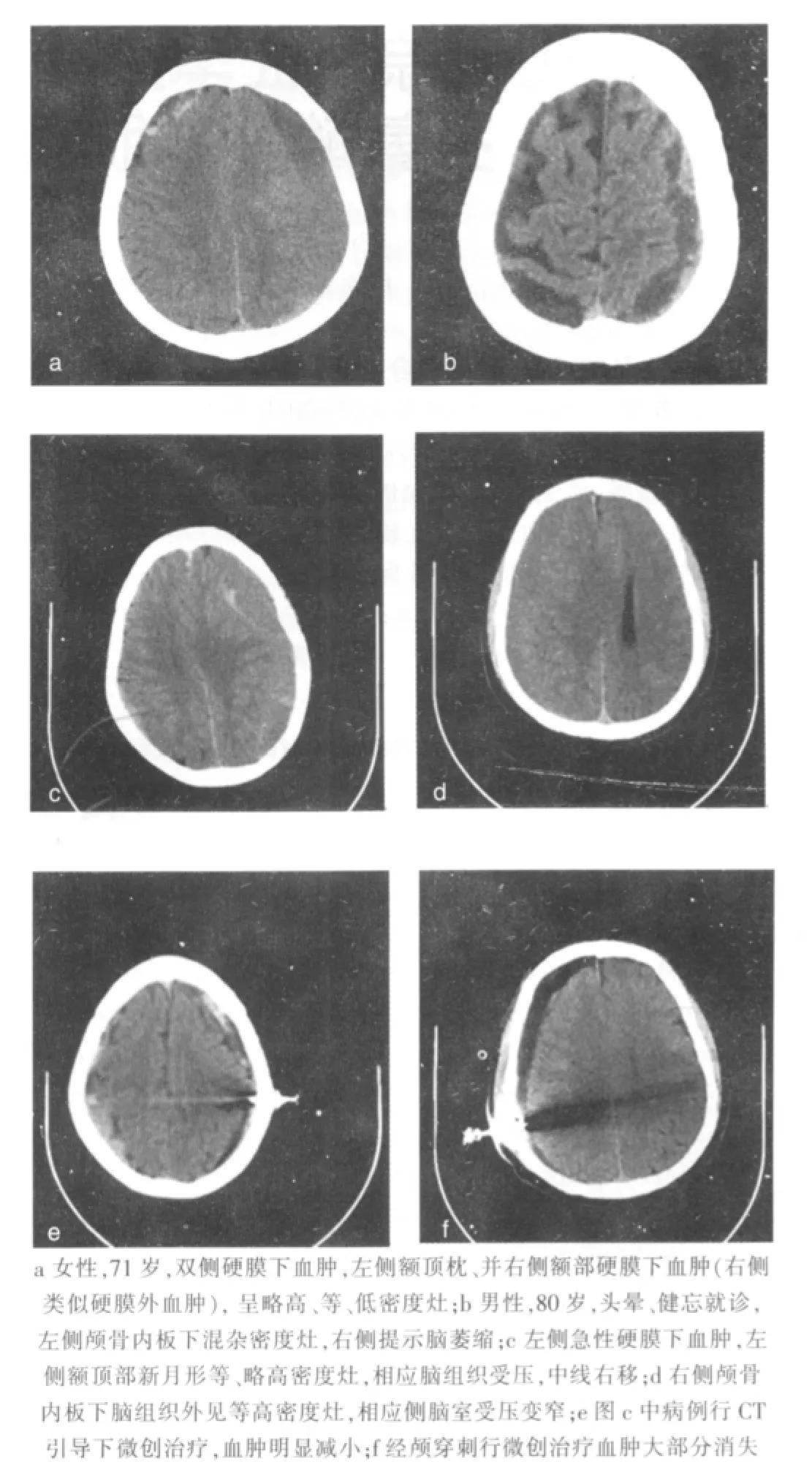
图1 头部CT
治疗:治疗包括内科保守治疗和外科开颅血肿清除,内科保守治疗原则是控制血压、防治再出血、减少占位效应、控制水肿,适用于出血量较少、并无继续或再发出血者。外科开颅血肿清除是传统的治疗方法,尤其适合外伤后合并脑挫裂伤硬膜下血肿。缺点是手术创伤较大,并发症多,施行全麻,对心肺影响较大。对于自发性硬膜下血肿,临床上主要发生在老年人、多伴有高血压、脑血管病、糖尿病史,脑内改变以占位效应、脑组织受压为主症,要解决的问题是减轻血肿的占位效应、阻止进行性水肿、预防脑组织损害;追求的手段是操作简单而准确、迅速有效、易行而安全,故微创治疗也便成为可靠而实用的手段。总之,自发性硬膜下血肿因临床缺乏特异性,以往常被忽视,孙海滨等[9]认为非常少见,但随着CT普及,自发性硬膜下血肿渐成为老年性脑血管病一种常见病,对于老年患者,当临床出现一系列神经系统异常特征时,要首选CT检查,确诊后给患者进行病情分级和格拉斯哥评分,早期行CT引导下微创治疗,创伤小、费用少、风险低。能大大提高患者生存质量。
[1]付聪,孙秀英,张正福,等.慢性硬膜下血肿46例诊治体会[J]中国现代医生,2010,48(27):157-158.
[2]吕中华.微创穿刺术在老年硬膜下血肿中的临床效果研究[J].中国现代医生,2011,49(13):152-153.
[3]段国升,朱诚.手术学全集神经外科卷[M].北京:人民军医出版社,1994,303.
[4]刘建刚,葛海涛,严小红.钻孔闭式引流和YL-1型穿刺针引流治疗自发性硬膜下血肿的疗效观察[J].中华神经医学杂志,2004,3(2):134.
[5]黄华东,黄海能,邓元央,等.小骨窗开窗显微镜下治疗高血压性脑出血的临床研究[J].微创医学,2011,6(2):118-121.
[6]全国第五届脑血管病学术会议纪要.脑卒中患者临床神经功能缺损程度评分标准(1995)[J].中华神经科杂志,2000,33(4):252-254.
[7]曹丹庆,蔡祖龙.全身CT诊断学[M].北京:人民军医出版社,1996:143-144.
[8]谢轩贵,游潮,蔡博文.老年人双侧慢性硬膜下血肿33例临床分析[J].中华老年医学杂志,2005,24(4):285-186.
[9]孙海滨,王林有.自发性硬膜下血肿CT诊断[J].医用放射技术杂志,2003,11:66.

