无创正压通气治疗COPD急性加重期并发Ⅱ型呼吸衰竭疗效观察
赵玉娟 王 栋
(菏泽高等医学专科学校 山东 菏泽 274000)
慢阻肺是慢性阻塞性肺疾病(COPD),是一种可以预防和可以治疗的疾病。大多数慢阻肺由慢性支气管炎或肺气肿进行性发展而成。当肺功能检查发现其降低达到一定程度,出现气流受限并且不完全可逆时,被称之为慢阻肺。其原因尚不清楚,可能与有害气体或颗粒在肺部引起异常炎症反应有关。COPD急性加重期(AECOPD)是指患者出现超越日常状况的持续恶化,并需改变其常规用药者,往往表现为在疾病过程中短期内咳嗽、咳痰、气短和(或)喘息加重,痰量增多,呈脓性或粘脓性,可伴发热等炎症明显加重的表现,可发展为呼吸衰竭,常为Ⅱ型呼衰,甚至危及生命。引起COPD加重的最常见原因是气管、支气管感染,主要是病毒、细菌感染等[1]。近年来使用无创呼吸机进行抢救治疗,具有应用方便、无创伤、患者容易接受、副反应少等特点,现已广泛应用。现对我院近2年来对COPD急性加重并呼吸衰竭的治疗观察总结如下。
1 资料与方法
1.1 一般资料 38例次患者均为2009年3月~2011年3月本院呼吸科COPD急性加重期合并呼吸衰竭的住院患者,男28例,女10例;年龄50~75岁,平均62岁。
1.2 治疗方法 予常规抗炎、解痉平喘、止咳祛痰、纠正水、电解质紊乱等治疗。给予无创呼吸机无创正压通气,采用S/T(自主呼吸模式),氧流量1.0~3.0L/min。吸气压(IPAP)由6~8cm H2O(1cm H2O=0.098kPa)逐渐增加到 10~20cm H2O,呼气压(EPAP)设定为4~6cm H2O,通气时间为每次至少3h,每天3次,观察治疗前后24h动脉血气及心率改变、呼吸频率。
1.3 观察方法 记录通气前、通气后的临床情况,包括神志、血压、心率、呼吸频率、呼吸困难的程度以及血气分析指标(pH、PaO2、PaCO2)等。综合临床和血气分析来判断疗效。
2 结果
表1 无创通气前后临床指标比较()
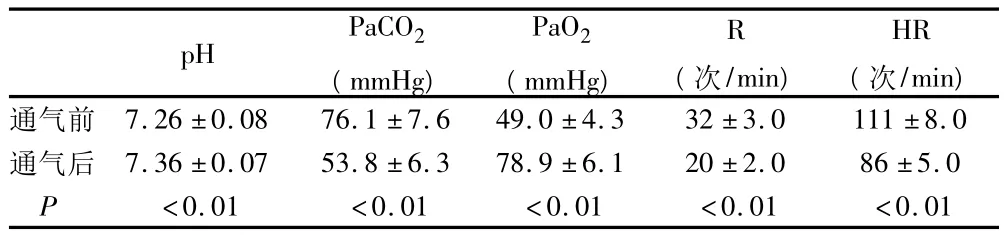
表1 无创通气前后临床指标比较()
pH PaCO2(mmHg)PaO2(mmHg)R(次/min)HR(次/min)7.26 ±0.08 76.1 ±7.6 49.0 ±4.3 32 ±3.0 111 ±8.0通气后 7.36 ±0.07 53.8 ±6.3 78.9 ±6.1 20 ±2.0 86 ±5.0 P通气前<0.01 <0.01 <0.01 <0.01 <0.01
本组38例患者经NIPPV治疗后,病情均在4h~2d内缓解,精神状态好转,神志清楚,临床症状如胸闷气促、咳痰均有不同程度改善。人机配合良好,未见不良反应发生。使用NIPPV后24h动脉血气、呼吸频率及心率等指标明显好转,与治疗前相比差异均有统计学意义(P<0.01)。见表1。
3 讨论
近年来无创通气技术在国内外被越来越多地应用于COPD合并呼吸衰竭的治疗,使部分患者免于气管插管[2]。但也有研究报道,NIPPV并未降低气管插管率及病死率,不适当的应用NIPPV有可能延误治疗,使患者病情恶化[3]。而大多数随机对照研究证实NIPPV对大部分患者是有效的。
COPD患者由于气道阻力增高和内性源呼气末正压(PEEPi)的影响,使呼吸功耗增加,产生呼吸肌疲劳。NIPPV一方面通过正压通气帮助患者克服气道阻力,另一方面通过提供外加的PEEP来对抗PEEPi而减少吸气作功,使呼吸肌疲劳得到缓解。PEEP的主要作用是[4]:①应用呼气末正压的作用使呼气末小气道开放,利于CO2排出。②呼气末肺泡膨胀,使功能残气量(FRC)增加,防止肺泡萎陷,使气体交换面积增加,改善肺顺应性,改善通气和氧合状态。③改善通气血流比(VA/Q),增加正常VA/Q比例的肺组织,减少肺内动静脉分流,改善氧合。总之选择合适的无创通气技术能很有效的纠正慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭,利于患者呼吸肌休息,减轻呼吸肌疲劳,降低呼吸频率、心率,改善临床症状及体征。
其优点有:①属非侵入性通气连接方式,行机械通气时患者仍能说话和进食,有利于病情观察和支持治疗;②对循环系统产生的影响较少,并可因通气功能改善而产生有益血流动力学效应,使肺血管阻力降低,心功能改善;③无增加新的感染或并发症之忧,且能明显改善通气,降低病死率;④避免了大剂量镇静剂的使用;⑤具有同步性、自动漏气补偿等性能。
NIPPV疗效的判断需要综合临床和动脉血气的指标,有效者临床上表现为闷喘减轻、辅助呼吸肌动作减轻和反常呼吸消失、呼吸频率减慢、血氧增加、心率减慢等。如果没有上述临床改善,提示治疗效果欠佳。通常建议治疗1~2h后复查动脉血气,如果临床情况改善,PaCO2下降 >16%,pH >7.30,PO2>40mmHg,提示初始治疗有效[4],建议继续无创通气治疗,否则应尽快调整治疗方案或改为插管人工通气,以免延误治疗时机。在进行NIPPV的过程中要密切注意有无口咽干燥、罩压迫和鼻梁皮肤损伤、恐惧(幽闭症)、胃胀气、误吸、漏气、排痰障碍、睡眠性上气道阻塞等不良反应,以有利于提高NIPPV的临床疗效。
据报道,Ⅱ型呼衰患者使用无创呼吸机,PaCO2亦会降低,且PaCO2在80mmHg以上时效果更加明显[6]。本组病例已观察到此效应,治疗组疗程缩短,临床症状缓解快,实验室指标改善迅速,气管插管率低于常规治疗组。因此证实,呼吸机治疗组疗效显著优于对照组。
总之,COPD急性加重期合并Ⅱ型呼衰的患者,通过NIPPV辅助呼吸,PaO2可得到明显提高,从而改善缺氧状态,纠正其病理生理改变,有利于病情恢复,是治疗此类患者的一种有效方法。
[1]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2002,25(8):453
[2]Plant PK,Elliott MW.Noninvasive ventilation in acute exacerbationsof COPD[J].QJM,1998,91(10):657
[3]Wood KA,Lewis,yon Harz B,et al.The use of noninvasive positivepressure ventilation in the emergency department:results of a randomizedclinical trial[J].Chest,1998,113(5):1339
[4]王宝国,周建新.实用呼吸机治疗学[M].第21版.北京:人民卫生出版社,2005.114 -115
[5]王 辰,商鸣宇,黄克武,等.有创与无创序贯性机械通气治疗慢性阻塞性肺疾病所致严重呼吸衰竭的研究[J].中华结核和呼吸杂志,2000,23(4):212
[6]朱 蕾,钮善福.机械通气[M].上海:上海科学技术出版社,2001.105-106

