血栓性微血管病肾损害12例临床分析
周 颖
(南昌大学第三附属医院肾内科,江西 南昌 330001)
血栓性微血管病(TMA)是一类以微血管病性溶血性贫血、血小板减少及微血管内血栓形成为主要病理特征的微血管阻塞性疾病,可累及全身多脏器,以肾损害常见。经典的TMA包括溶血性尿毒症综合征(HUS)和血栓性血小板减少性紫癜(TTP),其他还有恶性高血压、妊娠相关肾病等。TMA的病因复杂,病变凶险,预后较差[1]。早期研究表明[2],肾脏血管病变的类型、范围及程度是决定TMA预后的主要因素,肾损害越严重,预后越差。本文对南昌大学第三附属医院12例血栓性微血管病的肾损害进行分析,以期为TMA的临床治疗提供科学依据。
1 资料与方法
1.1 一般资料
12例初诊TMA患者均为南昌大学第三附属医院2008年至2010年住院患者,患者的临床表现和实验室检查均符合以下诊断标准[3]:①微血管病性溶血性贫血,Hb<100g/L,网织红细胞升高,外周血红细胞碎片阳性,乳酸脱氢酶(LDH)升高>250U/L。②病程中有血小板下降,最低值<9万/L。③肾脏损害:血尿、蛋白尿或肾功能不全,血清肌酐(SCr)>1.24mg/dL。
1.2 临床指标及实验室检查
分别记录患者的性别、年龄、主诉、诱因、原发病等临床指标。实验室检查包括:红细胞(Hb)、血小板计数(PLT)、乳酸脱氢酶(LDH)、血肌酐(Scr)、血尿素氮(BUN)、间接胆红素、自身抗体、抗心磷酯抗体(ACL)、抗内皮细胞抗体(AECA)及补体(C3、C4)。
1.3 肾组织学检查
12例患者全部在B超引导下行肾穿刺活检术,肾组织进行了免疫荧光、光镜及电镜检查。重点观察间质血管及肾小球病变。
2 结 果
2.1 病例分析
12例TMA患者中女7例,男5例。起病年龄13~42岁,平均年龄(32.5±9.5)岁。相关的主诉、诱因及原发病,见表1。

表1 TMA病因分析及发病特点
2.2 肾组织检查结果
12例TMA患者住院期间均行肾活检术,根据肾脏受累血管的大小、部位,病理改变(排外混合型)为肾小球病变和间质血管病变。其中,以肾小球病变为主的患者有7例,主要表现为肾小球毛细血管内皮细胞肿胀,严重者内皮细胞与基膜分离,内皮下增宽。而以间质血管病变为主有5例,病变血管包括小叶间动脉、叶间动脉及入球动脉,主要表现为血管内黏膜黏液性水肿,小动脉节段性纤维变样坏死及血栓形成,肾小球呈缺血样改变,可见肾小球内微血栓形成,未见术后并发症,见表2。
2.3 实验检查结果分析
12例患者网织红细胞均升高,Coombs试验均为阴性。6例患者出现肉眼血尿,5例为镜下血尿。其他主要实验室检查结果,见表3。
2.4 治疗及预后
患者住院期间,10例患者行连续性血液滤过治疗(其中3例患者追加3次血浆置换治疗),1例患者行普通血液透析。同时7例患者联用泼尼松龙。经治疗出院后,患者溶血指标明显改善,11例血小板恢复正常,住院期间未发生死亡现象,2例SCr恢复正常,6例患者仍有肾功能不全,但无需肾替代治疗,其余4例仍需肾替代维持治疗,见表4。
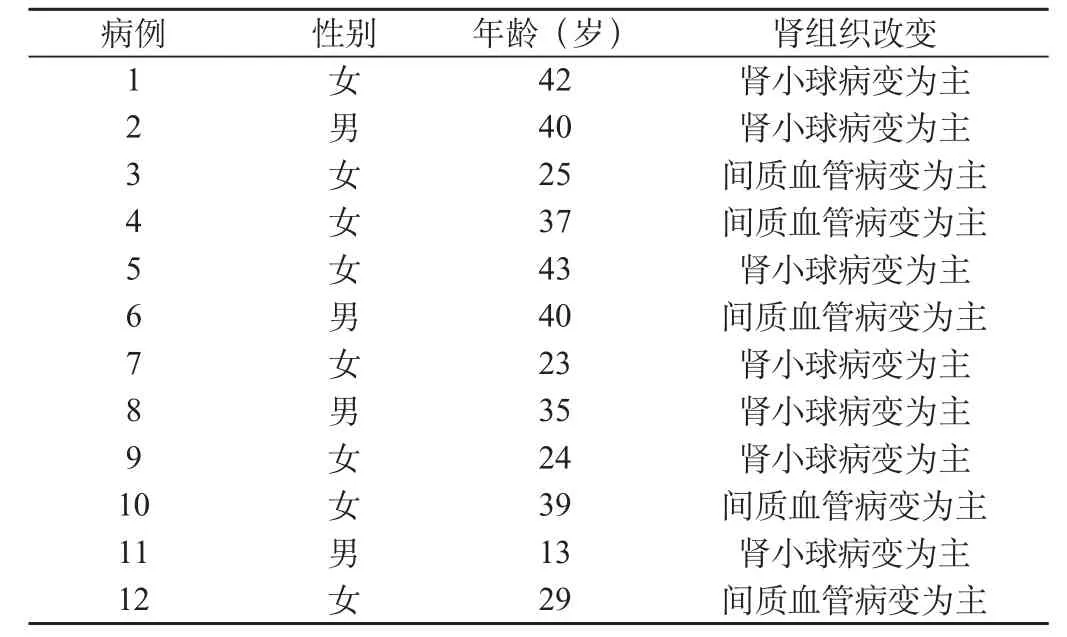
表2 12例TMA患者肾组织检查结果

表3 12例TMA患者的临床与实验室资料
3 讨 论
血栓性微血管的病因复杂,主要包括感染、肿瘤、药物、自身免疫性疾病、妊娠、恶性高血压等因素。临床病变凶险,大多最终因脏器衰竭而致死。1955年由Gasser等最早报道,HUS的微血栓主要分布于肾[4]。肾脏是血栓性微血管病主要受累器官之一,病理类型分为肾小球型、血管型和混和型[5]。肾小球病变是肾损害的特征性改变,以肾小球病变为主的,主要见于年幼的儿童,而肾脏动脉病变通常见于成人以及年长的儿童。在临床诊断中,肾活检是一个不可忽视的重要手段,尤其在不典型的病例诊断中起着重要的作用,有学者提出无明显禁忌应尽早经皮肾活检检查[6]。Schieppati等[7]认为,SCr水平是判断预后的主要因素,SCr水平越高,预后越差。本研究通过实验室检查,肾组织病理改变与患者预后密切相关。以肾小球病变为主的患者与以血管病变为主的患者相比,前者预后较好,其中以肾小球病变为主的7例患者中有2例痊愈,5例伴有肾功能不全,但不需维持肾替代治疗,而以血管病变为主的5例患者中,有4例仍需要维持肾替代治疗。

表4 12例TMA患者治疗及预后
综上所述,肾损害与TMA的诊断、治疗及预后等方面关系密切,通过及早行肾组织活检,弄清肾组织病变类型,就不会误诊、漏诊,对TMA的确诊起到关键作用,为TMA患者的治疗争取宝贵时间[8]。同时掌握肾损害的类型、严重度,对指导临床合理治疗也具有一定的价值。
[1]Tostivint I,Mougenot B,FlahaultA,et al.Adult haemolytic and uraemic syndrome: causes and prognostic factors in the last decade[J].Nephrol Dial Transplant,2002,17(7): 1228-1234.
[2]Gagnadoux MF,Habib R,Gubler MC,et al.Long-term(15-25years)outcome of childhood hemolytic-uremic syndrome[J].Clin Nephro,1996,46(1):39-41.
[3]张之南,沈悌.血液病诊断及疗效标准[M].2版.北京:科学出版社,1998:285.
[4]Surya VS,d'Agati VD,Gerald AA,等.肾病分类诊断彩色图谱[M].天津:天津科技翻译出版公司,2000:187-191.
[5]杨林,王建荣,杨万霞,等.肾活检诊断血栓性微血管病[J].临床荟萃,2006,21(1):38-39.
[6]黎磊石,李世军,刘志红,等.血栓性微血管病的肾脏损害[J].肾脏病与肾移植杂志,2006,15(5):432.
[7]马军.DWI和PWI在缺血性卒中的诊断价值-循证指南[J].磁共振成像,2010,1(5):324-329.
[8]Schieppati A,Ruggenenti P,Cornejo RP,et al.Renal function at hospital admission as a prognostic factor in adult hemolytic uremic syndrome. The Italian Registry of Haemolytic Uremic Syndrome[J].J Am Soc Nephrol,1992,2(11):1640-1644.

