无创呼吸机治疗慢性阻塞性肺疾病合并呼吸衰竭的疗效观察
开赛尔·艾则孜,木尼拉·亚尔买买提,杨晓红
(新疆维吾尔自治区人民医院呼吸一科,乌鲁木齐, 830000)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种以呼吸道阻塞、气流受限不完全可逆为主要特征的严重呼吸道疾病,晚期常并发呼吸衰竭。国内外已经有大量的循证医学证据所证实,无创正压通气(noninvasive positive pressure ventilation,NIPPV)用于COPD合并呼吸衰竭患者的救治疗效可靠,目前已被推荐为治疗COPD合并呼吸衰竭的一线方法。在此回顾本科自2008年1月至2010年12月应用NIPPV治疗COPD合并Ⅱ型呼吸衰竭患者48例的治疗体会,报道如下。
1 资料与方法
1.1 一般资料 本院呼吸一科2008年1月至2010年12月收治COPD急性发作病例78例,所有入组患者均符合《慢性阻塞性肺病诊治指南》诊断标准[1],均无肺大泡、大呼吸道阻塞等机械通气禁忌证。治疗前血气分析提示 PaO2≤60 mm Hg,PaCO2≥50 mm Hg,符合Ⅱ型呼吸衰竭的诊断标准且具有无创通气的指征[2]。对照组30例因经济、心理因素拒绝使用无创呼吸机,接受常规治疗。试验组48例常规治疗同时接受无创呼吸机治疗。试验组中男36例,女12例,平均年龄(63.7±4.3)岁。对照组中男19例,女11例,平均年龄(64.5±5.7)岁。两组在年龄、性别、COPD分级、血气分析结果、肺功能方面比较差异无统计学意义。
1.2 治疗方法 两组均采用常规治疗,包括抗感染、祛痰、营养支持、维持内环境稳定、激素和支气管扩张剂应用等,经口取痰送培养和药物敏感实验;实验组在常规治疗基础上应用由美国伟康公司生产的BIPAPVision无创呼吸机通气,患者取半卧位,床头抬高 30°~40°,选用适合患者的鼻罩或面罩戴上,调节好头带的松紧度。设置呼吸机参数为:自主触发/定时模式(S/T);双水平正压通气,吸气压力(inspiratory pressure,IPAP)8~20 cm H2O,呼气压力4~8 cm H2O,吸氧浓度40%~55%;呼吸频率(F)为10~16次/min,其中辅助压力从低水平开始,逐渐凋节至患者最佳耐受水平。同时监测患者血气、血氧饱和度(arterial oxygen saturation,SaO2)、生命体征等指标,根据血气检测结果调整呼吸机参数。
1.3 统计学方法 使用SPSS 17.0统计软件进行统计分析,计量资料以均数±标准差(±s)表示,采用t检验,计数资料的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组不同治疗方案疗效的比较 两组患者接受不同治疗2 d后,呼吸频率、心率及血气各项指标均有所改善;经分析后发现试验组各项观察指标改善幅度均高于对照组,差异有统计学意义(P<0.05)(表1、2)。
2.2 转归 试验组5例患者因呼吸道感染重,呼吸道分泌物过多,生命体征不稳定,及时予以气管插管,插管率为10.4%(5/48),其中3例死于多器官功能衰竭,病死率为6.25%(3/48),在对照组中12例常规治疗无效,病情恶化,改用气管插管,插管率为40%(12/30),病死率为 27.6%(8/30),两组比较,差异有统计学意义(P<0.05)(表3)。
表1 两组治疗后心率、呼吸频率及pH的比较(±s)
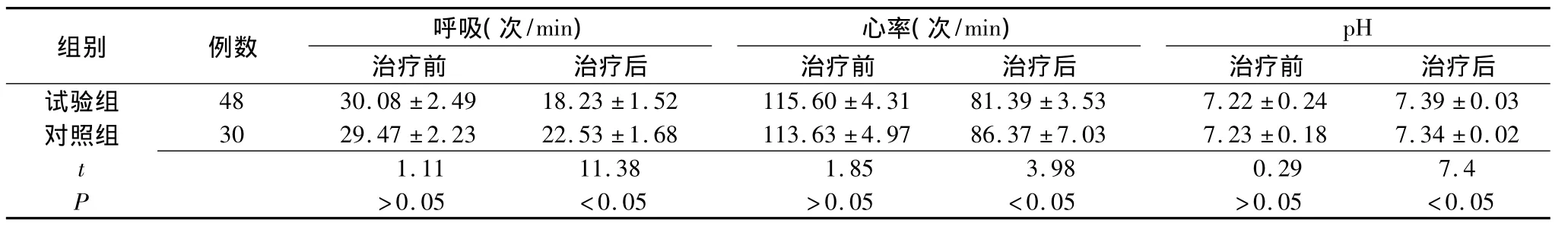
表1 两组治疗后心率、呼吸频率及pH的比较(±s)
心率(次/min)组别 例数 呼吸(次/min)pH治疗前 治疗后试验组 48 30.08 ±2.49 18.23 ±1.52 115.60 ±4.31 81.39 ±治疗前 治疗后 治疗前 治疗后3.53 7.22 ±0.24 7.39 ±0.03对照组 30 29.47 ±2.23 22.53 ±1.68 113.63 ±4.97 86.37 ±7.03 7.23 ±0.18 7.34 ±0.02 t 1.11 11.38 1.85 3.98 0.29 7.4 P >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
表2 两组治疗后PaCO2、PaO2及SaO2的比较(±s)
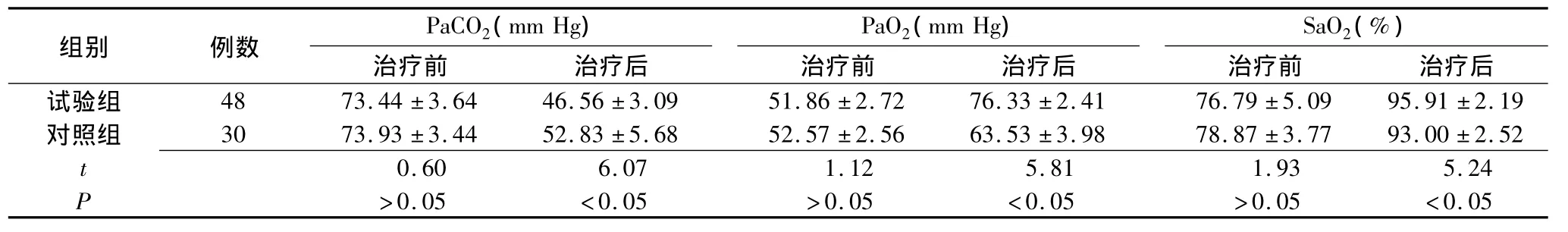
表2 两组治疗后PaCO2、PaO2及SaO2的比较(±s)
组别 例数PaCO2(mm Hg)PaO2(mm Hg)SaO2(%)治疗前 治疗后试验组 48 73.44 ±3.64 46.56 ±3.09 51.86 ±2.72 76.33 ±2治疗前 治疗后 治疗前 治疗后.41 76.79 ±5.09 95.91 ±2.19对照组 30 73.93 ±3.44 52.83 ±5.68 52.57 ±2.56 63.53 ±3.98 78.87 ±3.77 93.00 ±2.52 t 0.60 6.07 1.12 5.81 1.93 5.24 P >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
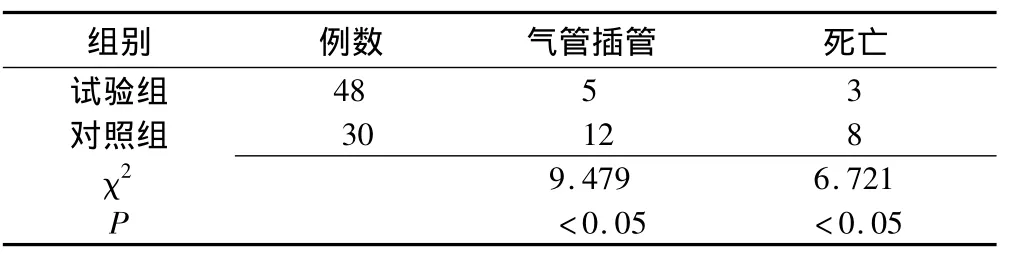
表3 两组气管插管率及病死率的比较 (例)
2.3 不良反应 试验组在使用NIPPV治疗过程中有7例患者出现胃胀气14.6%(7/48),3例鼻梁皮肤受损4.2%(2/48),2 例出现误吸4.2%(2/48),1 例排痰障碍2.1%(1/48)。
3 讨论
COPD急性加重期由于支气管平滑肌痉挛、呼吸道黏液分泌增加、黏膜水肿等原因,使呼吸道阻力增高;外周小呼吸道提前闭陷使内源性呼气末正压升高,两者均使吸气功耗增加,容易产生呼吸肌疲劳[3],出现PaO2进一步下降,PaCO2升高,致呼吸衰竭,甚至出现意识障碍。机械通气由于人工呼吸道的建立,增加了患者痛苦,易引起院内感染,并发症较多,病死率高,BiPAP无创呼吸机的应用减少了以上矛盾,避免了人工呼吸道的并发症[4,5]。
BiPAP呼吸机是目前临床上最常用的无创正压通气呼吸机,它以压力支持提供较高吸气正压,而当患者呼气时又自动调至较低呼气正压。高压作用于吸气相,起吸气辅助作用,是影响潮气量大小的主要因素;低压就是呼气末正压,是影响氧合的重要因素。无创正压通气一方面通过IPAP克服呼吸道阻力;另一方面通过呼气压力拮抗内源性呼气末正压减少呼吸功耗,改善氧合,从而达到纠正缺氧及二氧化碳潴留,治疗 COPD 呼吸衰竭的目的[6,7]。有研究表明[8],外加呼气末正压的水平大约为85%呼气末正压,可显著减少肺泡与呼吸道开口间的压力梯度而不增加过度通气,从而增加功能残气量,防止肺泡萎陷,改善弥散功能,使肺泡内 CO2有效排出,从而达到提高PaO2,降低PaCO2的目的。并克服了患者自主呼吸与机械通气相对抗的缺点,降低患者呼吸做功和氧耗量,对患者疲乏呼吸肌的修复起到重要作用。同时也能起到机械性支气管扩张作用,从而改善肺泡通气和氧合,使CO2潴留减轻,酸碱失衡的内环境尽快恢复正常,减轻呼吸困难,使血流动力学趋于稳定。
本研究结果显示,试验组和对照组接收不同治疗方案2 d后,各项动脉血气分析指标均较治疗前明显改善。插管率及病死率也明显低于对照组,进一步证实BiPAP无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭临床疗效显著;说明使用无创呼吸机可明显改善病情,降低病死率及气管插管率,减少患者痛苦,减轻社会、患者和家属的经济负担,节约医疗资源。
在BiPAP呼吸机使用过程中,腹胀、压迫性损伤、刺激性角膜炎、口咽干燥、排痰障碍等是面罩机械通气常见的并发症,大多数是可预防和治疗的,关键就是指导患者进行正确使用,达到人机配合,及时清除呼吸道分泌物,加强呼吸道湿化管理。如出现胃肠胀气,指导患者正确呼吸,减少吞咽动作的同时,适当应用胃肠动力药物,必要时置胃管排气;对于面部较瘦或颧骨突出的患者,面罩周围有空隙时,局部垫上纱布、棉球或贴上敷贴,以减少摩擦和损伤;对于已经破溃者可用红霉素眼膏涂抹,注意保持局部清洁,定时换药,防止面罩继发感染等。
[1]中华医学呼吸病学分会.慢性阻塞性肺疾病诊治指南(2007年修订版)[J].中华结核和呼吸杂志,2007,30(1):8-10.
[2]曹志新.无创机械通气技术[J].中国临床医生,2006,34(2):10.
[3]朱元珏,陈文彬.呼吸病学[M].北京:人民卫生出版社,2003:611.
[4]陈荣昌,张秀燕,何国清,等.改进的面罩对无创人工通气死腔效应的影响[J].中华结核和呼吸杂志,2000,23(13):734-735.
[5]李海峰.Bi PAP无创通气治疗COPD合并Ⅱ型呼吸衰竭的临床研究[J].中国现代医生,2010,4(35):35.
[6]卢青,刘领,赵淑敏,等.无创正压通气治疗COPD并肺性脑病疗效观察[J].临床肺科杂志,2008,13(6):725-726.
[7]张云恒,李慧,杜正驰.无创机械通气治疗急性呼吸窘迫综合征临床分析[J].中国医药导报,2010,21(31):46-47.
[8]许玲华,李萍.无创机械通气治疗老年呼吸衰竭86例临床分析[J].临床肺科杂志,2004,9(3):260-261.

