中药三联治疗对急性脑梗死患者血液流变性的影响
秦帮才 胡秀玲
缺血性脑卒中发病率、死亡率、致残率高,而治愈率低,且发病率有逐年增高的趋势,发病年龄也出现年轻化[1]。近年来,以活血化瘀为主的中草药疗法广泛应用于脑梗死的治疗,疗效显著,不良反应少,能有效改善患者的预后。我院近年来采用中药三联疗法治疗急性脑梗死取得了显著疗效。为进一步探讨其疗效机理,本文观察了急性脑梗死患者采用中药三联疗法治疗前后的血液流变性变化,报道如下。
1 资料与方法
1.1 对象及分组
住院患者140例,随机分为中药三联治疗组(治疗组)80例,其中男49例,女 31例,年龄40~70岁,平均56±2.9岁,发病时间3h~6天;西药对照治疗组(对照组)60例,其中男 35例,女25例,年龄40~70岁,平均 55±2.2岁,发病时间 3h~6天。两组患者年龄、性别、病程、中医证候、病变部位等差异无统计学意义(P>0.05),具有可比性。中医诊断标准参照国家中医药管理局脑病急症科研协作组起草制定的《脑卒中中医诊断疗效评定标准》(试行)[2]。西医诊断标准参照1995年中华医学会第四次全国脑血管病学术会议报告修订的《各类脑血管疾病诊断要点》[3]。纳入病例标准:符合中医脑中风,处于急性期;符合西医急性脑梗死诊断标准;排除标准:短暂性脑缺血发作和脑出血。
1.2 治疗方法
治疗组:(1)内服中药煎剂:主要成分有羚羊角、天麻 、钩藤 、、胆南星、广地龙 、蜈蚣 、全蝎 、水蛭 、二七、红花等共17味。药物全部来自本院中药房,产地有湖北、河南、安徽等。由本院制剂室采用韩国产DH-IA型煎药全自动包装机,每剂煎煮后取药液总量450ml分装3袋,每袋150ml,早、中、晚各口服或鼻饲一袋,连续21天。(2)直肠滴注中药:每剂(由大黄、石菖蒲、郁金、川牛膝、桃仁、泽兰等10种成分组成)煎煮后取药液总量300ml,分装两瓶,患者左侧卧位,暴露肛门,输液器下端连接成人型一次性导尿管,导尿管从肛门缓缓插入15~20cm时开始滴注药液,速度为30滴/min左右,30~60min滴完,上、下午各进行一次,连续治疗7天。(3)静脉滴注香丹注射液:将香丹注射液20ml加入5%葡萄糖注射液 250ml或生理盐水250ml中,静脉滴注,每日1次,连续治疗21天。
对照组:用低分子右旋糖酐500ml+香丹注射液20ml,胞磷胆碱 1.0g+5%葡萄糖或生理盐水250ml静滴,每日1次,连续治疗21天。
1.3 检测方法
病人清晨空腹采血3管:肝素抗凝管取血5ml测定全血表观粘度和血浆粘度,仪器为北京塞科希德SA-5000型血液流变仪;EDTA抗凝管2ml,测定红细胞压积,仪器为Sysmex KX-21N血液分析仪;枸椽酸钠抗凝管2ml,测定纤维蛋白原,仪器为Sysmex CA50血凝仪。分别于治疗前和治疗后各检测1次。试剂均采用原装试剂,仪器经严格标定,结果准确可靠。
1.4 统计学处理
2 结 果
治疗前两组各项血液流变学指标比较,均无显著性差异(P>0.05)。治疗后治疗组各项指标与治疗前比较均有改善,差异有极显著性统计学意义(P<0.01);对照组仅纤维蛋白原和血浆粘度有显著改善(P<0.05)。治疗后两组全血表观粘度、血浆粘度、纤维蛋白原、红细胞压积均呈下降趋势,治疗组下降更显著,治疗后治疗组全血表观低切粘度明显低于治疗后对照组(P<0.05)。表明治疗组在改善脑梗死患者的血液流变学指标方面明显优于对照组。结果见表1。
表1 两组治疗前后血液流变学比较(±s)
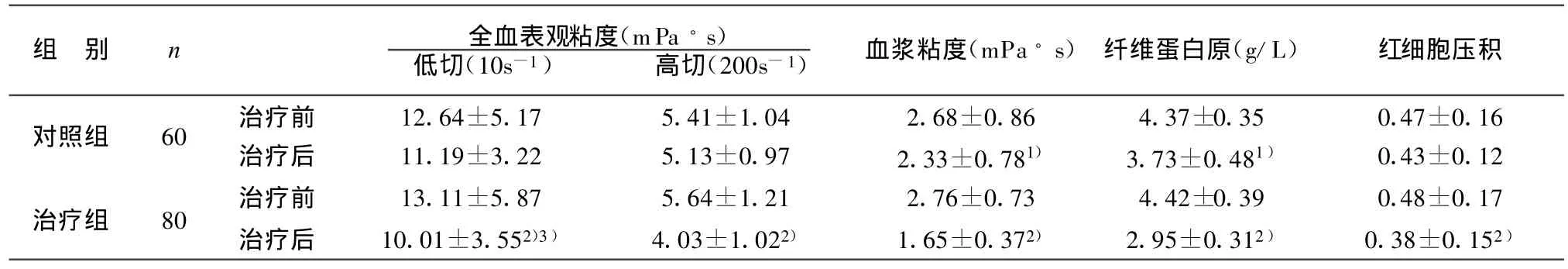
表1 两组治疗前后血液流变学比较(±s)
注:与同组治疗前比较,1)P<0.05,2)P<0.01;与对照组治疗后比较,3)P<0.05
?
3 讨 论
脑梗死属中医学“中风”范畴,肝肾不足、精气亏虚是致病之根本,情志过极、饮食不节、劳倦内伤、用力过度、气候骤变等均可诱发阴阳失调、心火亢盛、肝阳暴亢、痰瘀内阻、气血逆乱、脑脉瘀阻而发病。本文采用天麻、钩藤、珍珠母、羚羊角平肝潜阳;菖藩、胆南星、蜈蚣、奎蝎熄风通络,化痰散结;水蛭、三七、郁金、桃仁、泽兰、红花活血化瘀;女贞子、旱莲草、牛膝、首乌滋补肝肾;地龙、穿山甲清热通络。现代药理研究表明,水蛭、三七、红花等活血化瘀中药具有降低血小板聚集,改善微循环和毛细血管通透性,促进脑水肿吸收等综合作用。水蛭、地龙主要有效成分为水蛭素和蚓激酶,已有研究表明前者具有抑制凝血酶和血小板聚集的功能,而后者则具有抗凝和纤溶作用[2]。
脑梗死患者多有血液流变学指标异常,血液呈高凝状态,随着病情的好转,患者的血液流变学指标逐渐改善[4]。脑梗死发生后,血液流变的异常可加重缺血性脑病变;通过改善血液流变性,可以达到治疗缺血性脑血管病的目的[5]。本研究表明,治疗组全血表观粘度(低切、高切)、血浆粘度、红细胞压积、纤维蛋白原均有明显改善,提示本疗法能明显改善急性脑梗死患者的血液流变性,调整全身及局部血液循环,增加脑动脉血流量,改善脑组织代谢,降低血管压力,从而促进神经功能的恢复。