胸膜孤立性纤维瘤的CT诊断(附4例报告并文献复习)
朱勇 何光武
胸膜孤立性纤维瘤(Solitary fibrous tumors of the pleura,SFTP)是一种比较少见的胸膜肿瘤[1],临床容易误诊。本文回顾性分析4例经病理证实。临床资料完整的SFTP的CT影像的表现,结合文献资料复习,提高对该病的诊断能力。
1 资料和方法
1.1 检查方法
采用西门子Somatom Sensation 40 层螺旋CT对4例患者行胸部CT平扫及增强检查,层厚和层间距均为8 mm,屏气从肺尖至后肋膈角的全肺扫描,条件为120 kV,150 mA。增强扫描用高压注射器于肘静脉注射非离子型对比剂碘帕醇注射液(300 mg I/mL),对比剂速率2.5 mL/s,剂量100 mL,注射后扫描开始时间为50秒,延迟扫描时间120 s。
1.2 研究对象
病例1 ,女性,36岁,一月前无明显诱因出现右侧胸痛、胸闷,深呼吸时加剧。无呼吸困难,咳嗽,咳痰。心电图检查正常。血常规未见异常。X线胸片检查发现右上肺野见肿块,随即行CT进一步检查。CT平扫发现靠近右前侧胸膜一直径约45 mm软组织肿块,密度均匀,CT值40~45 Hu,无钙化,边缘光整,与胸膜呈广基底改变,呈现“胸膜蒂”征(图1A)。注射对比剂后延迟扫描病灶呈强化明显,内部不均匀,CT值低密度区40 Hu,高密度区83~105 Hu(图1B)。右肺门及纵隔内未见肿大淋巴结,邻近肋骨未见骨质破坏。手术所见,肿块与右上前侧胸膜相连大小直径约45 mm,呈实性,质中,光滑,有包膜,肿块完全切除。病理结果:胸膜孤立性纤维瘤。
病例2,女,59岁,胸部疼痛8个月。咳嗽,有黏液痰,无发热。化验检查未见异常。CT影像所见:右前纵膈旁可见软组织肿块,呈现“胸膜蒂”征。向右肺中叶突出,大小约78 mm×72 mm肿块与肺组织边界清,边缘光整,浅分叶(图2A),临近肺组织受压改变。CT平扫肿块密度不均匀,CT值约25~39 Hu。增强扫描早期病变呈中等度的不均匀的强化,其内可见明显线条样强化影,CT值32~57 Hu。增强扫描延迟期肿块持续不均匀强化,CT值35~76 Hu(图2B)。手术所见:右下肺前部膈上直径约80 mm大小肿块,包膜完整,来源于脏层胸膜,与周围肺组织分界清楚,胸膜面有蒂形成,蒂内有血管。结扎血管切断蒂端,将肿瘤剥离出。病理结果:胸膜孤立性纤维瘤。
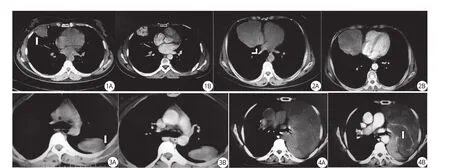
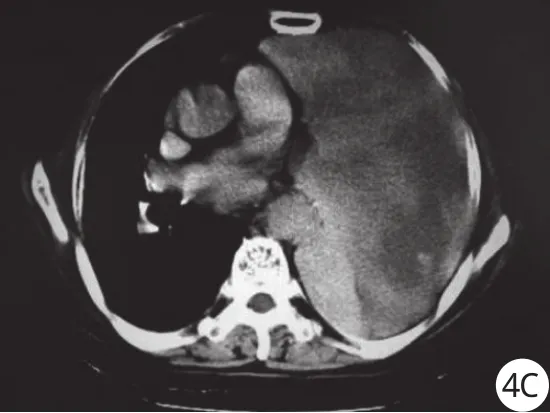
图1 A:平扫右前侧胸膜软组织肿块,广基底,密度均匀,边缘光整,见“胸膜蒂”征; B:增强肿瘤明显强化,内部不均匀低密度区图2 A:平扫右前侧纵隔旁78 mm×72 mm软组织肿块,边缘光整,浅分叶,见“胸膜蒂”征;B:增强肿瘤不均匀强化,其内见线条样强化影图3 A:平扫左上肺野后部紧贴胸壁卵圆形肿块,边界光整,内部密度见均匀,出现“胸膜蒂”征; B:增强后肿块不均匀强化图4 A:平扫左侧胸腔巨大肿块边缘光整,密度不均匀,同侧肺压缩不张,纵隔右移; B:增强扫描动脉期,病灶不均匀轻度强化,肿块内见粗大的血管影; C:延迟扫描,肿块呈明显不均匀“地图样”强化
病例3,女性,33岁。无任何不适,为体检胸片偶然发现左上肺野上位病变,随行CT进一步检查。CT平扫示左上肺野后部紧贴胸壁卵圆形肿块。呈现“胸膜蒂”征。边界光整,大小约30 mm×65 mm。肿块内部欠均匀,CT值11~31 Hu,相邻肋骨,胸椎体,椎间孔未见破坏征象(图3A)。增强早期轻度强化,CT值16~48 Hu,延迟后持续不均匀,CT值25~61 Hu(图3B)。手术所见:脊柱旁胸膜外肿块,与肺无关联,大小约35 mm×65 mm,包膜完整,可见直径约3 mm的蒂深入第4、5肋间隙。病理结果:胸膜孤立性纤维瘤。
病例4,女,68岁,咳嗽,气急,胸痛,胸闷数月,加重并呼吸困难2周来院。CT显示左侧胸腔巨大肿块,大小约145 mm×180 mm,占据左侧胸腔2/3,平扫密度不均匀,边缘光整,同侧肺压缩不张伴少量胸腔积液,纵隔,心影右移,肿块与纵隔分界清晰,胸椎、肋骨未见骨质破坏(图4A)。增强扫描后动脉期,病灶不均匀轻度强化,肿块内可见粗大的血管影(图4B); 延迟扫描持续强化,CT值不断升高,不均匀征象更明显,呈“地图样”改变(图4C)。周边可见压缩的肺组织强化征象。CT引导下穿刺活检病理结果:左侧胸膜孤立性纤维瘤。
2 结果
本组四例患者,均为女性,年龄33~68岁。3例临床有胸痛、胸闷、咳嗽等症状,1例无临床症状。3例经手术,1例经穿刺活检证实为胸膜孤立性纤维瘤。CT表现:2例病灶位于右侧胸腔,2例病灶位于左侧胸腔,靠近胸膜,3例出现“胸膜蒂”征。肿块较大,平均直径87 mm。肿瘤边缘均光整,与周围肺组织分界清晰。肿瘤密度:直径较小者密度均匀; 直径较大者密度不均匀,肿瘤内部见不规则的低密度影。4例病灶均未见钙化。CT增强后肿块实质内不均匀强化; 动脉期轻度强化,其内可见血管样线条状强化; 延迟实质期持续强化CT值升高,呈不均匀斑片状强化。其中低密度区不强化,提示病灶血供丰富伴出血坏死,囊变,呈“地图样”改变。
3 讨论
SFTP是一种少见的来源于胸膜的间叶性梭形细胞瘤[1]。多发生于成年人,本组病例最小33岁,最大者68岁。文献报告女性发病率高于男性[2],本组4例患者均为女性。SFTP发生于胸腔的脏层胸膜,生长缓慢,约50%无任何临床症状,常为体检胸片发现。部分患者随着肿块的生长出现压迫症状,如气短、胸闷、胸痛、咳嗽等症状。文献报导有些患者可表现为肥大性骨关节病,少数出现低血糖晕厥症状[2]。SFTP导致低血糖发生的机制包括几点:⑴自主神经受到机械性压迫,迷走神经极度兴奋; ⑵肿瘤分泌胰岛素样生长因子(insulin-like growth factor,IGF); ⑶肿瘤引起的葡萄糖消耗增强; ⑷糖异生抑制[3]。本组4例患者未发现上述症状。孤立性胸膜纤维瘤无明显病因学因素,其发生与石棉接触无关[4]。
SFTP病理特点:大体病理肿块形态基本规则,边界光整,质中或较硬,有白色包膜。镜下观察见肿瘤组织呈梭形,网织状排列,其间质内存在大量胶原纤维,可见丰富的血管。巨大肿瘤出现坏死,囊变和黏液变性。免疫组织的研究多数学者认为其可能起源于表达CD34抗原的树突状间质细胞,免疫组化Vimentin.CD34表达阳性对于诊断胸膜孤立性纤维瘤有较高特异性,这是区分孤立性纤维瘤与胸膜间质瘤及神经源性肿瘤的重要标志[5]。SFTP病理上有良、恶性之分:良性胸膜孤立性纤维瘤生长缓慢,与周围组织界限较清晰。如果肿瘤短期内增大,与周围边界不清楚,或向周围的组织浸润生长,以及发现转移病灶,应该考虑为恶性。恶性胸膜孤立性纤维瘤大约占所有胸膜孤立性纤维瘤的12%[6]。
SFTP的CT表现:孤立性软组织肿块贴近胸膜,基底宽,边界清晰,光整或有浅分叶改变; 大小不等,一般较大,本组平均直径87mm; 密度不均匀,与肺组织分界清楚,邻近肺组织受压不张、移位。Dedrik等[7]指出肿块相邻肺组织的移位和肿块边缘部分的逐渐变窄是提示肿瘤起源胸膜的较为可靠的征象,即称为“蒂”征。本组3例提示有该征象。
4例患者临邻肿块的椎体,椎间孔和肋骨均未见骨质破坏、增生等异常改变。纵隔及肺门均未见肿大淋巴结。CT增强表现:肿瘤动脉期轻度强化,其内可见线条样强化影; 巨大肿瘤实质内显示强化的血管影; 延迟实质期肿瘤不均匀持续强化明显,呈不规则斑片状强化,称为“地图样”强化[8],较具特殊性。病理基础是血供丰富的肿瘤实质与无强化的坏死、囊变区所致。
SFTP发病率低,临床症状无特异性,临床医生及影像科医生对此病较为生疏,术前诊断准确率低。通过上述分析,其CT影像有如下特点:单发肿块病灶紧贴胸膜,表现出“胸膜蒂”征; 一般瘤体较大,边缘光整,密度不均匀,与周围肺组织分界清晰,肺组织受压移位不张; 增强后不均匀强化、持续性强化或呈特征性的“地图样”强化。但最终确诊需经病理组织学及免疫组化检查决定。
[1]Foroulis CN,Rammos KS,Tsomkopoulos S,et al.Fibrous tumor of the lung,diagnostic and therapeutic considerations apropos of two cases[J].J BVON,2008,13(1):117-121.
[2]Karabulut N,Goodman LR.Pedunculated solitary fibrous tumor of the interlobar fissure:a wandering chest mass[J].AJR,1999,173(2):476—477.
[3]张炜,陆洁莉,王卫庆,等.胸膜孤立性纤维瘤引起的低血糖一例[J].上海医学,2003,26(2):161-162.
[4]孟宇宏,张建中.肺、胸膜、胸腺及心脏肿瘤病理学和遗传学[M].北京:人民卫生出版社,2006,162-165.
[5]李新春,钱元新,曾庆思,等.胸膜孤立性纤维瘤的影像学表现及误诊原因分析[J].中国医学影像技术2009,25(2)254-256.
[6]Takahama M,Kushibe K,Kawaguchi T,et al.Videoassisted thoracoscopic surgery is a promising treatment for solitary fibrous tumors of the pleura [J].Chest,2004,125(3):1144-1151.
[7]Dedrik CG,Meeloud TC,Shepard JO,et al.Computed tomography of localized pleural mesothelioma[J].Am J Roentgenol,1985,144(2):275-280.
[8]Cardinale L,Allasia M.Ardissone fibrous tumor of the pleura:experience in 26 patients[J].Radial Med .2006,111(5):640-650.

