益生菌预防肝硬化自发性腹膜炎的疗效
周红宇,周国华,陈叶青,颜 君
自发性细菌性腹膜炎(Spontaneous bacterial peritonitis,SBP)是肝硬化腹水患者常见的严重并发症,复发率、病死率较高。近年来,许多学者提出益生菌和喹诺酮类药物对肝硬化并自发性腹膜炎复发的预防有一定效果,但研究两者临床价值的报道甚少。本研究对我科肝硬化腹水并自发性腹膜炎患者43例,分别采用益生菌(双歧三联活菌胶囊)、抗生素(小剂量诺氟沙星)干预,并与对照组进行对比分析,旨在探讨益生菌预防肝硬化腹水并自发性腹膜炎的疗效,现报道如下。
1 资料与方法
1.1 一般资料 2003年11月-2010年6月,在我院消化科住院的肝硬化腹水患者123例,病程2~20年,平均9.2年。其中乙肝后肝硬化87例,酒精性肝硬化18例,丙肝后肝硬化12例,乙肝+丙肝后肝硬化6例。按CTP分级,A级29例,B级50例,C级44例。其中符合SBP 43例,男28例,女15例,年龄32~69岁,中位年龄40.9岁。临床表现:腹痛35例,腹胀34例,发热29例,恶心、呕吐17例,腹水增多28例,腹部轻压痛40例,腹部反跳痛35例,腹肌紧张6例。实验室检查:血白细胞>10×109/L 21例,正常15例,低于正常7例,中性粒细胞增高31例。腹水常规检查:外观浑浊29例,清亮14例。李瓦他试验弱阳性-阳性 28例,阴性15例。腹水WBC>0.5×109/L 29例,WBC(0.25~0.5)×109/L 14例,多形核白细胞(PMN)≥0.50者28例。腹水细菌培养及药敏试验:13例阳性,其中9例为大肠杆菌,4例为肺炎克雷伯菌。
1.2 SBP诊断标准[1]①具有腹腔内感染的症状和体征;②腹水细菌培养阳性;③腹水中PMN计数>0.25×109/L;④排除继发性感染。全部病例均符合SBP诊断标准。
1.3 治疗方法 三组患者的性别、年龄、病程、肝功能等差异无统计学意义(P>0.05)。三组均在护肝、利尿等支持治疗的基础上给予抗炎治疗,头孢曲松钠针剂2.0 g和左氧氟沙星注射液0.2 g,分别加入0.9%生理盐水100 mL、5%葡萄注射液250 mL静脉滴注,2次/d,疗程10~14 d。待自发性腹膜炎症状好转,腹水基本消退后,益生菌组口服双歧三联活菌胶囊(晋城海斯药业有限公司,含长型双歧杆菌、嗜酸乳杆菌、粪肠球菌等,规格:每粒胶囊210 mg,含活菌量达1.0×108CFU以上),每次3粒,每日2次,口服6个月。抗生素组给予诺氟沙星胶囊200 mg,口服,每日1次。对照组临床症状控制后,未继续服药治疗。
1.4 检测指标 观察期间进行临床症状随访,统计SBP的再发生率,治疗前及停药后1个月进行小肠细菌过生长(SIBO)检测。期间再发SBP的视为无效,未发生SBP的为有效。在试餐后每间隔20 min测1次呼气氢浓度,共6次,只要1次呼气氢浓度上升超过基础值12 ppm为SIBO阳性,反之为阴性。
1.5 统计学处理 计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组预防肝硬化腹水并自发性腹膜炎疗效比较 见表1。
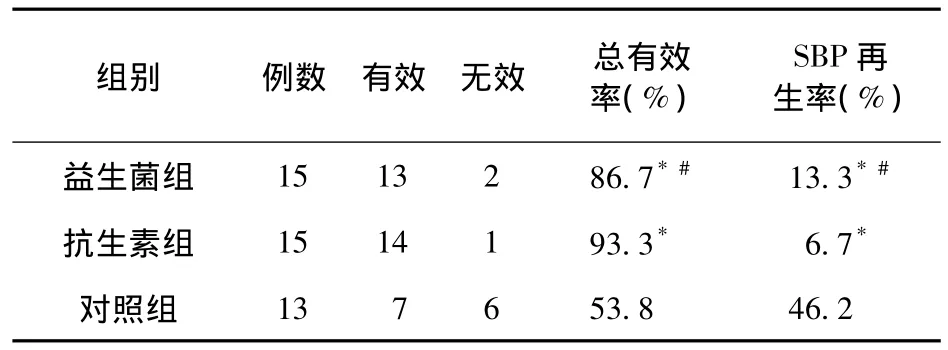
表1 三组预防肝硬化腹水并自发性腹膜炎疗效比较(例)
从表1可见,益生菌组、抗生素组的总有效率及再生率比较,差异无统计学意义(P>0.05),而两组的总有效率、发生率与对照组比较,差异有统计学意义(P<0.05)。因此,使用小剂量诺氟沙星与双歧三联活菌胶囊在半年内预防自发性腹膜炎均有明显效果,不良反应少,复发率低。
2.2 治疗前后三组小肠细菌过生长情况 见表2。表2显示,经治疗后,益生菌组及抗生素组肝硬化患者小肠细菌过生长阳性率明显降低(P<0.05),两组间相比,差异无统计学意义(P>0.05),两组与对照组相比,差异有统计学意义(P<0.05)。由此可见,益生菌及抗生素均能有效降低肝硬化自发性腹膜炎小肠细菌过生长的阳性率。
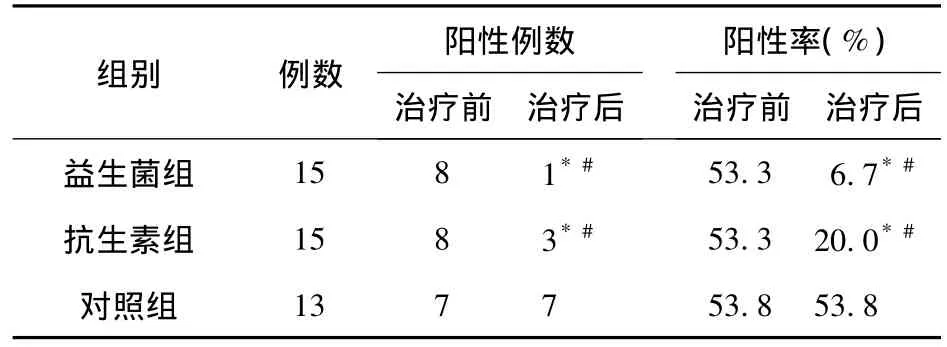
表2 治疗前后小肠细菌过生长情况(例)
3 讨论
自发性腹膜炎是指肝硬化腹水患者腹腔无脏器穿孔的腹膜急性细菌感染,是晚期肝硬化患者常见的严重并发症之一。国外报道其占住院肝硬化腹水患者的 9.7% ~35.4%[2],国内报道约10% ~30%,本组为34.9%,与国外报道相符。6个月复发率为43%,12个月复发率为69%,2年内复发率达74%,病死率高达50% ~90%。肝硬化时,小肠细菌过生长(SIBO)是引起自发性腹膜炎的主要原因,SIBO时(尤其是革兰阴性菌)可使小肠黏膜通透性增加,肠道屏障功能障碍,进而导致菌群易位和内毒素血症[3-4],随门脉系统进入肝脏的内毒素可激活肝脏的巨噬细胞-Kupffer细胞释放细胞因子,如 IL-2、IL-6、TNF-α和氧自由基等,使组织缺血、缺氧、细胞代谢障碍,加重肝脏损伤[2,5],严重者甚至并发肝性脑病。肝硬化患者发生SBP主要是由于细菌移位。肝硬化合并SIBO时,由于肠道细菌过度生长、免疫力低下和肠壁通透性的改变,患者肠道细菌可通过淋巴系统或直接通过屏障作用减弱的肠壁进入腹腔而导致自发性腹膜炎[6-7];另外,由于门-体侧支循环开放,肠道细菌可逃避肝脏枯否细胞的吞噬作用而入血,引起菌血症,甚至败血症,形成血源播散性SBP。
针对其发病机制,预防方面主要在于调节肠道细菌,纠正小肠细菌过生长[8-9]。有学者通过选择性清除肠道革兰阴性杆菌,显著降低SBP的发生率,以往建议诺氟沙星400 mg,口服,每日1次,直至患者腹水消退或肝移植或患者死亡,可预防SBP复发[10]。据文献报道,口服喹诺酮类抗生素能明显降低SBP复发率[11-12],该药不易被肠道吸收,对革兰阴性菌有高度活性,抑制肠道细菌的同时,可显著增加患者腹水和血清中补体C3的浓度,增加杀菌力,且不良反应较少。
最近另有文献报道,肝硬化腹水患者在常规护肝、利尿等治疗的基础上,加用益生菌类制剂进行干预,可减少SBP的发生率[13]。其机理在于,益生菌能分泌有益活性成分,减少其他细菌的底物,产生的过剩发酵产物影响有害菌群生长,可吸收有害细菌产生的毒素,还能增强胃肠道局部免疫功能、促进肠道蠕动、竞争性定植,抑制肠道有害菌的过度繁殖和迁移,抵制外来微生物的入侵[14],发挥明显的抗感染作用,从而预防SBP。因此,选择有效方法防止SBP发生,对于延长肝硬化患者的生命具有重要意义。
本文结果显示,抗生素组总有效率93.3%,与何炳福[13]报道用常规剂量(诺氟沙星 400 mg,每日1次,连用6个月)治疗SBP结果相符。益生菌组总有效率86.7%,两组相比,疗效及发生率差异无统计学意义。说明小剂量诺氟沙星与双歧三联活菌胶囊在预防SBP的发生上具有同样效果,复发率低,两组与对照组相比,差异均有统计学意义。益生菌及抗生素均能有效降低肝硬化自发性腹膜炎小肠细菌过生长的阳性率。
因此,临床上一旦诊断肝硬化腹水并自发性细菌性腹膜炎应立即给予第三代头孢菌素和第三代喹诺酮类抗生素联合治疗,疗程为10~14 d。对于预防SBP的发生,笔者认为,可选用第三代喹诺酮类抗生素(诺氟沙星200 mg,每日1次,连用6个月)预防肝硬化腹水并自发性腹膜炎。本药疗效肯定,用药安全、方便、经济实惠,复发率低,依从性好,值得临床推广。如经济条件允许,笔者建议选用益生菌。由表2可知,益生菌对控制小肠细菌过生长更有效。小肠细菌过生长与肝硬化患者血清内毒素水平有显著相关性[15]。内毒素是存在于革兰阴性(G-)细菌细胞壁内的脂多糖(LPS),肝硬化患者易发生内毒素血症,而内毒素水平的高低是门脉高压形成及持续存在的重要因素[16]。因此,推测通过控制SIBO能达到减轻或控制内毒素血症的目的。在肝硬化患者中,注意维持肠道微生态平衡,保持大便畅通,应用有利于调节肠道菌群的微生态制剂,对预防SBP及降低门脉高压有一定价值,应用微生态制剂(如双歧杆菌和乳酸杆菌等)后,患者血氨及内毒素水平明显下降[17]。可见微生态制剂对肝硬化及其内毒素血症、自发性腹膜炎、肝性脑病有一定的治疗作用。
[1] 李建阳,吕晓菲,刘福文,等.自发性细菌性腹膜炎54例临床分析[J].实用肝脏病杂志,2008,11(1):46-47.
[2] Hui-chun Xing,Lan-juan Li,Kai-jin Xu,et al.Intestinal microflora in rats with ischemia/reperfusion liver injury[J].Journal of Zhejiang University Science,2005,6(1):14-21.
[3] 黄宏春,王秀敏,王永亮,等.乳果糖对肝硬化自发性腹膜炎患者肠黏膜屏障功能的影响[J].中国临床医学,2009,16(3):372-373.
[4] 金颖,吴金明,江宏峰,等.肝硬化失代偿期并发自发性细菌性腹膜炎的临床分析[J].实用医学杂志,2009,25(23):3984-3986.
[5] Heller J,Sogni P,Barriere E,et al.Effects of lipopolysaccharide on TNF-α production,hepatic toxicity in rats with cirrhosis[J].J Hepatol,2000,33:376-381.
[6] 陈小桃,古辉,陈叙波.预防性使用抗生素对肝硬化合并自发性细菌性腹膜炎细菌耐药性影响的研究[J].中国医药,2008,3(1):40-41.
[7] 张艳敏,常延河.肝硬化腹水合并自发性细菌性腹膜炎的临床分析[J].实用医学杂志,2008,24(6):1015-1016.
[8] 赵宁,李智伟.肝硬化合并感染及抗菌药物治疗的研究现状[J].实用药物与临床,2008,11(5):266-269.
[9] 张渊,陈倩,祝蟮珠.肝硬化并发自发性腹膜炎89例分析[J].中国临床医学,2005,12(3):430-432.
[10] Runyon BA.Management of adutlt patients with ascites due to cirrhosis[J].Hepatology,2004,39(3):841-856.
[11] 李锦,闫娜,王旭.自发性腹膜炎的诊断与治疗进展[J].医学综述,2008,14(15):2296-2299.
[12] 陈叶青,周国华,周红宇,等.小剂量诺氟沙星防治肝硬化腹水并自发性腹膜炎15例观察[J].疑难病杂志,2008,7(3):173-174.
[13] 何炳福,杨越明,黄丹文.微生态干预法预防肝硬化自发性腹膜炎38例疗效观察[J].中国微生态学杂志,2007,17(1):90.
[14] 任卫英,张顺财.微生态制剂在消化系统疾病中的应用进展[J].中国临床医学,2005,12(6):1185-1186.
[15] 刘伟,蒋一斌,钟良,等.慢性肝病小肠细菌过度生长与内毒素血症[J].中华消化杂志,2005,25(7):398-400.
[16] 潘勤聪,涂传涛,张顺财.乙型肝炎肝硬化患者外周血中单个核细胞Toll样受体4的表达及其与血清内毒素的关系[J].中国临床医学,2008,15(5):638-639.
[17] 褚燕君,卢艳如,郭长青,等.肝硬化患者肠道去污、调整肠道微环境治疗前后血清内毒素及IL-6水平的变化[J].中国医师杂志,2002,4(3):234-236.

