CT诊断不典型包膜期脑脓肿1例报道
李邦君
(重庆西南铝医院放射科,重庆401326)
脑脓肿的临床检出率为每年6.3例/100万人口。由于许多患者已在基层医院不规则使用过抗生素,有相当一部分患者就诊时已无感染症状,其最常见的临床表现有头痛、癫痫和局灶性神经系统损害。
1 临床资料
患者,男,2岁7个月。因头痛/发热5d、右侧肢体活动障碍3d,收入笔者所在医院儿科。
病史摘要:患儿半个月大时在市儿童医院确诊为“先天性心脏病”(房缺、室缺、肺动脉闭锁)。入院前50d,患儿曾持续性发热半月,在外院给予“抗炎、退烧”等治疗后,体温恢复正常。近5d来,患儿再次出现发热,并于3d前患儿右侧肢体开始出现活动障碍,呈进行性加重。
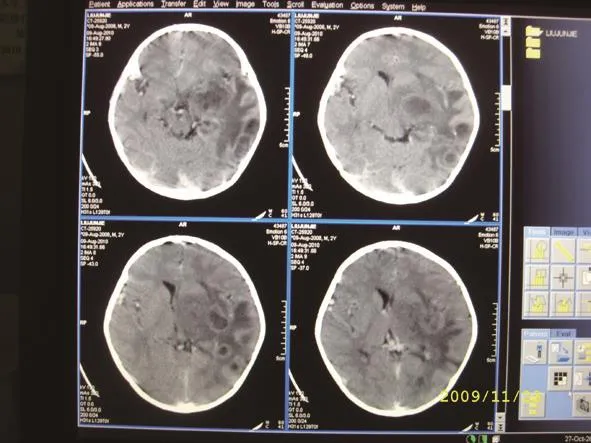
图1 CT平扫时左侧基底节区及颞叶大片不规则低密度影;CT平扫左侧基底节区及颞叶多发完整环状病灶,占位效应明显,中线结构及脑室明显变形、移位
CT检查:左侧颞、枕、顶叶见多发大小不等的环状等密度阴影,病灶内无明显低密度影,周围有大片状水肿带。第三脑室、左侧侧脑室、脑池及脑沟回结构受压、变形、移位。中线结构稍向健侧偏移,见图1。CT诊断为:颅内感染,左侧颞、枕、顶叶多发脑脓肿形成。颅内囊性转移瘤或脑囊虫病待排出,经MRI增强扫描确诊为包膜期脑脓肿。
2 讨论
包膜期脑脓肿与部分脑内囊性占位性病变有许多相似之处,故在影像学检查中误诊病例不少。
本例脑脓肿患儿主要临床表现为头痛、发热(体温37.5℃)及右侧肢体神经性损害体征,实验室检查白细胞不增高。由于症状不典型,只凭临床表现难以确诊,因此CT及MRI增强扫描检查对本病的确诊有较大价值。
鉴别诊断:临床主要与囊性转移瘤、囊变胶质瘤及脑实质变性期脑囊虫鉴别。前二者一般囊壁厚度不均匀,囊壁内外缘不光滑,常伴壁结节,且囊的张力不如脑脓肿高,周围水肿较明显。少见脑室内和蛛网膜下腔的播散,更罕见有“包膜征”。变性期脑囊虫病,以儿童和青少年发病居多,临床以突发间断性抽搐为主要症状。与脑脓肿不同表现之处主要为变性期囊虫体积小,平扫常可见,增强后见环强化伴环内头节的结节状强化[1]。
[1] 李文方.脑内微小脓肿的MRI诊断[J].实用放射学杂志,1998,14(8):466-467.

