中枢神经系统血管外皮细胞瘤的影像学特点
刘 刚 综述 马 林 审校
血管外皮细胞瘤是起源于血管外皮细胞的少见肿瘤。肿瘤常发生在软组织,在中枢神经系统则罕见发生。虽然影像学表现非常类似于脑膜瘤,但在组织病理分类上为单独一类。血管外皮细胞瘤具有显著的侵袭性并富含血管,治疗方法与脑膜瘤有明显不同,需要更完整地手术切除,所以术前正确诊断非常重要。本文综述了血管外皮细胞瘤的影像学特征,以有助于与脑膜瘤的鉴别。
1 分类、组织病理学、流行病学及临床特点
首次提出“血管外皮细胞瘤”的概念是在1942年[1],用以描述一组源于血管外皮细胞的恶性肿瘤。从那时开始一直被认为是恶性脑膜瘤。这类肿瘤好发于软组织,包括头颈部、下肢及腹膜后,发生于中枢神经系统,占所有脑膜瘤的2%~4%[2]。尽管血管外皮细胞瘤起源于脑膜,但并不是起源于脑膜上皮细胞,因此世界卫生组织(WHO)将该肿瘤分类于“间质来源,非脑膜上皮”肿瘤。通常认为该肿瘤为低级别恶性肿瘤(WHO 2级)[3]。大体病理非常类似于脑膜瘤,显微镜下则很容易区分,可见肿瘤细胞周围包绕边界不清的“鹿角样”血管外皮。免疫组化显示血管外皮细胞瘤Vimentin阳性,EMA为阴性,而脑膜瘤Vimentin及EMA均为阳性[4]。
血管外皮细胞瘤平均诊断年龄为 42岁,轻度倾向于发生在男性[5]。与脑膜瘤相同的是临床症状取决于肿瘤发生的位置,不同点在,症状首发到诊断的时间要明显短于脑膜瘤(一组病例显示为3个月[6]),这与血管外皮细胞瘤的生长快速有关。
2 影像学特征
2.1 CT/MRI
2.1.1 定位 颅内血管外皮细胞瘤的发生部位与脑膜瘤近似,无助于两者的鉴别。文献报道发生于幕上较常见,有学者认为倾向于好发在大脑镰和静脉窦处,而好发于后者的原因是静脉血管较丰富。个案报道可发生于松果体区、三脑室和颅内的其他位置[5,7,8]。发生于脊柱则更少见。文献报道了34例发生于脊柱的病例,认为好发于胸椎、颈椎,腰椎少见,硬膜外比硬模下更常见[9,10]。
2.1.2 形态学及影像特点 CT特征包括高密度或等密度源于硬膜的病变伴有显著异常对比增强,通常为均匀强化,但也常为不均匀或环形强化(图1、2)。与脑膜瘤不同,血管外皮细胞瘤不会有钙化及邻近骨质增生,相反,常见邻近的骨质破坏[7,8]。
磁共振表现血管外皮细胞瘤的实性部分在 T1加权像和T2加权像与灰质相比为等信号,不均匀信号也常见。有文献报道弥散加权成像(DW I)序列,血管外皮细胞瘤常表现为低或等信号,脑膜瘤通常为等或高信号,有助于两者鉴别。病灶内蜿蜒的血管流空影,尽管也可见于部分脑膜瘤中,但被认为更常见发生于血管外皮细胞瘤中(图3~8),在Chiechi报道的18例病例中,全部可见,在Akiyama报道的7例病例中有5例可见。肿瘤内出血也可发生[7,8,11,12]。
血管外皮细胞瘤可以表现为宽基底附于脑膜及脑膜尾征。文献报道一组病例中有1/3表现为窄基底附于脑膜,窄基底附于脑膜可以作为与脑膜瘤鉴别的有意义的征象[12,13]。表现侵袭性生物学行为的一些特征,包括不规则或分叶状边界、不均匀强化及“蘑菇征”等,这些征象也可见于恶性脑膜瘤。与恶性脑膜瘤鉴别,瘤周水肿更常见于脑膜瘤,而较少发生于血管外皮细胞瘤[2]。
2.2 血管造影 血管外皮细胞瘤通常具有的特定血管构筑方式有助于与脑膜瘤鉴别[14,15]。表现为:①双重血供,源于颈内动脉或椎动脉及颈外动脉,通常主要为颈内动脉分支供血,而脑膜瘤主要为颈外动脉供血;②轻度的密度增高,持续时间较长的肿瘤染色,而不是脑膜瘤那样呈“爆发式”,并可见特征性螺旋状血管结构;③缺乏早期的引流静脉。
2.3 灌注成像 血管外皮细胞瘤呈明显高灌注,与白质的rCBV比值为15.3,而脑膜瘤与白质的rCBV比值为6.5,两者间有明显的统计学差异,可以用于鉴别诊断。平均通过时间(mean transit time, MTT)则无明显差异[16]。
2.4 波谱 血管外皮细胞瘤的波谱显示均有胆碱(Cho)峰明显升高及显著升高的脂肪(Lip)峰,N-乙酰天门冬氨酸(NAA)明显降低或消失,可出现较显著的肌醇(M I)峰,无丙氨酸(A la)及谷氨酸类化合物(Glx)峰。也有报道未见Lip峰。脑膜瘤氢质子波谱在1.47ppm处可出现特征性的倒置双峰,为Ala,该峰在PRESS序列TE144ms时倒置,在STEAM序列中TE30ms为正向的波峰。Ala峰是脑膜瘤的特征性谱线,而血管外皮细胞瘤缺如。M I峰的出现认为是血管外皮细胞瘤的特征性谱线[17,18]。

图1 、2 血管外皮细胞瘤CT表现:平扫稍高密度,增强扫描显著强化。图3~8 血管外皮细胞瘤MR表现:T2加权像、T1加权像、弥散加权像、T1增强、T2加权像冠状位、T1增强冠状位(明显分叶状,等、稍长T2,等、稍短T1、DW I为等信号,明显强化,可见多处血管流空影)
3 临床对策及预后
血管外皮细胞瘤是一种侵袭性肿瘤,甚至在肉眼可见范围完整切除后仍具有复发的倾向。肿瘤可以原位复发或在轴索内远处转移,这与其他颅内原发肿瘤的转移方式不同,后者可以转移至神经系统以外的部位,如骨、肝、肺等。常见报道血管外皮细胞瘤切除后原位复发的概率非常高,这与肿瘤的一些生物学特性相关,如丰富的血供、侵袭入静脉窦及与邻近组织粘连密切,而这些特点妨碍了手术的完整切除[2,19,20]。术前行血管栓塞术曾被认为可以减少术中出血,尽管血管外皮细胞瘤以颈内动脉分支供血为主,而这一特点并不适合于血管栓塞术。普遍认为术后放疗是较好的防治复发的有效方法,放疗后可以明显延长术后复发的期限,从 63~104个月,这一期限与肿瘤表现出远处转移的时间一致。上述这些特点对于临床及术后的影像学复查时限都非常重要[21]。
4 结论
血管外皮细胞瘤与脑膜瘤的影像学鉴别对于术前计划及术后处理非常重要。术前如果倾向于血管外皮细胞瘤的诊断,手术计划需要预防大量出血,完整切除肿瘤以防止局部复发,这些特点与脑膜瘤有所不同。由于血管外皮细胞瘤与脑膜瘤的影像学表现类似,区分困难;尤其表现在血管外皮细胞瘤与恶性脑膜瘤的影像学鉴别方面。尽管两者鉴别困难,综合临床及影像学特点如肿瘤内的血管流空影、肿块呈分叶状,T2加权像呈等高混杂信号,不均匀强化、缺少硬膜尾征,邻近骨质侵犯等可以做出血管外皮细胞瘤的诊断。表 1为血管外皮细胞瘤及脑膜瘤的临床及影像学特点。

表1 脑膜瘤与血管外皮细胞瘤的临床及影像学特点的比较
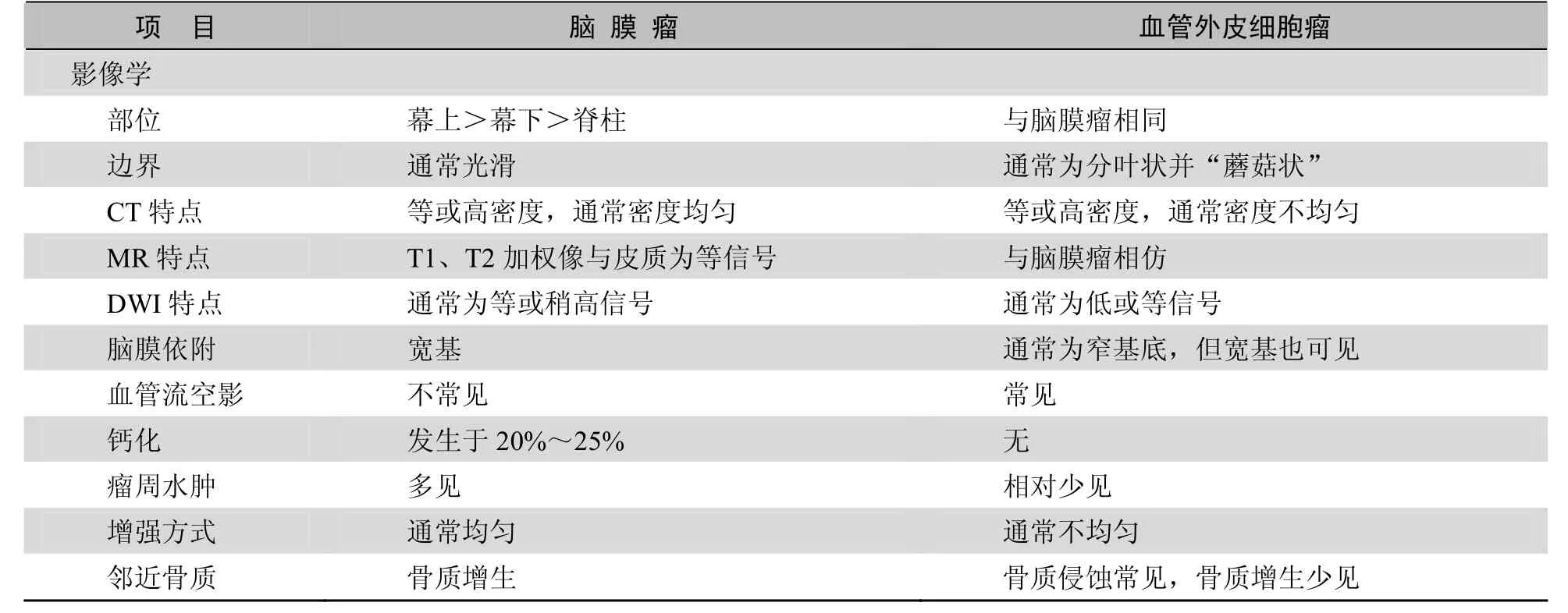
(续 表)
[1] Stout AP, Murray MR. Hemangiopericytoma: a vascular tumor featuring Zimmerman’s pericytes. Ann Surg, 1942, 116(1): 26-33.
[2] Jaaskelainen J, Servo A, Haltia M, et al. Intracranial hemangiopericytoma: radiology, surgery, radiotherapy, and outcome in 21 patients.Surg Neurol ,1985,23(3): 227-236.
[3] Kleihues P, Burger PC, Scheithauer BW. World health organization international histological classification of tum- ors: histological typing of tumors of the central nervous system. Springer, Berlin Heidelberg New York Tokyo, 1991. 38.
[4] 刘梅丽, 韩彤, 刘力,等. 中枢神经系统血管外皮细胞瘤的 MRI表现与病理分析. 中国医学计算机成像杂志, 2007, 13(6): 389-396.
[5] Guthrie BL, Ebersold MJ, Scheitauer BW, et al. Meningeal hemangiopericytoma: histopathological features, treatment, and long-term follow-up of 44 cases. Neurosurgery,1989, 25(4): 514- 522.
[6] Alén JF, Lobato RD, Gómez PA, et al. Intracranial hemangiopericytoma: study of 12 cases. Acta Neurochir (Wien), 2001, 143(6): 575- 586.
[7] Chiechi MV, Smirniotopoulos, Mena H, et al. Intracranial hemangiopericytomas: MR and CT features. AJNR, 1996, 17(7): 1365-1371.
[8] 谭忠民, 陈谦, 孙胜军, 等, 颅内血管外皮细胞瘤的 CT及MRI诊断. 医学影像学杂志, 2006, 16(7): 663-665.
[9] Betchen S, Schwartz A, Black C, et al. Post K Intradural haemangiopericytoma of the lumber spine: case report. Neurosurgery, 2002, 50(3): 654-657.
[10] Osborne DR, Dubois P, Drayer B, et al. Primary intracranial meningeal and spinal hemangiopericytoma: radiologic manifestations. AJNR,1981,2(1): 69-74.
[11] Wei Wu, Ji-xin Shi, Hui-lin Cheng, et al. Hemangiopericytomas in the central nervous system. Journal of Clinical Neuroscience, 2009, 16(4): 519- 523.
[12] 陈谦, 戴建平, 高培毅. 颅内血管外皮细胞瘤与脑膜瘤的MR影像对照研究. 中华放射学杂志, 2002, 37(6): 519- 524.
[13] Akiyama M, Sakai H, Onoue H, et al. Imaging intracranial hemangiopericytoma: study of seven cases. Neuroradiology, 2004, 46 (3): 194-197.
[14] Marc JA, Takei Y, Schechter MM, et al. Intracranial hemangiocytomas. Angiography, pathology and differential diagnosis. AJR Am J Roentgenlo, 1975, 125(4):823-832.
[15] Cosentino CM, Poulton TB, Eguerra JV, et al. Giant cranial hemangiopericytoma: MR and angiographic finding. AJNR, 1991, 14 (1) : 253- 256.
[16] 钱银锋, 余永强,张诚,等,颅内血管外皮细胞瘤的常规MRI和灌注成像.中国医学影像技术, 2003, 19(11): 1456-1458.
[17] 曹代荣, 李银官, 李坚, 等, 颅内血管外皮细胞瘤的 MRI及 MRS诊断. 中国医学影像学杂志, 2009, 17(6): 445-448.
[18] Cho YD, Choi GH, Lee SP, et al. H-MRS metabolic patterns for distinguishing between meningioma and other brain tumors. Magn Reson Imaging, 2003, 21(6): 663-672.
[19] Fountas KN, Kapsalake E, Kassam M, et al. Management of intracranial meningeal hemangiopericytomas: outcome and experience. Neurosurg Rev, 2006, 29(2): 145- 153.
[20] Brunori A, Delitala A, Oddi G, et al. Recent experience in the management of meningeal hemangiopericytomas. Tumori, 1997, 83(5): 856- 860.
[21] Kim JH, Jung HW, Kim YS, et al. Meningeal hemangiopericytomas: long-term outcome and biological behavior. Surg Neurol, 2003, 59(1): 47-54.

