妊娠合并梅毒临床诊治探讨
梁西岚
(广东省茂名市妇幼保健院,广东 茂名 525000)
梅毒是由苍白螺旋体引起的慢性全身性传播疾病,性接触为主要传播途径,也可通过妊娠期胎盘感染胎儿,引起先天梅毒,新生儿也可在分娩时通过软产道时受传染[1]。近年来,梅毒发病率呈上升趋势[2]。为探讨妊娠合并梅毒患者妊娠结局,进一步降低先天梅毒的发生率,本文对2007年10月至2010年10月我院产检和分娩的113例妊娠合并梅毒资料进行回顾性分析,现将结果报告如下。
1 资料与方法
1.1 一般资料:2007年10月至2010年10月妊娠合并梅毒在我院分娩者113例,年龄20-44岁,平均29.15岁,其中22-32岁90例(80.00%);本市户口17例(15.05%),外来流动人口 96 例(84.95%),一期梅毒6 例(5.31%),潜伏梅毒107 例(94.69%)。
1.2 诊断标准和方法
1.2.1 妊娠合并梅毒诊断标准:① 梅毒血清学检查阳性;②孕妇本人或配偶有婚外性行为及梅毒感染史,本人有流产、早产、死产、死胎史或分娩梅毒儿;③具有各期梅毒的临床症状和体征[3]。
1.2.2 新生儿先天梅毒诊断标准:①新生儿和母亲梅毒血清学检查阳性,非梅毒螺旋体滴度持续上升;或高于其母4倍;②新生儿血液中暗视野也查出梅毒螺旋体;③新生儿具有下列2个以上临床特征及表现:肢端掌趾脱皮、斑疹、粘膜损害、肝脾肿大、病理性黄疸、低体重、呼吸困难、腹水、水肿、梅毒假性麻痹、贫血和血小板减少。
1.2.3 实验室诊断方法:诊断采用快速血浆反应素试验(RPR)及梅毒螺旋体血凝试验(treponemapallidum hemagglutination assay,TPPA)检查,两项均为阳性者确诊为妊娠合并梅毒[4]。
1.3 妊娠合并梅毒临床分期与治疗方法:孕妇终止妊娠前的治疗措施基本同非妊娠梅毒患者。治疗原则为及时、及早和规范足量治疗。一期梅毒、二期梅毒及病期在一年内的潜伏期梅毒首选苄星青霉素。113例妊娠合并梅毒患者中,一期梅毒6例,表现为外阴的硬下疳,潜伏梅毒107例,未发现任何临床症状和体征。根据是否行全疗程抗梅毒治疗,将113例妊娠合并梅毒孕妇分成治疗组64例,未治疗组49例。治疗具体方案如下:对早期妊娠发现合并梅毒患者孕初3个月内,苄星青霉素240万单位双侧臀部肌注,每周1次,3周为1疗程,孕末3个月再注射1疗程;中期妊娠发现合并梅毒患者自确诊之日起治疗1疗程,孕末3个月治疗1疗程;晚期妊娠或临产时发现梅毒患者立即青霉素治疗。青霉素过敏者改用红霉素500mg,4次/d,口服,连续30d。胎儿娩出时常规TRUST滴度、TPHA检查,部分患儿进行X线及血液中暗视野查找梅毒螺旋体,并按先天梅毒患儿隔离治疗。未治疗组49例,未行全疗程抗梅毒治疗,最长治疗时间为12d,最短为0d。
1.4 统计学处理:采用X2检验。
2 结果
2.1 113例患者年龄和户口情况:113例患者中,年龄最大44岁,最小20岁,本市户口17例,外来流动人员96例。
2.2 两组妊娠结局比较:治疗组的足月产率高于未治疗组,差异有显著统计学意义(P<0.01)。治疗组的早产及死胎发生率明显低于未治疗组,差异有显著统计学意义(P <0.01),结果见表1。

表1 两组患者妊娠结局的比较 n(%)
2.3 两组患者新生儿情况比较:治疗组中分娩正常新生儿的例数明显高于未治疗组,且先天梅毒儿的发生和新生儿死亡的发生率明显低于未治疗组,两组比较差异有显著统计学意义(P<0.01)。而TPHA阳性率两组差别不大,结果见表2。
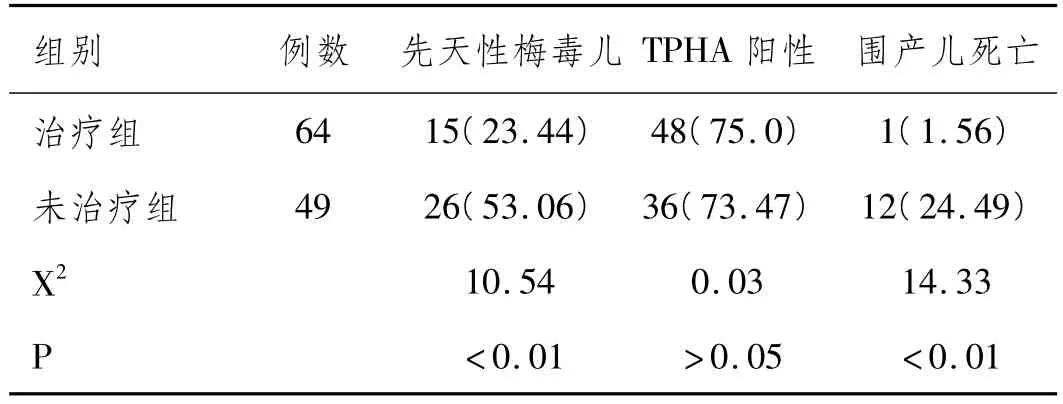
表2 两组新生儿情况比较 n(%)
3 讨论
妊娠期梅毒是一个严重的公共健康问题,其发生呈上升趋势,已引起世界卫生组织的密切关注。在国内,梅毒是严重危害人类健康的性传播疾病,近年来有蔓延趋势。我院妊娠合并梅毒患者选择终止妊娠比前几年相应增加,与文献报道相符[5],妊娠期梅毒多为无症状的隐性梅毒。梅毒在性传染病中位列第二,日常生活接触均可传染,又容易复发,治疗时间和康复时间较长。由于潜伏梅毒无临床症状,易被患者和医务人员忽视,若不常规进行梅毒血清筛查,必将遗漏诊治,影响围生儿预后。为降低围生儿死亡率,减少先天梅毒儿的发生,孕早期常规梅毒筛查显得至关重要。
梅毒螺旋体可以通过胎盘绒毛细胞滋养层的屏障作用,形成胎盘的局灶性坏死,绒毛炎症水肿及脐动脉病变,使胎盘功能减退,引起宫内感染,并能广泛侵犯胎儿内脏、骨骼及皮肤黏膜,造成妊娠期梅毒孕妇发生早产、死胎和先天梅毒等。青霉素治疗对预防先天性梅毒疗效可靠有效。原则:及早诊治、及时治疗、足量规范用药。青霉素对梅毒治疗效果好,疗程短,毒性小,使用方便,孕妇可使用。青霉素是首选抗梅毒药物,如过敏者可选用第三代头孢类药物,或红霉素。有报道:对病程短于1年的妊娠合并梅毒一、二期梅毒和潜伏梅毒,预防新生儿先天性梅毒总成功率为98%[6]。
本资料113例妊娠合并梅毒中,治疗组的足月分娩为90.62%,明显高于未治疗组的69.39%,治疗组早产及死胎的发生率分别为4.69%及4.69%,明显低于未治疗组20.41%及 10.20%(P <0.01);治疗组分娩的正常新生儿者占76.56%,而未治疗组仅占16.93%(P<0.01)。两组有显著性差异。因此,对妊娠合并梅毒孕妇进行及早规范的抗梅治疗,可以明显改善妊娠结局,提高足月分娩率,降低早产和围生儿死亡的发生率,减少先天梅毒儿的发生。
近年来由于妊娠合并梅毒发病率上升。妊娠梅毒的早期发现、早期治疗和全程细心护理,能有效地减少妊娠合并症或不良妊娠结局的发生,保障产妇的心身健康,预防和阻断先天梅毒的发生。有文献报道在梅毒的高发区,开展妊娠梅毒大范围的普查,并进行上述的积极干预措施,可使妊娠梅毒母婴传播阻断的成功率可达99.1%[7]。我市已将梅毒血清学检查列入婚检及孕妇产前检查常规项目,制定了孕妇、产妇、新生儿及婴幼儿梅毒诊断,治疗及随访常规,并将梅毒孕妇定点医院分娩,所生新生儿定点医院规范诊治、随访。本文资料中外来流动人口96例,由于外来流动人口保健意识差,文化程度低,未按规定定期产前检查,未能规范抗梅治疗,确诊时往往已到孕晚期或分娩期,甚至产后,延误了梅毒的诊治,造成先天梅毒儿发生。应加强外来流动人口管理,加强宣教力度,力争及早诊治妊娠合并梅毒,以改善妊娠合并梅毒的妊娠结局、围生儿预后,降低先天梅毒儿发生。
[1]乐杰.妇产科学[M].第7版.北京:人民卫生出版社,2008.166.
[2]张肖民,张荣娜.妊娠梅毒192例临床分析[J].中华妇产科杂志,2004,39(10):682 -686.
[3]王恂,刘婵芳,向晓光,等.妊娠合并梅毒患者的治疗与围产儿预后的关系[J].中国热带医学,2007,6(7):170-171.
[4]熊海燕,谭小平,刘红桂,等.妊娠合并梅毒的临床护理分析[J].河北医学,2008,14(9):123 -124.
[5]Lynn WA,Lightnmn S.Syphilis and HIV:a dangerous combination[J].The Laneent Infectious Disease,2004,4(7):456-466.
[6]谭布珍,黄维彩.梅毒螺旋体感染与妊娠[J].中国实用妇科与产科杂志,2003,12(19):708.
[7]J Q Cheng,H Zhou,F C Hong,et al.Syphilis screening and intervention in 500 000 pregnant women in Shenzhen,the People’s Republic of China.Sex[J].Transm Inf,2007,83:347-350.

