后路手术治疗退行性腰椎侧凸性椎管狭窄
张发旻 贺宝荣
退行性腰椎侧凸性椎管狭窄(degenerative lumbar scoliosis with stenosis,DLSS)是一较新的诊断概念,指退行性脊柱侧凸患者普遍存在的腰椎神经根性损害和腰椎管狭窄征候群,其主要表现为顽固的腰背痛和下肢神经根症状。通常侧凸Cobb角不超过40°,有别于成人特发性脊柱侧凸继发腰椎退变性改变及单纯腰椎管狭窄症。随着社会老龄化,此类患者逐渐增多,60岁以上的人群中发病率2%~60%[1]。如何正确选择治疗方法,掌握手术适应证,确定固定节段及融合方法在近年来争论较多,本研究总结了2002年1月~2009年10月治疗DLSS患者42例的经验,探讨腰椎后路手术治疗DLSS的疗效。
1 资料与方法
1.1 一般资料 本组患者42例,男26例,女16例;年龄55~72岁,平均64.3岁。病程7个月~21年,平均11年。所有病例术前均有不同程度的神经源性间歇性跛行;23例严重腰背痛,不能久立;19例中度腰背痛,需非甾体抗炎药物控制;31例合并有下肢根性症状。下肢肌力减退21例,不同狭窄段相应神经支配区皮肤感觉减退36例,功能障碍1例,跟腱或膝腱反射减弱31例。按照Aebi标准[2]将正位X线片Cobb角>10°作为病例的纳入标准,同时排除成年特发性腰椎侧凸的病例。
1.2 影像学表现 术前常规行屈伸位动态腰椎X线片、MRI和脊髓造影检查。MRI可见关节突、黄韧带增生肥厚,硬膜外脂肪消失,腰椎管管径狭小,硬膜囊受压,确定椎管狭窄和侧凸的部位及节段。术前X线片显示腰椎侧凸Cobb角平均为32°(18°~46°)。椎体旋转参照Nash-Moe标准:I度26例,II度15例,III度1例,节段性侧移距离2~9mm。正、侧位X线片示患者均有不同程度的退变性滑脱和节段性失稳,腰椎管狭窄部位及节段:L4、5单节段狭窄17例,L3~5及L5、S1节段均有狭窄5例,L3~5节段均有狭窄20例。
1.3 手术方法 本组均为后路手术。全身静脉麻醉,患者俯卧位,调节手术床腰桥以适应躯体曲度,垫“U”形垫,避免腹部受压。取腰后正中切口。常规骨膜下剥离双侧椎旁肌,暴露减压节段椎板,对于术前Cobb角<20°,伴严重的神经根刺激和/或受损者,手术仅行选择性节段椎管或神经根管减压,椎间盘摘除,经后路椎体融合,短节段椎弓根钉棒系统固定。对于术前Cobb角>20°者,除行椎管减压外,同时行长节段固定侧弯正,后路椎体间融合及后外侧自体骨植骨融合。无论是凸侧还是凹侧神经根受压,对侧隐窝区及神经根管减须达到神经根完全松弛能上下移动5mm。手术的主要目的是行“责任狭窄节段”椎板减压,切除突出的责任间盘,扩大狭窄的神经根管,彻底松解神经根。本组病例中固定及融合节段:L4~S1:10例,Ll~5:8例,L2~5:10例,L1~S1:5例,L2~Sl:5例,L2~4:5例。
1.4 术后处理 术后48小时内拔除引流管,抗生素使用5~7天。常规卧床2周拆线出院,腰椎硬性支具保护康复锻炼3个月,逐步恢复日常生活。术后第1、3、6、9、12月定期复查。之后每半年复查1次。
1.5 观测指标 比较患者手术前后Cobb角,用日本骨科学(JOA)29分法对术前和随访时的神经功能和生活能力进行评分,计算JOA评分改善率[改善率=(随访JOA分-术前JOA评分)/(29-术前JOA评分)×100%],使用SPSS11.0软件包对以上数据进行统计学分析。
2 结果
随访时间平均49个月(3~96个月)。术前JOA评分平均为11.6分,术后1年平均为23.9分。末次随访时平均为26.1分;改善率平均为83.3%。末次随访时影像学复查无矫正角度明显丢失及内固定物失效。
术后脊柱侧凸Cobb角有明显改善。冠状位Cobb角术前、术后、末次随访分别为(32±7)°、(17±4)°、(16±5)°,与术前比较有统计学差异,P<0.05。矢状位上腰椎前凸得到不同程度的重建恢复并且保持了腰椎生理前凸。生理前凸(L1~S1)术前、术后、末次随访分别为(31±5)°、(49±9)°、(46±10)°,与术前比较差异具有统计学意义,P<0.05。手术时间平均为130min,术中出血量为800ml。术后12个月复查X线片,腰椎融合率达到确实牢固者为100%,无假关节形成。
并发症:本组2例患者出现脑脊液漏,均采用维持头低脚高位,保持引流通畅,1周后痊愈。1例术后出现下肢神经根损害症状加重,表现为疼痛加重和肌力下降,给予营养神经及对症支持治疗,3月后好转。
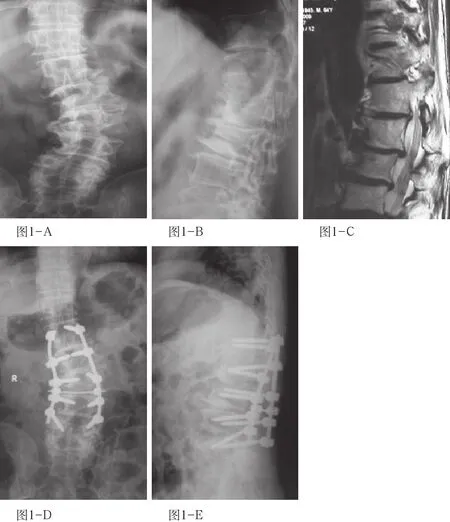
图1 退变性腰椎侧凸合并椎管狭窄图1-A X线正位片提示腰椎呈左侧凸畸形,Cobb角41°,腰椎骨质增生明显,腰3椎体呈II°旋转畸形。图1-B X线侧位片显示腰椎骨质增生明显,呈后凸畸形。图1-C 腰椎MR显示腰1~5椎间盘变性,腰1~2,腰2~3,腰3~4,腰4~5椎间盘膨出,同节段黄韧带肥厚,椎管狭窄。图1-D 术后X线正位示腰椎左侧凸,Cobb角20°。腰3~5椎板减压,后外侧植骨融合,内固定位置良好。图1-E 术后X线侧位片显示腰椎生理前凸恢复,内固定位置良好。
3 讨论
3.1 退变性腰椎侧凸性椎管狭窄的特点 DLSS属于中老年人比较常见的复杂脊柱退行性改变之一,Cobb角通常位于10°~40°之间。特点是随年龄增长而出现的节段性冠状面失平衡,以及由此引起的进行性脊柱畸形和疼痛等。常伴有椎间盘突出、椎间隙狭窄、关节突肥大、椎体缘增生、椎间孔变小和黄韧带肥厚等腰椎管狭窄的表现,并可以产生相应症状,这与发生在青少年时期的特发性侧凸的发病原因不同。Grubb[3]等报道90%退变性侧凸患者有腰椎管狭窄症状,而特发性侧凸中仅有3l%患者有该症状。
3.2 手术适应证 DLSS往往伴有多节段严重的椎管狭窄及椎间盘突出,且既有常见的矢状面腰椎滑脱,又有冠状面上的侧方滑脱和旋转性半脱位。侧凸的柔韧性差,因此手术目的是以“责任节段”的减压,松解受压的神经根,终止侧凸的进展,稳定腰椎,重建腰椎的平衡,缓解腰腿痛为主,而改善外观的矫形为辅。手术适应证:①反复发作的腰腿痛,经非手术治疗难以缓解;②椎管狭窄,有间歇性和神经根压迫症状;③侧凸进行性加重;④脊柱不稳;⑤脊柱失平衡;⑥术前评估无明显手术禁忌证者。对于退变性腰椎侧凸合并椎管狭窄单纯减压植骨,可能造成下腰痛症状加重,脊柱失稳,加剧根性症状,因此本研究中所有患者均行后路减压与融合、内固定,针对症状发生的原因进行彻底的“责任节段”减压,解除潜在的脊髓及神经根的压迫,并行有效的内固定以缓解症状及重建脊柱稳定性,控制病情进一步发展。总之,手术的原则是解除“压迫”,重建脊柱的整体平衡,稳定脊柱为原则,缓解疼痛症状,而不是过分强调侧凸的改善。本组42例患者,术后末次随访JOA评分平均为26.1,平均改善率83.3%,功能及生活质量较术前有明显的好转,这和郝定均[4]等的研究结果一致。
3.3 减压范围的确立 大部分患者需要行广泛减压加融合手术,尤其对责任节段的彻底减压,与预后有着直接的联系。研究[5]显示此类患者在侧凸的凹侧主要累及L3和L4神经根,在侧凸的凸侧主要累及L5和Sl神经根从而产生症状,和本组患者情况基本吻合。针对这种复杂的椎管狭窄,我们认为在对患者进行详细的神经系统检查的基础上结合椎管造影、CT、CTM与MRI等影像学检查有助于了解椎管狭窄的部位与程度。宋海峰[6]认为脊髓造影、CT脊髓造影的诊断正确率分别为87.6%和92.8%,二者联合应用的诊断正确率为95.3%;对于侧凸较大的DLSS诊断正确率优于MRI[4]。这与我们的研究是一致的,同时行椎管造影和CTM的患者,与手术的符合率为94.5%,要优于单纯行MRI检查的符合率(75.4%),因此我们认为椎管造影和CTM在DLSS的诊断及责任节段的确定中,具有重要的作用。
3.4 矫形及融合范围 相对于青少年特发性脊柱侧凸,DLSS大多较僵硬、柔韧性差、矫正较困难。老年患者大多已经适应长期畸形的状态,恢复脊柱的平衡是治疗原则,不宜追求矫正畸形的角度。Bridwell[7]认为对脊柱侧凸患者进行矫形时,远近端融合范围应以术后远近端椎体能够保持中立和稳定为原则。本组42例手术重点恢复脊柱在冠状位及矢状位平衡、尽可能使上下端椎恢复至中立位并固定融合。末次随访时,腰椎侧凸的Cobb角较术前有明显的好转,矢状位上腰椎前凸得到不同程度的恢复,和术前相比有显著性差异。
对于严重的退变性腰椎侧凸的手术治疗目前存在着是局部融合还是长节段融合固定的争议。(1)有些学者[8]认为由于胸廓的支撑作用,T10被认为是第一个能维持胸廓坚强的椎体。因此上端椎固定融合应止于Tl0,或以上以能使胸廓最大限度分担局部应力和活动度,保持较好的脊柱稳定性.从而降低邻近间隙退变,获得更理想的手术效果。但是有学者[9]认为相邻节段退变问题可发生在任一脊柱节段,融合至T10,会过多的减少运动节段,大大增加了胸腰段假关节的发生率。对于上端椎的选择,应为稳定椎,即离冠状面垂线±2cm,不能止于畸形交界处,一般上端融合至L1较为合适。(2)对于远端是否融合S1,也存在着较大的争议。远端如果融合至骶骨,会导致骶髂关节的退变,以至于步态的改变,假关节的形成。如果选择融合至L5,因为退变性腰椎侧凸患者L5椎间盘多已发生变性(高达60%以上),术后该节段应力负荷会增加,会诱导或者加重继发性退变,导致该节段的后凸畸形、脊柱的前柱高度丢失、椎间盘突出、椎管狭窄、退变性滑脱以及总体矢状面的平衡丢失等情况,导致第二次手术的可能。我们认为,对于椎间隙高度正常,椎间盘没有变性,腰椎前凸角基本正常,且不存在失稳可以选择融合至L5。总之对于远端融合节段的选择应慎重,当有以下指针之一时,可以考虑融合至S1:(1)L5S1椎间盘严重退变;(2)L5S1椎体滑脱;(3)L5S1椎间盘突出手术史;(4)退变性侧凸范围超过L5,即L5椎体在侧凸的范围之内,且不是端椎。
总之,DLSS手术的目的是使受累神经彻底减压、重建矢状面和冠状面力学平衡,其重点是解决腰部疼痛等临床症状,而不是外观的改善,我们认为单纯后路减压、矫形固定、融合手术足以解决绝大多数患者的临床症状、改善脊柱平衡和提高生活质量。
[1]Akbarnia BA,Ogilvie JW,Hammerberg KW.Debate:degenerative scoliosis to operate or not to operate[J].Spine,2006,31:195-201.
[2]Aebi M.The adult scoliosis[J].Eur Spine J,2005,14(10):925-948.
[3]Grubb SA,Lipscomb HJ,Suh PB.Results of surgical treatment of painful adult scoliosis[J].Spine,1994,19:1619-1627.
[4]郝定均,贺宝荣,刘团江,等.腰椎退变性侧凸合并椎管狭窄症的外科治疗[J].中华骨科杂志,2009,29(4):320-324.
[5]Liu H,Ishihara H,Kanamori M,et al.Characteristics of nerve root compression caused by degenerative lumbar spinal stenosis with scoliosis[J].Spine J,2003,3:524-529.
[6]宋海峰,邱贵兴,吴志宏,等.脊髓造影与CT脊髓造影对退行性腰椎侧凸性椎管狭窄的诊值[J].中国组织工程研究与临床康复,2008,12(13):2455-2458.
[7]Bridwe ll KH.Selection of instrumentation and fusion levels forscoliosis:where to startand where to stop[J].Neursurg Spine,2004,1(1):1-8.
[8]Kwon BK,Elgafy H,Heynan O,et a1.Progressive iunctional kyphosis at the caudal end of lumbar instrumented fusion:etiology,predictors,and treatment.Spine,2006,31(17):1943-1951.
[9]Shufflebarger H,suk SI,Mardjetko S.Debate:determining upper instrumented vertebra in the management of adult degenerative scoliosis:stopping at T10 versus LI.Spine.2006,31(19):185.

