改良腹式全子宫切除术70例临床体会
高 洁 范亚洲
内蒙古乌海市乌达区中心医院(016040)
近年来,越来越多具有子宫全切手术指征的患者要求在治愈疾病的同时,最大程度的减少手术带来的损伤及对生活质量的影响。传统腹式全子宫切除术式繁琐,手术时间较长,术中出血较多,术后恢复慢,住院时间长。改良腹式全子宫切除术式克服了以上缺点,达到腹部手术微创的目的。本文对140例行腹式全子宫切除术的患者资料进行分析,并进行相关比较,探讨改良腹式全子宫切除术式的优越性,现报道如下。
1 资料与方法
1.1 研究对象
将乌海市乌达区中心医院2007年1月至2009年12月行腹式全子宫切除术的140例患者,随机选择分为改良组和对照组,其中子宫肌瘤120例,子宫腺肌症20例。改良组为改良腹式全子宫切除术组70例对照组为传统腹式全子宫切除术组70例,年龄均为 40~55岁,子宫均为孕9~16周大小,宫颈脱落细胞学检查排除宫颈病变,子宫良性病变需手术者。两组患者年龄、病种、子宫大小等情况基本相同,无统计学差异(P>0.05)。
1.2 手术方法
1.2.1 术前准备
检查血尿常规,凝血四项,心电图,肝肾功能,空腹血糖,盆腔B超,宫颈涂片排除宫颈病变。两组手术均采用腰硬联合麻醉。
1.2.2 改良组
取下腹部耻骨联合上两横指作一长6~8cm横切口开腹,将一侧子宫角牵至切口,常规处理圆韧带,卵巢固有韧带及输卵管一次性断扎。切除附件者,断扎卵巢悬韧带,剪开阔韧带前后叶及腹膜反折,向下略推膀胱,切断结扎子宫动脉上行支。同法处理对侧。不切断子宫主骶韧带,在子宫血管断端稍上方环形切开子宫颈筋膜约3mm,向上牵拉子宫,钝锐性分离宫颈筋膜达宫颈阴道部,沿阴道穹隆环切子宫。1号可吸收合成线连续锁边缝合阴道残端,腹膜间断缝合,1号可吸收合成线连续缝合腹直肌前鞘,3-0号可吸收合成线皮内缝合而不缝合皮下脂肪层。
1.2.3 对照组
取切口沿耻骨联合上Pfannenstiel皱襞,半弧形切开皮肤8~12cm,逐层切开,排垫肠管,采用传统术式切除子宫。
1.3 评价标准
观察两组手术时间、术中出血量、术后肛门排气时间、手术后住院时间。
1.4 统计学方法
采用t检验和χ2检验。
2 结 果
2.1 术后指标比较
对两组的手术时间,术中出血量,术后肛门排气时间,手术后住院时间分别进行比较,改良组各项均低于对照组,具有显著性差异(P<0.05),见表1。
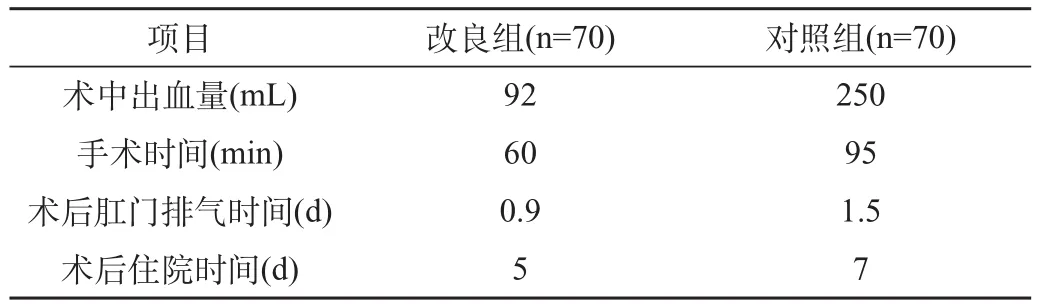
表1 两组术后各项指标比较
2.2 术后随访
术后1~3个月对两组患者门诊随访,阴道断端愈合良好,无腹痛及大小便不适。
3 讨 论
3.1 从本组资料可以看出,本次研究对随机分组的患者分别进行了改良腹式全子宫切除术和传统腹式全子宫切除术,分别比较了两组的手术时间,术中出血量、术后肛门排气时间、手术后住院时间。改良组明显低于对照组,并明显具有差异显著性。
3.2 改良腹式子宫全切除术具有以下优点
3.2.1 采用下腹横行小切口[1],优点是由于下腹部肌肉特点和重力作用,小切口有自然对合倾向,皮肤使用皮内美容缝合,不缝合脂肪层,减少缝线反应引起的脂肪液化,愈合快,术后5d出院,缩短住院时间,减轻了患者的经济负担;还有因腹腔暴露时间短,麻醉平面达脐平即可,不需要排垫肠管,对肠管干扰少,术中不鼓肠,患者反应轻,对血压、脉搏影响小,手术时间相对短,使术后肠功能恢复快,进食早,体力恢复好[2]。
3.2.2 由于不切断骶主韧带,手术创伤小,出血少,并大大减少损伤输尿管、膀胱,直肠的机会,简化了手术步骤,缩短了手术时间;并且基本不影响盆底结构,可预防术后阴道松弛与脱垂,对性功能影响少,有利于术后早期开始性生活且不影响性生活的质量。
将改良腹式全子宫切除术应用于全子宫切除中,符合微创原则,较传统全子宫切除术优越,达到腹部手术微创的目的。手术操作简单,并发症少,更符合患者的需求,值得基层医院推广应用。
[1] Mitchel S,Catherine M. Minilaparotomy hysterectomy[J] . Am J Obste Gynecol,1998,179(2):316-316.
[2] 刘新民. 妇产科手术学[M] .3版.北京:人民卫生出版社,2003:155.

