利奈唑胺与万古霉素治疗耐甲氧西林金葡菌所致呼吸机相关性肺炎的比较
朱爱江,徐磊(天津第三中心医院/天津市人工细胞重点实验室,天津市300211)
利奈唑胺(linezolid),是第一个通过验证的新型恶唑烷酮类抗生素,因其对包括耐甲氧西林金葡菌(Methicillinresistant Staphylococcus aureus,MRSA)和糖肽类中度敏感的金葡菌(Glycopeptide-interme diate Staphylococcus aureus,GISA)在内的革兰阳性菌抗菌活性强,在肺组织内的渗透性佳,临床上选用其作为万古霉素的备选药物,治疗MRSA所致呼吸机相关性肺炎(Ventilator-associated pneumonia,VAP)。我院重症监护病房自2007年7月~2009年11月对54例MRSA感染的机械通气患者分别使用利奈唑胺与万古霉素治疗,比较利奈唑胺与万古霉素在治疗中的临床疗效及安全性。
1 资料与方法
1.1 病例选择
选取2007年7月~2009年11月我院重症监护病房住院患者54例,其中男性30例,女性24例,年龄54~85岁,平均(63±9.63)岁。符合以下入选标准:经临床诊断、体征、实验室检查、X线胸片检查和细菌学检查确认为重症肺炎及呼衰需再创机械通气的患者,经气管镜检查痰培养为MRSA感染。
入选54例患者随机分为2组,其中利奈唑胺组24例,万古霉素组30例。2组患者一般资料无显著性差异(P>0.05),具有可比性,见表1。
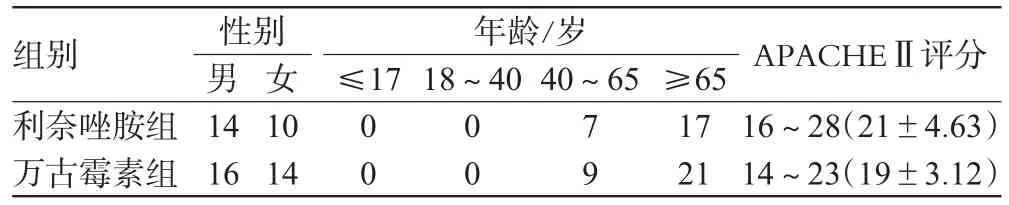
表1 2组患者一般资料(n)Tab 1 General data of 2 groups(n)
1.2 VAP的诊断标准
参照中华医学会呼吸病分会1999年制定的《医院获得性肺炎诊断和治疗指南》[1]。VAP诊断标准为:(1)使用呼吸机48 h后发病。(2)与机械通气前胸片比较出现肺内浸润阴影或显示新的炎性病变。(3)肺实变体征和(或)湿性音,并具有下列条件之一者:①白细胞数(WBC)>10.0 ×109·L-1或<4.0×109·L-1,伴或不伴核左移;②体温>37.5℃,呼吸道有脓性分泌;③起病后从支气管分泌物中分离到新的病原体。
1.3 给药方法
利奈唑胺组给予注射用利奈唑胺(挪威,Fresenius Kabi Norge As,规格:600 mg/300 mL;批号:09F28Z64)每次 600 mg,每隔12 h一次,静脉滴注,治疗时间10 d;万古霉素组给予注射用盐酸万古霉素(浙江医药股份有限公司新昌制药厂;规格:500 mg;批号:090922)每次500 mg,每隔8 h一次,静脉滴注,治疗时间10 d。
1.4 观察指标
观察患者呼吸道症状、肺部体征、体温、氧合改善、心率、血压、输液部位皮肤反应、全身反应(如有无头痛、恶心、呕吐、腹泻、气喘、全身皮肤潮红、出疹等情况);同时,定期复查肝功能、肾功能、尿常规、血常规、凝血功能、痰培养痰涂片、电解质、胸片,每1~3天检查1次。
1.5 疗效及安全性评价标准
参照卫生部颁发的《抗菌药物临床研究指导原则》,疗效按痊愈、显效、进步、无效4级评定[2]。痊愈:体温恢复正常,呼吸道症状明显改善,肺部体征消失或不明显,胸片或胸部CT示肺部大片阴影基本消散,但允许留有少量小片状阴影或肺纹理增粗,痰细菌培养连续3次(每天1次)以上阴性,患者一般状况明显改善;显效:体温较前降低,呼吸道症状较前改善,肺部湿音减轻或消失,胸片或胸部CT示肺部阴影消散>50%,痰细菌培养至少1次以上阴性,且菌群数量明显减少,患者一般状况较前改善;进步:感染的症状及体征部分消失或得到改善;无效:体温无明显降低,呼吸道症状改善不明显,肺部体征无明显改善,胸片或胸部CT示肺部病变无明显吸收甚至反而扩大,患者一般状况无改善。以上标准中,有效率=(痊愈例数+显效例数)/总病例数×100%。细菌学评价按病原菌清除、部分清除、替换、再感染标准评定并以病原菌清除(5 d以内)计算细菌清除率。不良反应按肯定有关、很可能有关、可能有关、可能无关及无关5级标准判断,前三者视为试验药品的不良反应,计算不良反应发生率。
1.6 统计学方法
应用SPSS 8.0软件包进行统计分析,计数资料采用χ2检验。P<0.05为有显著性差异。
2 结果
2组临床疗效、细菌清除率、不良反应发生率分别见表2、表3、表4。
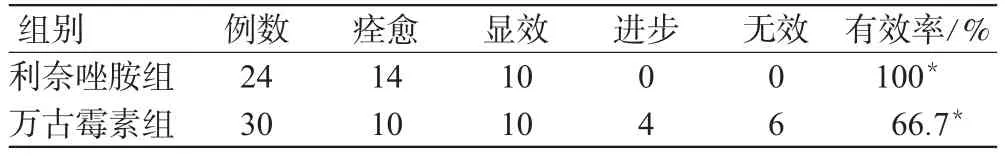
表2 2组患者临床疗效比较(n)Tab 2 Comparison of clinical officacy of 2 groups(n)

表3 2组MRSA清除率比较(n)Tab 3 Comparison of MRSAclearance rate of 2 group(n)

表4 2组不良反应比较(n)Tab 4 Comparison ofADRs of 2 gorups(n)
3 讨论
目前,VAP是与住院、使用侵袭性治疗措施以及过度的抗生素治疗相关的疾病之一。VAP在重症监护病房(intensive care unit,ICU)患者中的发病率达8%~28%,死亡率则达到14%~47%。在过去的40年里,金葡菌对甲氧西林的耐药率逐年上升,在由金葡菌引起的VAP中,MRSA约占50%,检出率达20%~31.7%[3]。虽然MRSA的毒性并不比敏感株强,但在VAP和菌血症患者中,由MRSA引起的患者死亡率却高得多[4]。目前已有充分的证据证明,万古霉素在肺组织中的浓度非常低。Cruciani报道[5],在30名患者中万古霉素在肺组织中的浓度低于血清中的浓度,在1 h时分别为9.6 mg·kg-1和40.6 mg·L-1,在12 h时分别为2.8 mg·kg-1和 6.7 mg·L-1,VAP患者肺上皮细胞衬液穿透率为18%[5]。万古霉素并不推荐用于治疗肺部感染尤其是MRSA引起的肺部感染[6]。近年来已发现对万古霉素敏感性降低的葡萄球菌,尤其是异质性万古霉素耐药金葡菌(hetero-VRSA)和万古霉素中介耐药金葡菌(VRSA)的检出,应在医学界引起高度重视[7]。利奈唑胺为细菌蛋白质合成抑制剂,系第1个应用于临床的新型恶唑烷酮类(oxazolidinone)抗菌药,它与氯霉素类、大环内酯类和林可霉素类相似,均作用于细菌50 S核糖体亚单位,终止蛋白质合成。与其它药物不同,利奈唑胺不影响肽基转移酶活性,选择性结合于50 S亚单位核糖体,它的作用部位和方式独特,因此不论是对具有天然或获得性耐药特征的阳性细菌,都不易与其它抑制蛋白合成的抗菌药发生交叉耐药性,在体外也不易诱导产生耐药性。利奈唑胺具有强大的体液和组织穿透性,保证足量药物到达感染部位,尤其是在肺组织,它在肺上皮细胞衬液穿透率达100%[8]。Kollef等比较了利奈唑胺和万古霉素治疗MRSA引起的VAP的病例,利奈唑胺与万古霉素相比,在临床治愈率(62.2%和21.2%,P=0.001)、患者的生存率(84.1%和61.7%,P=0.02)和细菌根除率(60.5%和22.9%,P=0.001)上均明显为优[9]。
本研究结果显示,对MRSA所致VAP的治疗上利奈唑胺优于万古霉素。但是值得注意的是,使用利奈唑胺的患者中有出现骨髓移植(包括贫血、WBC减少、全身细胞减少、血小板减少症)的情况,故对使用利奈唑胺治疗的患者应每周进行全血计数检查。
德国的研究者提出,如果利奈唑胺作为院内肺炎治疗经验用药,那么可能造成一种欺骗,因为大多数患者并非必须选用利奈唑胺,经验性使用利奈唑胺将促进耐药的发展,从而限制利奈唑胺用于MRSA感染的治疗,使得仅对少数亚群患者治疗有用,院内肺炎治疗的费用将进一步增加。由此可见,可能存在一种降低MRSA肺炎死亡率的方法,但是首先必须更好地鉴定这些患者[10]。
[1]中华医学会呼吸病学会.医院获得性肺炎诊断和治疗指南(草案)[J].中华结核和呼吸杂志,1999,22(3):201.
[2]朱光发,刘 双,张 蔚,等.卡泊芬净治疗重症监护病房严重真菌感染13例临床分析[J].中国感染与化疗杂志,2007,7(6):420.
[3]Chastre J,Fagon JY.Ventilator-associated pneumonia[J].Am J Respir Crit Care Med,2002,165(7):867.
[4]Rello J,TonesA,Ricart M,et al.Ventilator-associated pneumonia by staphylococcus aureus:comparison of methicillin-resistant and methicillin-sensitive episodes[J].Am J Respir Crit Care Med,1994,150(6 pt 1):1 545.
[5]Cruciani M,Gatti G,Lazzarini L,et al.Penetration of vancomycin into human lung tissue[J].J Antimicrob Chemother,1996,38(5):865.
[6]朱浩翔,张永信.利奈唑胺治疗MRSA呼吸机相关性肺炎的评价[J].上海医药,2004,25(9):395.
[7]孙 健,卢 岩,凌春燕,等.我院万古霉素应用的合理性分析[J].中国药房,2006,17(10):757.
[8]任少华,秦丽君,胡华成.恶唑烷酮类抗菌药利奈唑胺的研究进展[J].中国新药与临床杂志,2003,22(5):313.
[9]Kollef MH,Rello J,Cammarata SK,et al.Clinical cure and survival in gram-positi ventilator-associated pneumonia:retrospective analysis of two double-blind studies comparing linezolid with vancomycin[J].Intensive Care Med,2004,30(3):388.
[10]Wunderink RG,et al.Linezolid vs vancomycin:analysis of two double-blind studies of patients with methicillin-resistant staphylococcus aureus nosocomial pneumonia[J].Chest,2003,124(5):1 789.

