地震灾害中对儿童紧急救治的临床研究
史 源,赵锦宁,胡章雪,李廷玉△
(1.重庆医科大学附属儿童医院儿童保健中心 400014;2.第三军医大学大坪医院野战外科研究所儿科,重庆400042)
2008年5月12日的汶川大地震造成严重的人员伤亡,地震的中心区域北川、汶川、德阳的绝大部分建筑垮塌,尤其不幸的是,地震区域约有7 000所学校被毁坏,正在上课的儿童遭受大量伤亡[1]。第三军医大学医疗救援队在地震发生约10 h即抵达地震的中心区域,为最早抵达的医疗救援队。由于此次地震造成大量儿童受伤,第三军医大学医疗救援队特别配置了儿科医生参与。本文提供最早抵达地震中心区域的医疗救援队开展儿童紧急救治的临床研究报道。
1 资料与方法
1.1 医疗救援队组成和人员 第三军医大学医疗救援队在汶川地震发生后迅速出发,于2008年5月13日午夜,即地震发生后10 h即抵达地震中心区域德阳。该医疗救援队由以下人员组成:2名儿科医生,3名骨科医生,3名脑外科医生,2名麻醉医生,2名普通外科医生,2名胸外科医生,1名耳鼻咽喉科医生,2名颌面外科医生,1名眼科医生,3名内科医生,1名药剂师,4名护士;携带有全套复苏和急救器材、X光机、超声诊断仪器、小型临床实验室、可移动式手术间等,迅速展开成为一所移动式野战医院。由于德阳当地医疗机构遭到严重损坏,在早期医疗救援阶段,该野战医院成为德阳两个最大的急救中心之一。
1.2 研究对象 2008年5月13日至22日由第三军医大学医疗救援队建立的野战医院收治的患者总数为882例次,其中,年龄低于18岁的儿童为192例,占21.8%。所有患儿的临床资料均由人工收集和记录,包括年龄、日期、受伤情况、疾病、手术等。
1.3 统计学处理 成人和儿童之间的差别以χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 收治儿童的年龄分布 收治的192例患儿中,学龄期儿童数量最多(105例,55%),其次为青春期儿童(60例,31%),而幼儿(14例,7%)、婴儿(8例,4%)和新生儿(5例,3%)数量较少。
2.2 儿童受伤的部位分布、分类和手术类型 儿童受伤最多的部位是四肢,其次是身体表面(表1)。简单开放性损伤和骨折在儿童中较多(表2)。儿童和成人手术类型比较,见表3。
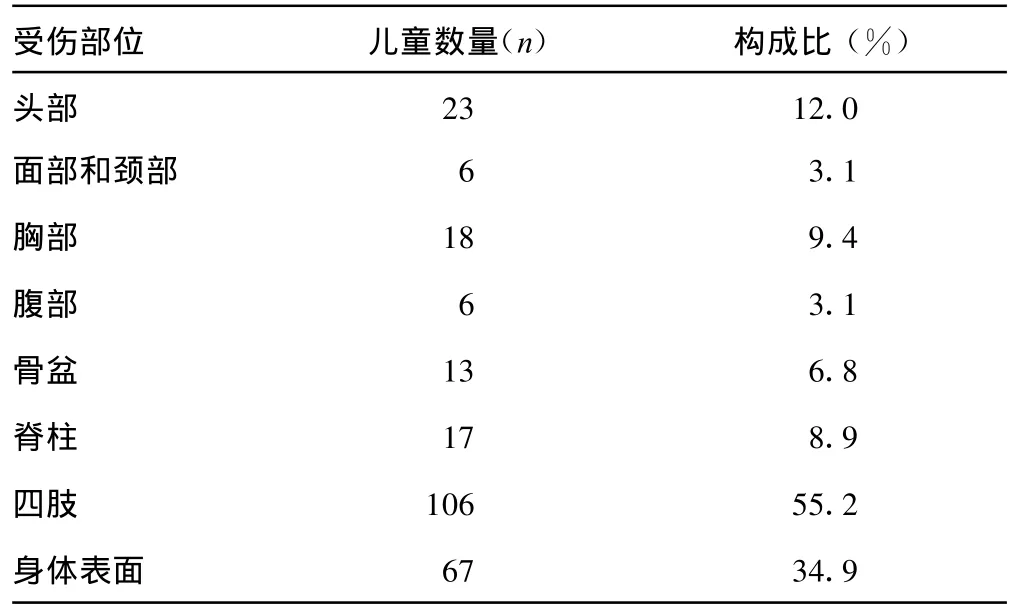
表1 儿童受伤部位分布(192例儿童,256处创伤)

表2 儿童受伤分类
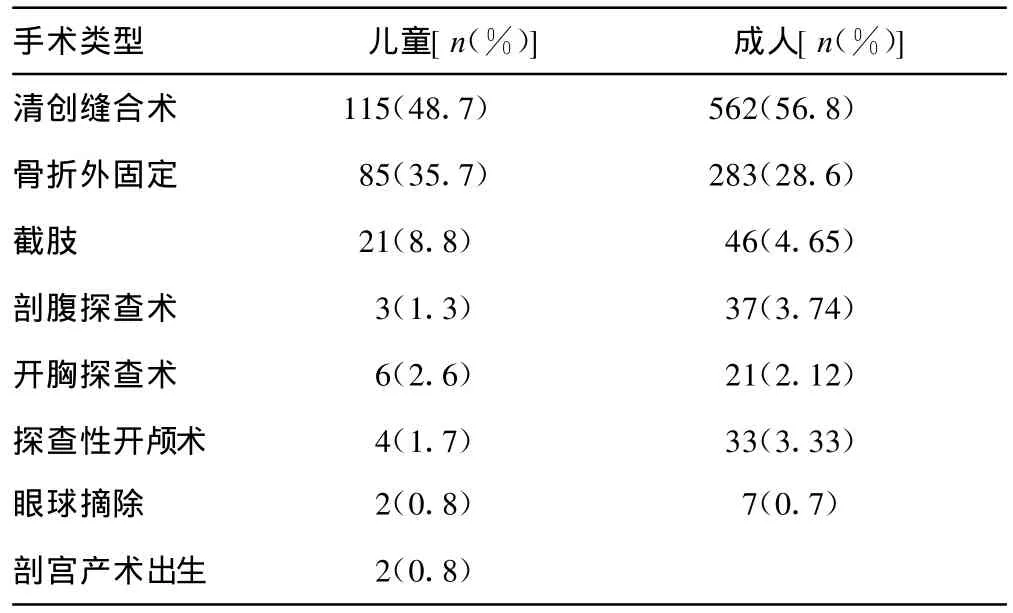
表3 儿童与成人外科手术类型比较
2.3 儿童伤情评估 应用儿童创伤评分(pediatric trauma score)评估儿童伤情[2],大部分儿童仍然属于轻、中度伤,其中轻度伤 121例(63.0%),中度伤 56例(29.7%),重度伤 8例(4.2%),致死 7例(3.7%)。
2.4 儿童所患疾病 儿童所患主要疾病为呼吸道感染,其中急性上呼吸道感染18例(9.4%),肺炎9例(4.7%),腹泻8例(4.2%),泌尿系统感染6例(3.1%)。
2.5 收治儿童的时间分布 收治儿童的时间分布,前3 d是医疗救援队最忙碌的时间,见图 1。
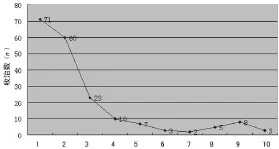
图1 收治儿童的时间分布(d)
2.6 无人陪伴儿童和收治儿童的心理问题 16例(8.3%)儿童为无人陪伴儿童,但其中11例在收治后与其父母或监护人团聚。大多数儿童出现头痛、焦虑、梦魇、失眠、心悸、尿频、四肢颤栗等。
2.7 收治儿童的转运和预后 45例(23.4%)儿童被转运到更安全的后方医院,其中,28例由汽车转运,均为骨折并需实施内固定手术的患儿,7例由直升飞机转运,均为严重多发伤需转运到三级医院处理的患儿,所有被转运的儿童最后均存活。185例收治儿童存活,占 96.4%,7例死亡,占3.6%。死亡的7例儿童中,4例死于严重开放性头部损伤,3例死于严重胸腹部挤压伤。而690例收治的成人中,677例(98.1%)存活,13例(1.9%)死亡,儿童与成人的存活率相比差异无统计学意义(P=0.24)。
3 讨 论
地震等严重自然灾害的频繁发生,使灾害医学这门新兴的学科得到广泛重视[3]。在地震等严重自然灾害中,儿童是最容易受到伤害的群体[4]。迄今为止,关于如何救治诸如此类严重灾害伤害的儿童的研究仍然较少。
很多严重自然灾害往往也发生在经济条件较差地区,建筑物尤其是学校的被毁坏导致了大量学龄期儿童受伤,特别是汶川大地震发生时间正值学校上课时间,所以学龄期儿童伤亡最为惨重,其次是青春期儿童,而婴幼儿和新生儿相对较少。推测与婴幼儿和新生儿相对散居并由父母或监护人保护,而学生在人员相对密集的学校中,缺乏逃生的训练和能力,因而,加强学校教师和学生应对突发自然灾害的训练值得重视。
地震的最初3 d,创伤是医疗救援队面临的最主要的问题,被称为“黄金救援时间”。由于大量伤病员可能同时抵达,特别需要指出的是,儿童必须得到优先照护,尤其是危重的儿童和无人陪伴儿童[5]。儿科医生应以最快速度抵达灾害现场,在最初的救援时间里,儿科医生的主要工作是参与复苏、危重患儿的紧急救治以及患儿的围手术期处理等。儿科医生应具备初步外科处理的能力,以便在灾害的紧急救援中发挥更积极的作用,在本文资料中,收治的儿童占患者数量的20%以上,所以,在灾害医疗救援队中配备儿科医生是十分必要的。
儿童是自然灾害中最容易受到伤害的人群,既往的灾害救援计划往往有些忽略照护儿童的需要[6]。以往的经验提示,在灾害中,往往有接近1/3的患者是儿童,而且儿童的病死率往往较成人为高[7-8],本文中儿童的病死率虽似乎略高于成人,但未达统计学差异。在自然灾害发生时,应该特别强调对于儿童进行“完美”救治的重要性和困难性[9-11],而且,无论何种自然灾害,无论灾害发生在什么地方,对于儿童医疗救援的需求都是相似的[12-14]。
在灾害发生后,大量伤病员会同时抵达医疗救援场所,场面紧张而混乱,儿童应该得到优先照护,儿科医生应在现场接受、分类、诊断和处理所有儿童,许多患儿需要立即输液或给予抗生素治疗,对儿童的安慰也十分重要,因为许多患儿会处于过度惊吓状态或无人陪伴[15]。尽管一些早期的报道提到可以给儿童洗澡和更换清洁衣服,但在紧急和混乱的情况下难以做到[16]。
本文显示,儿童的主要伤情是简单开放性损伤和骨折,在早期阶段,骨科和普通外科医生的工作十分繁重,儿童创伤评分是评估患儿病情轻重的重要方法。在早期忙碌的外科手术为主的医疗救援任务之后,感染性疾病成为主要的问题,本文显示,呼吸道感染是突出的问题,其次是腹泻和泌尿系统感染。一些患儿需要转运到条件更好的后方医院,本文资料中,通过汽车转运的主要是骨折需要内固定手术者,通过直升飞机转运的主要是严重多发伤需要转运到三级医院处理者。决定哪些患儿需要转运是儿科医生的重要而困难的任务,因为往往同时有许多患儿需要转运,而转运交通工具往往十分匮乏。
灾害发生后,大多数儿童会出现头痛、焦虑、梦魇、失眠、心悸、尿频、四肢颤栗等症状。由于救治任务十分繁重和条件限制,本文未能进行这方面的研究,但是,本研究经验和以前的报道都提示,在灾害发生后,必须十分重视儿童的心理问题,尤其是危重患儿和无人陪伴儿童[17-18]。
总结本文的临床研究得到以下结论:(1)在地震等自然灾害发生后,儿童伤病员会占到相当高的比例;(2)灾害发生的时间可能会对儿童伤病员的年龄分布产生影响;(3)在灾害发生的早期阶段,对骨科和普通外科医生需求量较大,而在后期,儿科医生,尤其是感染性疾病的控制更加重要;(4)儿童的心理问题值得重视。
[1]Emily YY.The untold stories of the Sichuan earthquake[J].Lancet,2008,372:359.
[2]Tepas JJ 3rd,Mollitt DL,Talbert JL,et al.The pediatric trauma score as a predictor of injury severity in the injured child[J].J Pediatr Surg,1987,22(1):14.
[3]王正国.灾害医学[J].重庆医学,2009,38(22):2777.
[4]Jain V,Noponen R,Smith BM.Pediatric surgical emergencies in the setting of a natural disater:experiences from the 2001 earthquake in Gujarat,India[J].J Pediatr Surg,2003,38:663.
[5]Laverick S,Kazmi S,Ahktar S,et al.Asian earthquake:report from the first volunteer British hospital team in Pakistan[J].Emerg Med J,2007,24:543.
[6]M ace SE,Bern AI.Needs assessment:are disater medical assistance teams up for the challenge of a pediatric disater?[J].Am J Emerg Med,2007,25:762.
[7]Sarisozen B,Durak K.Extremity injuries in children resulting from the 1999 Marmara earthquake:an epidemiologic study[J].J Pediatr Orthop B,2003,12:288.
[8]Damian F,Atkinson CC,Bouchard A,et al.Disater relief efforts after Hurricane Marilyn:a pediatric team′s experience in St.Thomas[J].J Emerg Nurs,1997,23:545.
[9]Perrin JM.Disaster and children[J].Ambul Pediatr,2995,5:315.
[10]Redlener I,Markenson D.Disaster and terrorism preparedness:what pediatricians need to know[J].Adv Pediatr,2003,50:1.
[11]Chung S,Shannon M.Hospital planning for acts of terrorism and other public health emergencies involving children[J].Arch Dis Child,2005,90:1300.
[12]Crippen D.The world Trade Center attack:similarities to the 1988 earthquake in Armenia:time to teach the public life supporting first aid?[J].Crit Care,2001,5:312.
[13]Nufer KE,Wilson-Ramirez G.A comparison of patient needs following two hurricanes[J].Prehospital Disater Manag,2004,19:146.
[14]Curry M D,Larsen PG,Mansfield CJ,et al.Impacts of a flood disaster on an ambulatory pediatric clinic population[J].Clin Pediatr,2001,40:571.
[15]Roussos A,Goenjian AK,Steinberg AM,et al.Post traumatic stress and depressive reactions among children and adolescents afterthe 1999 earthquake in Ano Liosia Greece[J].Am J Psychiatry,2005,162:530.
[16]Dhar SA,Halwai MA,Mir M R,et al.The Kashmir earthquake experience[J].Eur J T rauma Emerg Surg,2007,33:74.
[17]Reynolds CR,Richmond BO.What I think and feel:a revised measure of children′s manifest anxiety,J Abnorm[J].Psychology,1978,6:271.
[18]Stellard P,Velleman R,Langsford J,et al.Coping and psychological distress in children involved in road accidents[J].Br J Clin Psychol,2001,40:197.
——走进第三军医大学大坪医院眼科专科医院

