中西医结合治疗急性胰腺炎90例临床观察
黄慧荣,张贺林,刘化芝
(1.吴忠市医院 综合门诊部,宁夏 吴忠 751100;2.吴忠市医院 急救中心,宁夏 吴忠 751100;3.吴忠市医院 消化科,宁夏 吴忠 751100)
急性胰腺炎(acute pancreatitis,AP)是胰腺及其周围组织被胰腺分泌的消化酶自身消化的化学性炎症,是常见急腹症之一,发病急,变化快,病情严重,预后较差。目前AP治法也从外科手术治疗转为内科保守治疗。“个体化治疗”、“综合性治疗”是提高AP疗效的发展方向,总的治疗趋势是采用非手术的中西医结合监护治疗。本文采用中西医结合治疗急性胰腺炎45例并与西药对照,疗效较为显著,现报道如下:
1 对象与方法
1.1 研究对象
诊断标准:符合2002年第4届全国胰腺外科学术会议上提出的急性胰腺炎临床诊断及分级标准[1],凡具备以下4项中2项者诊断为急性胰腺炎:①血尿淀粉酶增高(>500),或突然下降至正常,但病情恶化;②血性腹水,其淀粉酶增高(>1500);③难复性休克;④B超或CT示胰腺肿大质不均,胰外有浸润。诊断为急性胰腺炎后再分为2级:I级无重要器官功能衰竭;II级有1个或者1个以上的重要器官功能衰竭。
全部病例均为我院消化科2004年2月~2006年8月收治的急性胰腺炎患者,随机分为两组。治疗组45例中,男性24例,女性21例;年龄19岁~66岁,平均36.2岁;病程6~72 h。其中,胆源性胰腺炎23例,脂餐史11例,过量饮酒4例,暴食5例,不明原因3例。轻症急性胰腺炎37例,重症急性胰腺炎8例。对照组45例中,男性21例,女性24例;年龄17岁~65岁,平均35.8岁;其中,胆源性胰腺炎21例,脂餐史10例,过量饮酒6例,暴食4例,不明原因4例。轻症急性胰腺炎23例,重症急性胰腺炎22例。两组在性别、年龄、病情等方面分布相似,具有可比性。
主要临床表现:全部病人均有腹痛和不同程度的腹胀、恶心呕吐、发热、上腹部压痛等。血象及血、尿淀粉酶升高,B型超声波检查均提示有胰腺肿大或腺管增粗等表现。
1.2 治疗分组
1.2.1 对照组 常规给予禁食,重症患者持续胃肠减压。营养支持,补液。纠正水、电解质紊乱、酸碱平衡失调,抑制胃酸分泌(西米替丁0.4 g静脉滴注,每日2次),抑制胰酶分泌制剂:应用善宁0.6 g加入0.5GS 1000 mL 24 h持续滴注,5~7 d症状改善后,改为0.1 mg/6~8 h皮下注射。
1.2.2 治疗组 在以上治疗基础上加用中药内服。药物组成:大黄 15 g(后下)、芒硝 10 g(后下)、柴胡15 g、黄芩 12 g、金银花 20 g、白芍 15 g、延胡索 15 g、木香10 g、丹参30 g。胆源性胰腺炎加茵陈蒿15 g、郁金12 g、姜黄12 g。每日1剂,水煎分3次,每次150~200 mL,每日分2次口服或经胃管注入,并暂停行胃肠减压2 h。重症病人可每日服2剂,呕吐严重者可行保留灌肠或直肠内滴注。
1.3 疗效观察
1.3.1 观察项目 观察腹痛、腹胀、恶心呕吐、发热、上腹部压痛、血象及血、尿淀粉酶等变化。
1.3.2 疗效标准 参照《中国急性胰腺炎诊治指南》和《中药新药临床研究指导原则》制定疗效标准。显效:3 d内腹痛消失,血、尿淀粉酶恢复正常;有效:4~7 d内腹痛消失,血、尿淀粉酶恢复正常;无效:经治疗无效而中转手术或有严重并发症,甚至死亡。
1.4 统计方法
采用SPSS12进行统计分析,计量资料采用均数±标准差()表示,采用配对t检验进行显著性检验,计数资料采用卡方检验,以P<0.05为差异有显著性。
2 结果
2.1 两组临床疗效比较
临床疗效显示,治疗组总有效率明显高于对照组,经卡方检验,χ2=4.12,两组有效率比较差异有显著性(P<0.05),见表 1。

表1 两组临床疗效比较(n,%)
2.2 两组主要观察指标恢复时间比较
两组主要观察指标恢复时间比较显示,治疗组腹痛、腹胀和上腹部压痛等症状的恢复时间明显少与对照组,二者差异有显著性(P<0.05),而发热、尿淀粉酶和白细胞指标则差异无显著性(P>0.05),见表2。
表2 两组主要观察指标恢复时间比较(,d)
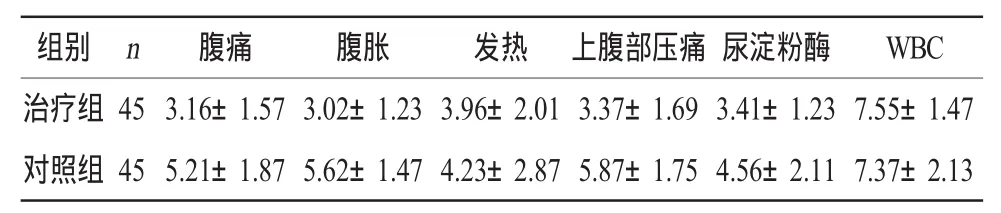
表2 两组主要观察指标恢复时间比较(,d)
组别 n 尿淀粉酶 WBC治疗组 45 3.41±1.237.55±1.47对照组 45 4.56±2.117.37±2.13腹痛 腹胀 发热 上腹部压痛3.16±1.573.02±1.233.96±2.013.37±1.695.21±1.875.62±1.474.23±2.875.87±1.75
3 讨论
AP是临床常见的消化系统疾病,发病急剧,临床症状重,并发症多,病死率高。其发病与各种原因引起的胰腺引流受阻、胆汁及十二指肠内容物返流受阻入胰而激活胰酶引起胰酶的自身消化,同时由此引发的各种炎症介质作用于胰腺本身及其他(心肺肾等)脏器组织,引起胰腺及其他脏器的损伤,使病情进一步加重。AP在病因和发病机理方面是多源性的,除了与多种酶活性有关以外,还与内毒素血症、TNF变化、氧自由基损伤及血液循环障碍、钙离子通道受阻等密切相关。早期和过大手术并不能终止胰腺炎的病理进程,反而加重了全身循环、代谢紊乱,增加了并发症及病死率。近年来,多数学者认为早期积极非手术治疗疗效较好。因此采取有效的中西医结合治疗,具有重要意义。
AP 属于祖国医学“胁痛”、“腹痛”、“黄疽”等范畴,发病常由饮食不节,过食肥甘厚味;或情志不畅,肝失疏泄,肝气横逆犯胃,从而导致脾失健运,传化失司,通降失调,腑气不通,郁而化热,湿热内蕴中焦而致病,其病变部位在肝、胆、脾、胃。针对其病因治疗应以疏肝解郁、清热泻火、通里攻下为原则。故本方采用大黄、芒硝攻下解毒,柴胡、黄芩清热泻火,疏解少阳之邪,延胡索和木香疏肝解郁、行气活血、金银花清热解毒,丹参活血通经,白芍和中缓急。诸药合用,具有疏肝理气,活血化淤,清热解毒功效,能有效地减轻腹痛、腹胀,抑制肠源性毒素吸收,促进炎症及坏死组织消散,恢复胃肠功能。
现代药理研究证实,生大黄和白芍均有松驰胆道口括约肌作用,减轻胰管压力,有利胰腺炎恢复。大黄还能改善循环和清除胃肠道内细菌和毒素及促进胃肠道新陈代谢作用,具有保护肠粘膜屏障和防治肠道细菌易位的功效[2]。另外,大黄对胰蛋白酶、胰淀粉酶及胰脂肪酶活性具有全面抑制作用。清胰汤在胰腺和肠道组织中能显著抑制肠道杆菌和条件致病菌的繁殖,保护双歧杆菌和乳酸菌,维持肠道生态平衡,降低内毒素,降低血清淀粉酶水平,减低细菌总易位率和易位菌数量[3];柴胡可促进内源性糖皮质激素分泌,抑制炎症发展;黄芩有抑制肠球菌和大肠杆菌作用;木香、白芍可协助大黄促进胃肠蠕动和胆囊收缩,并有促进胆汁分泌和排泄作用;延胡索碱则有显著的止痛作用,并能抑制组织胺所致的肠痉挛和胃酸分泌。以上这些中药的作用都是单纯西药所不能达到的。本临床研究显示,治疗组在临床有效率上明显优于单纯的西医治疗,在腹痛、腹胀和上腹部压痛等症状的恢复时间方面亦明显少与对照组,二者差异有显著性(P<0.05),而发热、尿淀粉酶和白细胞指标则差异无显著性(P>0.05),说明中西医结合治疗在控制临床症状和缓解病人疼痛方面具有一定的优势,当然其作用的具体机制尚需进一步的试验研究证实。总之,在西医常规治疗基础上加用中药治疗,充分发挥中西医结合治疗AP的优势,可提高临床疗效、缩短疗程,减少并发症,减少西药的副作用,值得进一步的推广。
[1]全国第八届胰腺外科学术研讨会.重症急性胰腺炎诊治原则[J].中国内科年鉴,2002:577-579.
[1]The 8th National Symposium on pancreatic surgery.The principles of diagnosis and treatment of severe acute pancreatitis(Draft) [J].Chinese Year Book of Internal Medicine,2002:577-579.Chinese
[2]李建生,程 龙.中医药对肠道细菌易位作用的研究进展[J].中国中西医结合急救杂志,2006,6(6):47-49.
[2]LI JS,CHENG L.Research progress on treatment of bacteria translocation with integrated traditional Chinese and western medicine [J].Chinese Journal of Integrated Traditional and Western Medicine in Intensive and Critical Care,2006,6(6):47-49.Chinese
[3]吴承堂,黎沾良,熊德鑫.中药清胰汤治疗急性坏死性胰腺炎的实验研究[J].中国中西医结合杂志,2007,18(4):236-238.
[3]WU CT,Li ZL,XIONG DX.An experimental study on curative effect of Chinese medicine Qing Yi Tang in acute necrotizing pancreatitis[J].Chinese Journal of Integrated Traditional and Western Medicine,2007,18(4):236-238.Chinese

