25例Mirizzi综合征诊治分析
侯立男
(天津市武清区人民医院 301700)
25例Mirizzi综合征诊治分析
侯立男
(天津市武清区人民医院 301700)
目的探讨Mirizzi综合征(MS)的临床特点、诊断、分型及手术方式。方法回顾性分析25例被明确诊为MS患者的病历资料。结果手术前明确诊断8例(32%),术中明确诊断17例(68%)。按Csendes分型为Ⅰ型患者14例,5例行腹腔镜胆囊切除或部分切除术,9例开腹行胆囊切除或部分切除术;Ⅱ型8例,均为开腹行胆囊切除、胆总管探查、瘘口修补、T管引流术;Ⅲ型3例,均为开腹手术,其中2例行胆囊切除、胆总管探查、瘘口修补、T管引流术,1例行胆囊切除、胆肠吻合术。结论MS术前诊断较困难,应根据不同的分型选择相应的手术方式。腹腔镜在MS治疗中可谨慎应用。
Mirizzi;诊断;治疗
Mirizzi综合征(Mirizzi syndrome,MS)系指胆囊管或胆囊颈结石嵌顿并压迫肝总管,临床上以胆管炎、梗阻性黄疸和肝功能损害为特征的综合征。1948年由阿根廷外科医生Mirizzi首次描述该病,临床并不多见。本院自2000年1月至2008年12月共收治MS患者25例,现分析报道如下。
1 临床资料
1.1 一般资料 本组25例中男16例,女 9例,年龄32~69岁,平均45岁。病程2周至10年。临床表现均有右上腹症状,如胀满不适感、胀痛、绞痛等,轻重程度不同。17例伴有黄疸(68%),12例伴有发热(48%),22例有既往发病史(88%)。
1.2 实验室检查 血清总胆红素均有不同程度升高,在肝功能酶学指标检测中,除3例患者正常外,其余22例患者的丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、碱性磷酸酶(ALP)、γ-谷氨酰转肽酶(γ-GT)检测值均有不同程度升高(表1)。
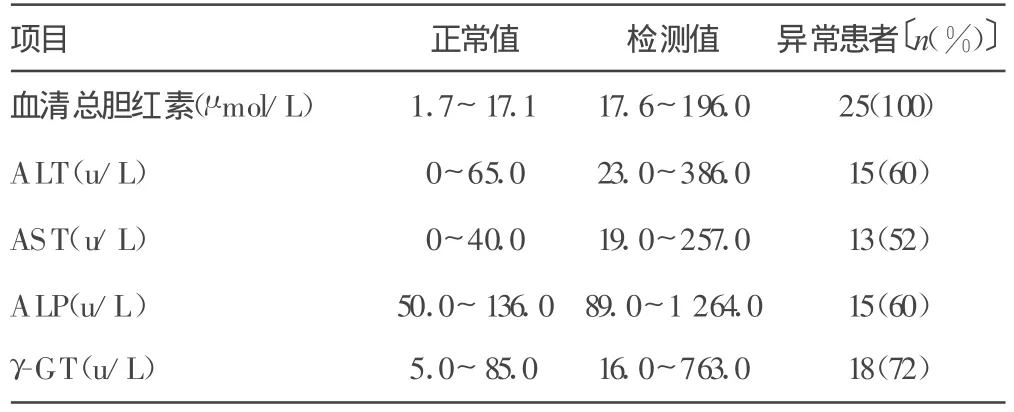
表1 25例患者肝功能检测结果
1.3 影像学检查 25例患者均常规进行B超检查,诊断胆囊结石24例,胆总管占位 1例;合并肝内胆管结石1例,合并肝外胆管结石3例;肝内外胆管均扩张4例,肝外胆管扩张15例。全部25例患者超声检查报告均没有提示MS诊断。25例患者中有21例进行了上腹部CT检查,虽对于结石的位置和数量以及肝内外胆管扩张情况描述较超声报告详尽,但多数是超声印证性诊断。25例患者中有16例进行了磁共振胰胆管造影(MRCP)检查,其中6例明确提示胆囊颈或胆囊管结石压迫肝总管,梗阻近端胆管扩张表现,为MS的诊断提供依据。有2例患者行内镜逆行胆胰管造影(ERCP)检查,1例考虑为胆管占位、梗阻性黄疸,行鼻胆管引流;另1例考虑为胆囊结石合并胆管结石,行十二指肠乳头切开取石。虽然这2例都不是以诊断为目的,但是经胆管造影,都明确诊断为MS。
1.4 治疗方法 通过MRCP和ERCP明确诊断8例患者,1例在行十二指肠乳头切开取石术后,Ⅱ期行腹腔镜探查,按Csendes分型为Ⅰ型,行腹腔镜胆囊切除术;其余7例均采取开腹手术,其中6例为Ⅰ型,行胆囊切除或胆囊大部切除术,1例为Ⅱ型,行胆囊切除、胆总管探查、瘘口修补、T管引流术。
术前未明确诊断的17例患者,2例因为合并肝外胆管结石而采取开腹手术,术中诊断为Ⅱ型,行胆囊切除、胆总管探查、瘘口修补、T管引流术。其余15例均进行腹腔镜手术,其中4例诊断为Ⅰ型,行腹腔镜胆囊切除术;另11例因为胆囊三角解剖困难或胆管损伤而中转开腹手术,诊断Ⅰ型3例,行胆囊切除或胆囊大部切除术;诊断Ⅱ型5例,行胆囊切除、胆总管探查、瘘口修补、T管引流术;诊断Ⅲ型 3例,其中 2例行胆囊切除、胆总管探查、瘘口修补、T管引流术,1例修补困难,行胆囊切除、胆肠吻合术。
2 结 果
本组25例患者术前明确诊断8例(32%),术中明确诊断17例(68%)。按Csendes分型:Ⅰ型患者14例,5例行腹腔镜胆囊切除或部分切除术,9例开腹行胆囊切除或部分切除术;Ⅱ型8例,均为开腹行胆囊切除、胆总管探查、瘘口修补、T管引流术;Ⅲ型3例,均为开腹手术,其中2例行胆囊切除、胆总管探查、瘘口修补、T管引流术,1例行胆囊切除、胆肠吻合术。除1例行胆囊切除、胆总管探查、瘘口修补、T管引流术的Ⅲ型患者术后出现少量胆漏外,其余患者住院期间未发生胆道相关并发症(表2)。
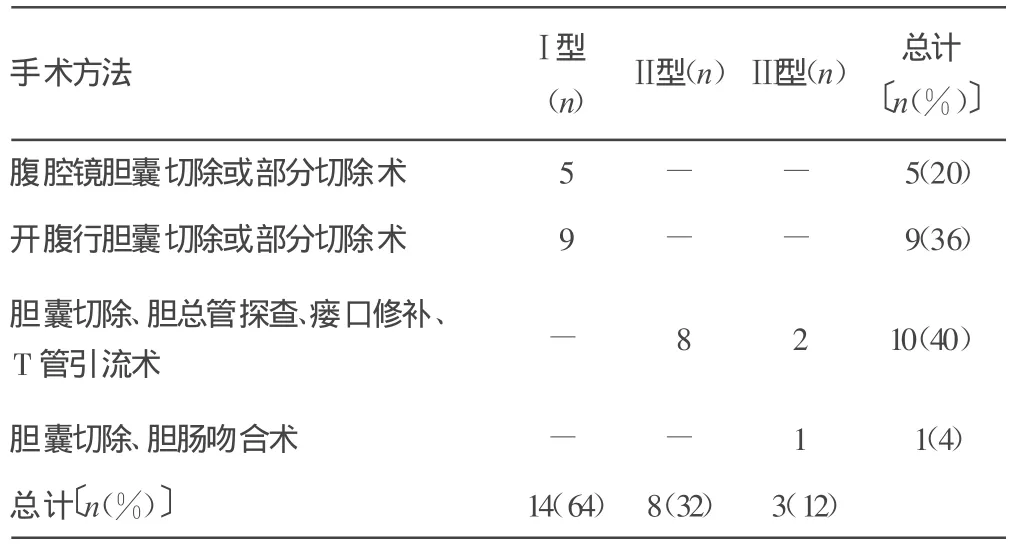
表2 25例患者分型和手术方法
3 讨 论
3.1 病因和发病机制 1948年Mirizzi根据术中胆道造影结果首次报道了功能性肝管综合征的表现,并将其命名为MS,即胆囊颈或胆囊管结石嵌顿及反复炎症引起肝总管狭窄、梗阻。随着对其认识的不断深入,认为其发生与胆囊管先天性解剖变异密切相关,包括:(1)胆囊管过长且与肝总管并行或胆囊管的下端位置变动,与肝总管交叉或绕行;(2)胆囊管与肝总管间关系密切,仅隔以薄层结缔组织或者相邻管壁缺如;(3)有时周围组织形成一鞘样结构,将胆囊管及肝总管一并包裹在内[1]。因此,当结石嵌顿于胆囊颈或胆囊管时,容易造成肝总管受压变窄。结石的长期嵌压及周围组织炎症致使胆囊管与肝总管侧壁发生慢性局灶性坏死,从而形成胆囊肝总管内瘘。
3.2 临床表现和诊断 MS的临床表现缺乏特异性,在术前不易与胆囊结石、胆囊炎、胆管炎相鉴别。有学者认为,以下情况对MS的诊断有一定的参考价值:中老年患者,伴较长时间的胆石症病史;反复发作的胆囊炎、胆管炎表现,部分患者右上腹疼痛不易缓解;梗阻性黄疸的表现[2]。由于MS患者的实验室检查同样缺少特异性,术前诊断主要依靠影像学检查。B超因具有无创、快捷、发现结石准确率高等优点常作为首选的检查方法。虽然Joseph等[3]提出如发现胆囊管、肝总管、门静脉呈现所谓的“三管征”应考虑本病,但是典型的超声表现在实际中并不多见,而且超声诊断的准确性受检查者的操作经验和对本病认识的影响,确诊率相对较低,多数只能提示胆道结石或炎症病变,起到对MS筛查作用。本组病例无1例通过超声检查确诊,较文献报道的8.3%~27%的超声检查诊断率有一定差距。近年来有文献报道,运用导管内超声成像技术对病变局部进行检查,大大提高了超声对此病诊断的敏感性和特异性[4]。CT检查缺乏特异性的诊断意义,在与肝外胆管恶性肿瘤相鉴别时,可酌情选用。经皮肝穿刺胆管造影(PTC)、ERCP等有创性检查,虽然可以很好地显示胆管梗阻的原因、部位及范围,对术前诊断有较大的意义,但是有发生并发症的风险,其临床应用受到限制[5]。M RCP具有无创、安全、易操作等优点,能清楚显示生理情况下的胆树结构,对梗阻上、下端情况,肝内胆管、胆囊及其解剖异常的诊断符合率很高,对梗阻性病变定位、定性诊断准确性高,在诊断意义上可基本取代 ERCP[6]。本组术前确诊的8例均通过M RCP或ERCP明确诊断,因此,对于临床上反复发作的胆囊炎、胆管炎、既往有黄疸病史的患者,建议先行B超筛查,如提示结石嵌顿于胆囊颈部伴黄疸、肝内外胆管扩张、胆总管内无明显结石等情况均应常规行M RCP检查,以提高对MS的术前检出率,对于那些诊断同时需要取石、引流和放置支架等方式进行治疗的患者,ERCP则是最好的选择。
3.3 分型和手术方式 1982年,Mcsherry等[7]以是否存在胆囊胆总管漏为基础,建议把MS分为两型:Ⅰ型包括嵌顿在胆囊管或胆囊颈部结石压迫肝总管;Ⅱ型包括胆囊胆总管瘘,凡结石部分或全部侵蚀肝总管壁而进入肝总管,都归于此类。1989年,Csendes等[8]认为MS是一个连续复杂的病理过程,随着病情的进展,可以分为4个不同的阶段,即4型:Ⅰ型为结石仅压迫肝总管;Ⅱ型为胆囊胆管瘘形成,瘘口小于肝总管周径的1/3;Ⅲ型为瘘管口径超过肝总管周径的2/3;Ⅳ型为瘘口完全破坏了肝总管或胆总管侧壁。1999年,Khan等[9]依据手术方式把MS分为两型,仅行胆囊完全或部分切除的病例属于Ⅰ型;如需行胆漏修补或者胆管整形修补、T管引流以及胆管空肠吻合术者均属于Ⅱ型。目前以Csendes分型应用较为广泛,但是在实际工作中Khan分型似乎更为实用,尤其是在腹腔镜下手术,那些行胆囊部分切除和胆管损伤中转开腹手术的患者,有时很难确切地进行Csendes分型。
MS的治疗原则是切除胆囊,取净结石,解除梗阻,修补胆管缺损、瘘口,使胆汁引流通畅。由于胆囊管或颈结石嵌顿,反复发作性炎症加上解剖变异,Calot三角往往粘连严重,术中胆道损伤发生率较高。因此,当术中发现Calot三角解剖不清、分离困难时,应尽早明确诊断,不可盲目进行分离,宜先切开胆囊底部,吸尽胆汁,取出结石,用细尿管或细探针探明胆道结构,或行胆管造影,明确解剖关系、结石部位、有无胆管瘘的形成及瘘口的大小等,根据具体探查情况采用不同手术方法。对于CsendesⅠ型患者,可行胆囊切除或胆囊部分切除术。对于粘连较轻的患者,可在胆道探针的引导下解剖胆囊管,行胆囊切除术。但多数患者解剖困难,损伤胆总管或右肝管风险较高,需保留胆囊颈进行缝合。对于CsendesⅡ型患者,本组均采用胆囊切除、胆总管探查、瘘口修补、T管引流术。对于CsendesⅢ型患者,本组 2例采用胆囊切除、胆总管探查、瘘口修补、T管引流术,1例修补困难者行胆囊切除、胆肠吻合术。Ⅱ~Ⅲ型患者不仅应行胆囊完全或部分切除术,同时需行胆漏修补或者胆管整形修补、T管引流甚至胆管空肠吻合术,都属于KhanⅡ型。对于此类患者的手术方式尚不十分明确,作者的经验是:(1)对于探查明确存在瘘口或出现胆管损伤的患者,不宜过度解剖Calot三角,避免扩大损伤,同时为修补留有余地;(2)在瘘口下方置T管引流,T管支撑臂达到或超过瘘口处,以防出现胆漏或狭窄;(3)修补时尽可能采用血运相对好的组织,应剔除炎症病变严重的僵硬组织,局部可用网膜等组织覆盖保护;(4)常规放置引流,以应对可能出现的胆漏。
3.4 腹腔镜在MS治疗中的应用 MS过去一度被认为是腹腔镜胆囊切除的禁忌证,近年来随着腔镜技术的发展和操作者熟练程度的提高,国内外很多学者进行腹腔镜手术治疗MS并取得满意的效果[10-11]。但是,适应证主要为CsendesⅠ型患者,而且中转开腹手术率较高。本组共进行腹腔镜手术16例,成功完成手术5例,全部为CsendesⅠ型患者。腹腔镜处理此症手术操作复杂,仍有一定困难,损伤胆管风险高,应谨慎实施。对于粘连严重、可疑损伤胆总管或局部解剖变异复杂者,应尽早主动开腹手术,选择更合理的治疗方式,减少损伤后被动开腹手术。
[1] 王勇强,陈平,何振平.Mirizzi综合征的诊断与治疗[J].中国普通外科杂志,1998,7(3):136.
[2] 吴学民.Mirizzi综合征诊治体会[J].肝胆外科杂志,2008,16(1):56.
[3] Joseph S,Carvajal S,Odwin C.Sonographic diagnosis of Mirizzi′s syndrome[J].J Clin Ultrasound,1985,13(3):199.
[4] Wehrmann T,Riphaus A,M artchenko K,et al.Intraductal ultrasonography in the diagnosis of Mirizzi syndrome[J].Endoscopy,2006,38(7):717.
[5] 陈辰,王卫星,张勇.Mirizzi综合征的临床诊治分析[J].武汉大学学报:医学版,2007,28(5):677.
[6] 罗雪芬,董海波.MRCP对Mirizzi综合征的诊断价值[J].医学影像学杂志,2008,18(7):770.
[7] Mcsherry CK,Ferstenberg H,Virshup M.The Mirizzi syndrome:suggested classification and surgical therapy[J].Surg Gastroenterol,1982,1:219.
[8] Csendes A,Dlaz JC,Burdihs P,et al.Mirizzi syndrome and cho1ecystobiliary fistula:a unifying classification[J].Br J Surg,1989,76(11):1139.
[9] Khan TF,M uniandy S,Hayat FZ.Mirizzi syndrome-a report of 3 cases with a review of the present classifications[J].Singapore Med J,1999,40(3):171.
[10]Kwon AH,Inui H.Preoperative diagnosis and efficacy of laparoscopic procedures in the treatment of Mirizzi syndrome[J].J Am Coll Surg,2007,204(3):409.
[11]张涛,王强,游海波,等.Mirizzi综合征的腹腔镜处理体会[J].重庆医学,2008,37(2):170.
R657.42;R616.6
B
1671-8348(2010)09-1126-03
2009-08-28
2009-09-28)
◦经验交流◦

