新生儿黄疸患儿发生脑损伤的危险因素分析
【摘要】目的 探讨影响新生儿黄疸患儿发生脑损伤的危险因素,为临床提供参考。方法 回顾性分析2021年1月至2024年1月天水市第一人民医院收治的200例新生儿黄疸患儿的临床资料,根据是否发生脑损伤分为发生脑损伤组(30例)与未发生脑损伤组(170例)。比较两组患儿临床资料(产妇年龄、产妇文化程度、居住地、分娩方式、是否母乳喂养、胎次、流产次数、新生儿性别、胎龄、出生体质量、黄疸持续时间、是否合并代谢性酸中毒)及血清胆红素/白蛋白(B/A)比值;采用多因素Logistic回归分析影响新生儿黄疸患儿发生脑损伤的独立危险因素。结果 两组患儿是否母乳喂养、胎次、流产次数、胎龄、入院日龄、出生体质量比较,差异均无统计学意义(均Pgt;0.05);发生脑损伤组患儿剖宫产、合并代谢性酸中毒占比均更高,新生儿黄疸持续时间更长,B/A比值更高(均Plt;0.05)。多因素Logistic分析结果显示,产妇分娩方式为剖宫产、新生儿黄疸持续时间长、合并代谢性酸中毒、B/A比值高均是影响新生儿黄疸患儿发生脑损伤的独立危险因素(均Plt;0.05)。结论 新生儿黄疸患儿发生脑损伤受产妇分娩方式、新生儿黄疸持续时间、合并代谢性酸中毒、B/A比值影响,临床应密切监测。
【关键词】新生儿;黄疸;脑损伤;胆红素;白蛋白;代谢性酸中毒
【中图分类号】R722.17 【文献标识码】A 【文章编号】2096-2665.2025.05.0102.04
DOI:10.3969/j.issn.2096-2665.2025.05.034
新生儿黄疸主要特征包括皮肤、黏膜及巩膜出现明显的黄染现象。该病通常是因新生儿胆红素代谢障碍导致,胆红素是红细胞分解后产生的物质,正常情况下,新生儿的肝脏能够有效代谢这些胆红素,但在新生儿溶血病情况下,肝脏的代谢能力不足,导致胆红素在血液中积累,从而引起黄疸[1]。大多数新生儿黄疸患儿预后良好,通过适当的治疗和干预,黄疸症状会逐渐消退,不会对患儿的健康造成长期影响。但若得不到及时和有效的治疗,过高水平的胆红素可影响脑细胞的氧化磷酸化过程,对脑细胞造成损伤,进而导致中枢神经系统的永久性伤害,严重情况甚至危及患儿生命[2]。因此,新生儿黄疸的早期识别和干预对于预防脑损伤至关重要。有研究显示,胆红素对神经细胞的损伤在初期阶段是可逆的[3]。因此,明确新生儿黄疸并发脑损伤的危险因素,早期辨识可能发生脑损伤的高风险患儿,并及时采取预防措施,对提升新生儿黄疸患儿的预后具有重要的价值。基于此,本研究探讨影响新生儿黄疸患儿发生脑损伤的危险因素,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2021年1月至2024年1月天水市第一人民医院收治的200例新生儿黄疸患儿的临床资料,根据是否发生脑损伤分为发生脑损伤组(30例)与未发生脑损伤组(170例)。发生脑损伤组产妇年龄23~37岁,平均年龄(30.49±5.85)岁;居住地:农村10例,城镇20例;文化程度:初中及以下8例,高中或中专12例,大专及以上10例;新生儿性别:男性19例,女性11例。未发生脑损伤组产妇年龄22~37岁,平均年龄(30.61±5.92)岁;居住地:农村50例,城镇120例;文化程度:初中及以下50例,高中或中专84例,大专及以上36例;新生儿性别:男性120例,女性50例。两组患儿一般资料比较,差异均无统计学意义(均Pgt;0.05),组间具有可比性。脑损伤诊断标准[4]:⑴伴有黄疸出现的嗜睡、哭声高尖、肌张力异常、昏迷、反应差等神经系统症状;⑵MRI检查显示患儿双侧苍白球在T1加权像呈对称性高信号改变;⑶脑干听觉诱发电位检查显示存在异常。本研究经天水市第一人民医院医学伦理委员会批准。纳入标准:⑴符合《新生儿高胆红素血症诊断和治疗专家共识》[5]中新生儿黄疸的诊断标准;⑵入院日龄≤28 d;⑶足月分娩且出生体质量≥2.5 kg;⑷均为单胎妊娠。排除标准:⑴存在先天性脑发育障碍、颅内感染、中枢感染等神经系统损伤相关疾病新生儿;⑵存在听力障碍家族史或先天性听力障碍新生儿;⑶存在宫内窘迫或窒息史新生儿;⑷存在严重感染新生儿。
1.2 研究方法 ⑴收集患儿临床资料:所有患儿入院后,收集分娩方式、是否母乳喂养、胎次、流产次数、新生儿胎龄、入院日龄、出生体质量、黄疸持续时间、是否合并代谢性酸中毒。⑵实验室指标:所有患儿入院后,抽取其空腹静脉血2 mL,使用离心机以3 000 r/min的转速离心10 min(离心半径为10 cm),取血清,使用全自动化学发光免疫分析仪(罗氏诊断公司,国械注进20172222343,型号:cobas 8000 c 701)测定血清总胆红素、白蛋白水平,并计算总胆红素/白蛋白(B/A)比值。
1.3 观察指标 ⑴比较两组患儿临床资料。⑵分析影响新生儿黄疸患儿发生脑损伤的独立危险因素。
1.4 统计学分析 采用SPSS 22.0统计学软件处理数据。计数资料以[例(%)]表示,行χ2检验;计量资料以(x)表示,行t检验。多因素分析采取非条件Logistic逐步回归分析。以Plt;0.05为差异有统计学意义。
2 结果
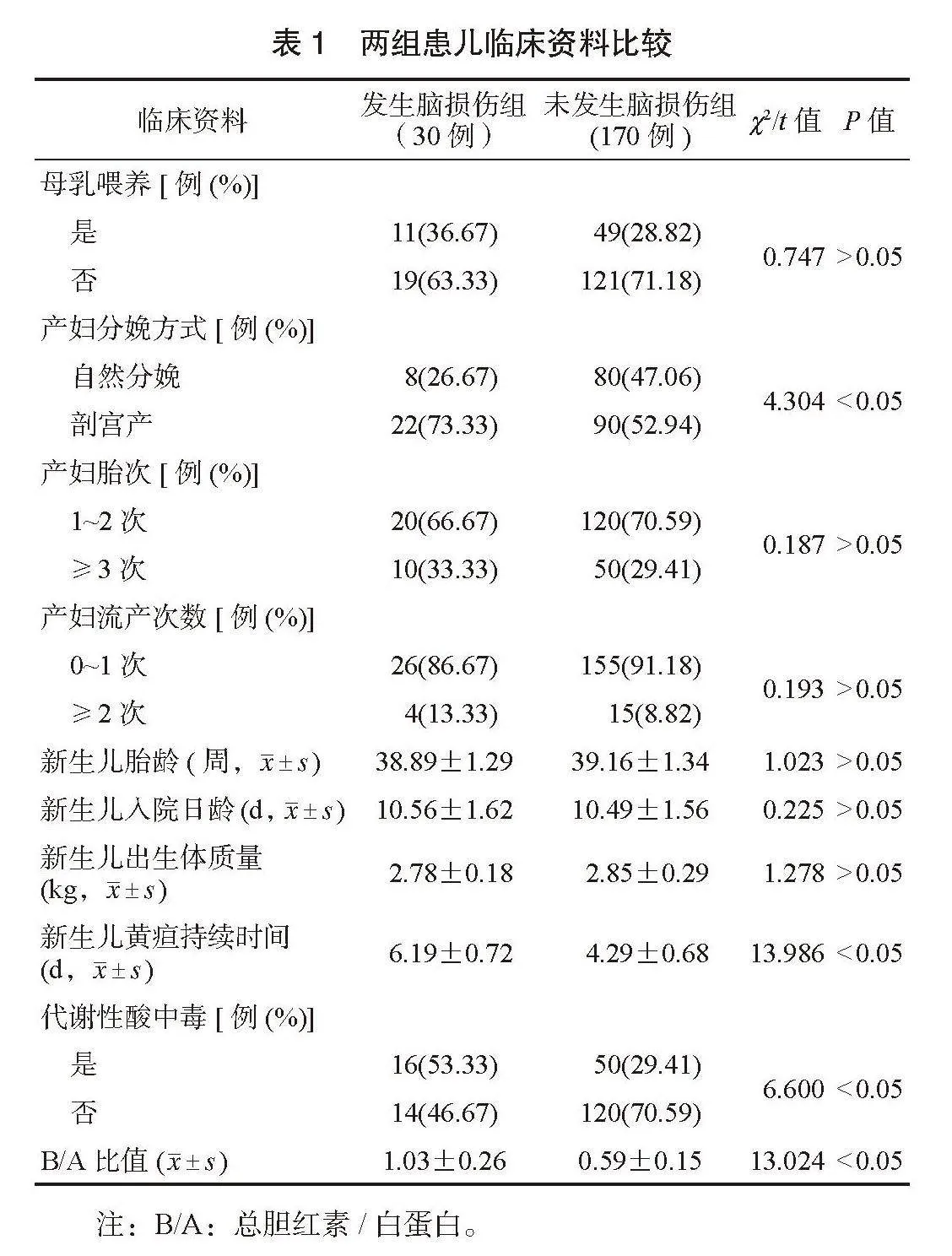
2.1 两组患儿临床资料比较 两组患儿是否母乳喂养、胎次、流产次数、胎龄、入院日龄、出生体质量比较,差异均无统计学意义(均Pgt;0.05);发生脑损伤组患儿剖宫产、合并代谢性酸中毒占比均更高,新生儿黄疸持续时间更长,B/A比值更高,差异均有统计学意义(均Plt;0.05),见表1。
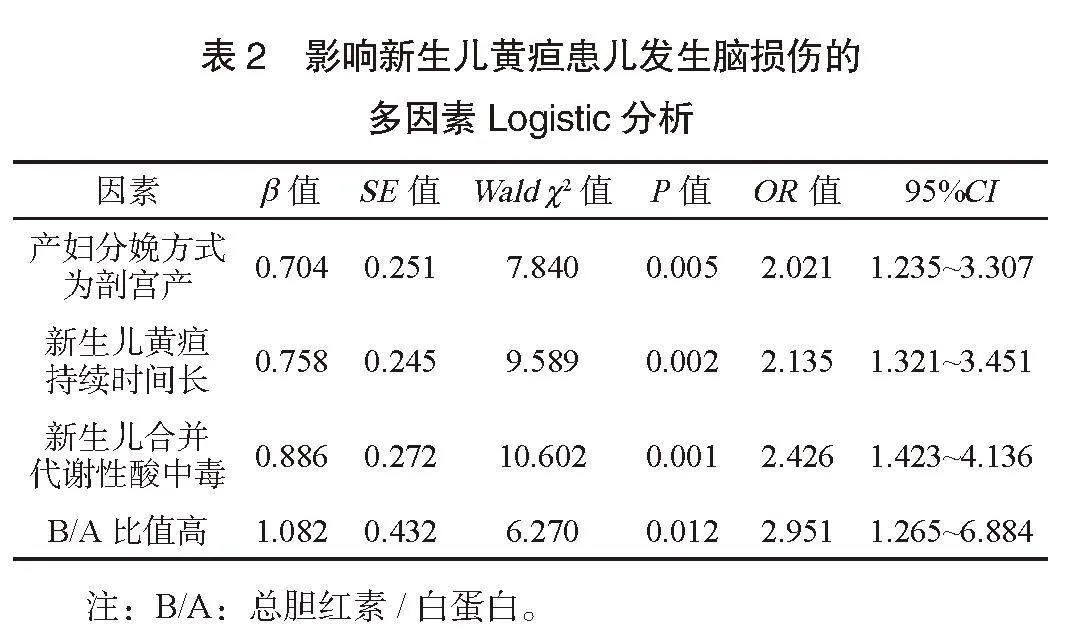
2.2 影响新生儿黄疸患儿发生脑损伤的多因素Logistic分析 以新生儿黄疸患儿是否发生脑损伤为因变量(否=0,是=1),将可能影响新生儿黄疸患儿发生脑损伤的因素作为自变量,进行量化赋值,产妇分娩方式(自然分娩=0,剖宫产=1)、新生儿黄疸持续时间(连续变量)、代谢性酸中毒(否=0,是=1)、B/A比值(连续变量)。多因素Logistic分析结果显示,产妇分娩方式为剖宫产、新生儿黄疸持续时间长、合并代谢性酸中毒、B/A比值高均是影响新生儿黄疸患儿发生脑损伤的独立危险因素(均Plt;0.05),见表2。
3 讨论
新生儿黄疸是一种常见的新生儿疾病,主要是由于体内胆红素生成过多,同时体内转运和利用胆红素的能力不足,导致胆红素水平异常升高。胆红素是一种具有潜在神经毒性的物质,对新生儿大脑基底核和脑干神经核的毒性作用更显著。如果患儿不能及时获得有效的治疗,胆红素水平可能会持续升高,从而对脑细胞造成损伤,导致其神经系统出现不可逆的损伤,可能会对患儿的认知功能产生严重影响,导致智力发育迟缓、脑部发育缺陷等问题[6-7]。因此,本研究探讨影响新生儿黄疸患儿发生脑损伤的危险因素,以期为临床诊断和治疗提供科学依据。
本研究结果显示,发生脑损伤组患儿剖宫产、合并代谢性酸中毒占比均更高,新生儿黄疸持续时间更长,B/A比值更高;多因素Logistic分析结果显示,产妇分娩方式为剖宫产、新生儿黄疸持续时间长、合并代谢性酸中毒、B/A比值高均是影响新生儿黄疸患儿发生脑损伤的独立危险因素,提示上述因素可能是新生儿黄疸患儿发生脑损伤的危险因素。分析原因为,在进行剖宫产手术的过程中,麻醉药物可通过胎盘进入胎儿的血液循环系统,可能会增加胎儿红细胞膜的通透性,使其变得更脆弱。由于新生儿的呼吸系统尚未完全发育成熟,这种药物的影响可能会进一步加剧,导致新生儿的血氧饱和度和血氧分压出现异常,使新生儿体内的红细胞更易受破坏,从而导致胆红素水平的升高。如果胆红素水平过高,可损伤新生儿的大脑,引发一系列神经系统问题。因此,在剖宫产手术中,麻醉药物的使用需要格外谨慎,以确保母婴安全;剖宫产所用麻醉药可抑制患儿肠道活动,减少其胎便排出及胆红素循环增加,进而损伤患儿大脑;剖宫产后患儿可因产妇未及时进食或疼痛而无法尽早吸吮,导致其能量不足、脱水,引发低血糖,并使患儿胰高血糖素、儿茶酚胺分泌增加,进一步增加血红素氧化酶的活性,促使胆红素大量生成,从而导致脑损伤[8]。由于患儿的器官系统尚处于发育不完全阶段,其血脑屏障对于有害物质的通透性相对较高,防护能力较弱。此外,代谢性酸中毒不仅促使胆红素水平升高,还会进一步导致患儿血脑屏障的通透性增加,使原本不易通过的非结合胆红素能够更易透过血脑屏障,侵入大脑组织。这些胆红素随后会与脑细胞膜上的神经鞘磷脂及神经节苷脂结合,进而干扰神经功能,最终可能引发脑损伤[9]。新生儿黄疸持续时间延长,表示胆红素水平持续升高,将增加胆红素对血脑屏障的渗透压力。长期的胆红素水平升高可导致血脑屏障功能受损,使胆红素更易渗透至中枢神经系统[10]。此外,胆红素神经毒性作用会随着患儿在脑组织中的累积而加剧,从而提高其脑损伤风险[11-12]。引起神经损伤的主要因素为游离胆红素(Bf),当患儿体内的Bf处于较高水平时,可导致神经细胞受损,尤其是神经细胞线粒体受损最严重。该情况将导致能量代谢出现异常,并抑制神经胶质细胞对谷氨酸的摄取,进而引发细胞凋亡[13]。B/A比值作为临床评估Bf水平的常用指标,不仅能够反映机体体内胆红素的水平,同时也能反映白蛋白的水平,从而更准确地预测胆红素增多对其神经系统造成的损伤程度,对临床治疗具有重要的指导意义。B/A比值的升高提示Bf的增加,这将导致Bf更易与神经细胞膜结合,从而损伤脑细胞。若患儿的B/A比值lt;1,则表明白蛋白与胆红素的联结较牢固;反之,若B/A比值gt;1,则表明白蛋白与胆红素的联结较松散,发生脑损伤的风险增加[14-15]。
综上所述,产妇分娩方式为剖宫产、新生儿黄疸持续时间长、合并代谢性酸中毒、B/A比值高均是影响新生儿黄疸患儿发生脑损伤的独立危险因素,临床应密切监测。
参考文献
张杰,李臻,吴芳,等.新生儿黄疸431例病因及临床特点分析[J].肝脏, 2021, 26(6): 677-679.
黄家虎,孙建华.新生儿黄疸管理研究进展[J].海军医学杂志, 2021, 42(1): 126-128.
董秀梅,张春宇,吴方红,等.新生儿行为神经测定评分联合血清胆红素总量/白蛋白比值预测新生儿高胆红素血症并发急性胆红素脑病的临床价值[J].中国妇幼保健, 2023, 38(6): 1020-1024.
邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M]. 5版.北京:人民卫生出版社, 2019: 341-342.
中华医学会儿科学分会新生儿学组,《中华儿科杂志》编辑委员会.新生儿高胆红素血症诊断和治疗专家共识[J].中华儿科杂志, 2014, 52(10): 745-748.
徐晓丹,詹江华.与新生儿黄疸相关外科疾病的鉴别[J].中国临床医生杂志, 2020, 48(2): 129-132.
辛甜甜.改良振幅整合脑电图评分联合血清NSE、总胆红素/白蛋白比值对新生儿脑损伤的早期诊断价值[J].系统医学, 2021, 6(21): 155-158.
阳华妹,邓毅,王丽,等.高胆红素血症足月新生儿血清NSE、脐血白蛋白水平对脑损伤的预测价值[J].海南医学院学报, 2020, 26(19): 1480-1484.
王淑惠,薛梅.新生儿高胆红素血症所致脑损伤患儿的早期监测研究现状[J/CD].中华妇幼临床医学杂志(电子版), 2021, 17(6): 634-642.
陈利婷,刘慧苹,宋忠瑞,等.改良振幅整合脑电图评分联合血清神经元特异性烯醇化酶水平对新生儿胆红素脑损伤的早期预测价值[J/CD].中华妇幼临床医学杂志(电子版), 2020, 16(4): 430-437.
刘会青,孔高远,李方,等.新生儿黄疸胆红素、胆汁酸及白蛋白水平与NBNA评分的相关性[J].分子诊断与治疗杂志, 2022, 14(10): 1775-1778.
刘运强,梁玉美,姚小敏,等.血清总胆红素、头颅磁共振、脑干听觉诱发电位联合检查在急性胆红素脑病早期诊断中的价值[J].临床和实验医学杂志, 2019, 18(10): 1100-1103.
何文杰,张哲,徐成铭,等.基于三级脑损伤学说的胆红素脑病相关性脑瘫发病机制研究进展[J].保健医学研究与实践, 2023, 20(2): 172-178.
王倩菲,李萍.高胆红素血症新生儿S-100、B/A、IGF-1的表达水平及其预测光疗效果的价值[J].海南医学, 2023, 34(3): 360-364.
代红,范小康.高胆红素血症新生儿血清NPY、S100B蛋白、B/A比值与胆红素脑损伤的关系[J].海南医学, 2020, 31(23): 3050-3053.
作者简介:李凤仙,大学本科,主治医师,研究方向:新生儿相关疾病的诊疗。

