营养干预联合规范化治疗在妊娠期糖尿病孕妇中的应用
【摘要】 目的:探索营养干预与规范化治疗在妊娠期糖尿病(GDM)孕妇中的应用效果。方法:选择2021年1月—2023年3月瑞金市妇幼保健院收治的102例GDM孕妇。按随机数字表法分为常规组和联合组,各51例。常规组实施规范化治疗,联合组在常规组的基础上实施营养干预。比较两组的糖脂代谢指标、营养状态及妊娠结局。结果:干预后,联合组餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)及空腹血糖(FPG)均低于常规组,差异均有统计学意义(Plt;0.05)。干预后,联合组三酰甘油(TG)、总胆固醇(TC)及低密度脂蛋白胆固醇(LDL-C)均低于常规组,差异均有统计学意义(Plt;0.05),而两组高密度脂蛋白胆固醇(HDL-C)水平比较,差异无统计学意义(Pgt;0.05)。干预后,联合组血红蛋白(Hb)、血浆白蛋白(ALB)及血清总蛋白(TP)均高于常规组,差异均有统计学意义(Plt;0.05)。干预后,联合组不良妊娠结局发生率低于常规组,差异有统计学意义(Plt;0.05)。结论:营养干预联合规范化治疗能显著改善GDM孕妇的糖脂代谢和营养状态,并有效降低不良妊娠结局的风险。
【关键词】 营养干预 规范化治疗 妊娠期糖尿病孕妇 糖脂代谢指标 营养状态
Application of Nutritional Intervention Combined with Standardized Treatment in Pregnant Women with Gestational Diabetes Mellitus/LI Ying, GUO Lingli, WANG Yanmei. //Medical Innovation of China, 2025, 22(02): -134
[Abstract] Objective: To explore the effect of nutritional intervention combined with standardized treatment in pregnant women with gestational diabetes mellitus (GDM). Method: A total of 102 pregnant women with GDM treated in Ruijin Maternal and Child Health Hospital from January 2021 to March 2023 were selected. According to random number table method, they were divided into conventional group and combined group, with 51 cases in each group. The conventional group received standardized treatment, and the combined group received nutritional intervention based on the conventional group. The glucose and lipid metabolism indexes, nutritional status and pregnancy outcome of the two groups were compared. Result: After intervention, 2 h postprandial plasma glucose
(2 h PG), glycosylated hemoglobin (HbA1c) and fasting plasma glucose (FPG) in the combined group were lower than those in the conventional group, the differences were statistically significant (Plt;0.05). After intervention, triglyceride (TG), total cholesterol (TC) and low-density lipoprotein cholesterol (LDL-C) in the combined group were lower than those in the conventional group, the differences were statistically significant (Plt;0.05), while there was no statistical significance in the level of high-density lipoprotein cholesterol (HDL-C) between the two groups (Pgt;0.05). After intervention, hemoglobin (Hb), plasma albumin (ALB) and serum total protein (TP) in combination group were higher than those in conventional group, the differences were statistically significant (Plt;0.05). After intervention, the incidence of adverse pregnancy outcome in the combined group was lower than that in the conventional group, the difference was statistically significant (Plt;0.05). Conclusion: Nutritional intervention combined with standardized treatment can significantly improve the glucose and lipid metabolism and nutritional status of pregnant women with GDM, and effectively reduce the risk of adverse pregnancy outcomes.
[Key words] Nutritional intervention Standardized treatment Pregnant women with gestational diabetes mellitus Glucose and lipid metabolism indexes Nutritional status
First-author's address: Department of Obstetrics, Ruijin Maternal and Child Health Hospital, Ruijin 342500, China
doi:10.3969/j.issn.1674-4985.2025.02.030
妊娠期糖尿病(GDM)作为妊娠期间常见的代谢病态[1],在全球约有14%的孕妇受其影响,特别是在超重、肥胖、年龄较大或存在家族糖尿病史的高危孕妇中,其发病率及相关并发症风险更高[2-3]。GDM不仅增加孕期并发症如子痫前期、剖宫产的风险,还可能导致胎儿出生时体重过重、未来发展成2型糖尿病等长期健康问题[4-5]。虽然药物治疗,特别是胰岛素注射,是常规的GDM管理方式,但这种方法可能伴随副作用,并且可能影响孕妇对治疗的依从性[6]。因此,更多研究开始关注非药物治疗,如通过生活方式的调整进行干预[7-8],其中早期营养干预显得尤为重要。这种干预通过优化饮食结构、保证充足的微量元素及维生素的摄入,旨在改善孕妇的营养状态并优化其代谢过程[9]。此外,结合系统的血糖监测和个性化营养指导的规范化治疗,能为GDM孕妇提供全面的管理策略。当前,针对GDM孕妇如何有效实施早期营养干预和规范化治疗的研究尚不充分,尤其是在不同地域和人群的适用性及效果评估方面。适当的营养干预不仅能改善母体健康,还能降低妊娠晚期GDM的发病率,减少潜在的妊娠并发症。因此,本研究旨在探索针对高危孕妇的早期营养干预与规范化治疗的有效性,这对完善GDM管理策略、提升孕期医疗服务质量及减轻未来代谢性疾病风险具有重要意义,同时也为临床提供了更具针对性和副作用更小的治疗选择,对公共卫生管理产生深远影响。
1 资料与方法
1.1 一般资料
选择2021年1月—2023年3月瑞金市妇幼保健院收治的102例GDM孕妇。纳入标准:(1)符合GDM相关诊断标准[10];(2)入组产检时孕周均lt;28周;(3)均为单胎;(4)临床病例资料齐全。排除标准:(1)合并心肺肾等器官功能障碍;(2)合并妊娠期高血压疾病;(3)合并精神障碍、认知障碍或沟通交流障碍等不利于开展临床研究;(4)孕前患有糖尿病;(5)治疗不配合或不规律。按随机数字表法分为常规组和联合组,各51例。经本院医学伦理委员会批准;孕妇及其家属知悉本项目内容,且签署同意书。
1.2 方法
常规组给予规范化治疗,包括定期产前检查、参加与妊娠相关的健康教育及严格的血糖监控。医护人员会定期向孕妇及其家庭成员讲解妊娠期糖尿病的基本知识、潜在危害及治疗的必要性,以减少孕妇的心理压力。对血糖水平超标的孕妇,实行餐前注射短效胰岛素(初始为4~6 U),根据连续的血糖测试结果调整注射剂量,以确保治疗的个体化和有效性。
联合组在常规组基础上联合实施营养干预,措施如下:(1)营养评估与膳食调查。在孕妇初次就诊时,医护人员对其进行全面的营养评估,了解孕妇孕期体重增长情况及其体力活动和产检等结果。此外,评估孕妇的运动习惯、饮食习惯、近3 d的膳食情况、营养状态、营养知识及血糖自我监测知识等。根据评估结果,制定个性化的营养干预方案。(2)饮食结构调整与教育。根据每位孕妇的日常能量需求,制定个性化饮食计划并调整营养供给,确保碳水化合物(200~300 g/d)、蛋白质(80~100 g/d)及脂肪(50~70 g/d)的摄入比例符合健康指南;而对于体重超标或肥胖的妊娠期糖尿病孕妇,应调整该孕妇群体的膳食结构,增加蛋白质比例,限制其碳水化合物和脂肪的摄入,以优化代谢状态和控制体重增长。另外,通过一对一咨询、健康教育课程和发放教育手册的方式,详细向孕妇解释妊娠期糖尿病的风险因素、潜在威胁及介入方法,强调膳食营养知识的重要性,鼓励孕妇定期复诊,积极配合治疗计划。(3)膳食纤维与少量多餐。采用富含膳食纤维的营养补充品进行干预,每份约46.5 kcal能量,1.7 g蛋白质、0.3 g脂肪、3.7 g碳水化合物、9.5 g膳食纤维、8.6 g钠及1.4 g燕麦β葡聚糖。通过150 mL的饮用水调和服用,1或2次/d。此外,医护人员会建议孕妇每日以3次主餐和2或3次加餐的方式进行膳食分配,以帮助其维持血糖水平的稳定,同时,尽可能优先选择低糖粗粮,如荞麦和燕麦等,以及富含纤维的新鲜蔬菜和低升糖指数的水果,以优化餐后血糖响应。(4)监测与调整。强化孕妇血糖水平监测,根据血糖波动情况调整饮食方案。每2周进行1次复查并于下次复查时评价血糖及饮食情况、营养干预方案执行率等,向孕妇反馈结果并及时调整。在孕24周后根据孕妇情况每天补充钙剂600 mg。提醒孕妇应做好饮食记录,且主食应尽量避免高脂、高热量食物,适当补充富含微量元素、维生素B的食物及叶酸等。平均1周中执行营养干预方案需≥3 d为执行。两组均持续干预至分娩。
1.3 观察指标
(1)于干预前至分娩后(干预后)采集所有入组研究对象约5 mL空腹静脉血,待离心后取血清,采用血糖测定仪测量餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)、空腹血糖(FPG);通过全自动生化分析仪测量三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、血红蛋白(Hb)、血浆白蛋白(ALB)及血清总蛋白(TP)。(2)记录两组早产儿、呼吸窘迫、巨大儿、新生儿低血糖等不良妊娠结局发生率。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,糖脂代谢指标、营养状态等计量资料以(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;不良妊娠结局发生率等计数资料以率(%)表示,采用字2检验。以Plt;0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较
联合组年龄27~39岁,平均(29.74±2.79)岁;入组孕周23~27周,平均(24.76±4.52)周;体重指数(BMI)22~26 kg/m2,平均(23.84±3.16)kg/m2;初产妇32例,经产妇19例。常规组年龄24~43岁,平均(30.06±2.54)岁;入组孕周21~26周,平均(24.18±3.97)周;BMI 22~25 kg/m2,平均(24.02±3.17)kg/m2;初产妇36例,经产妇15例。两组基线资料比较,差异均无统计学意义(Pgt;0.05),有可比性。
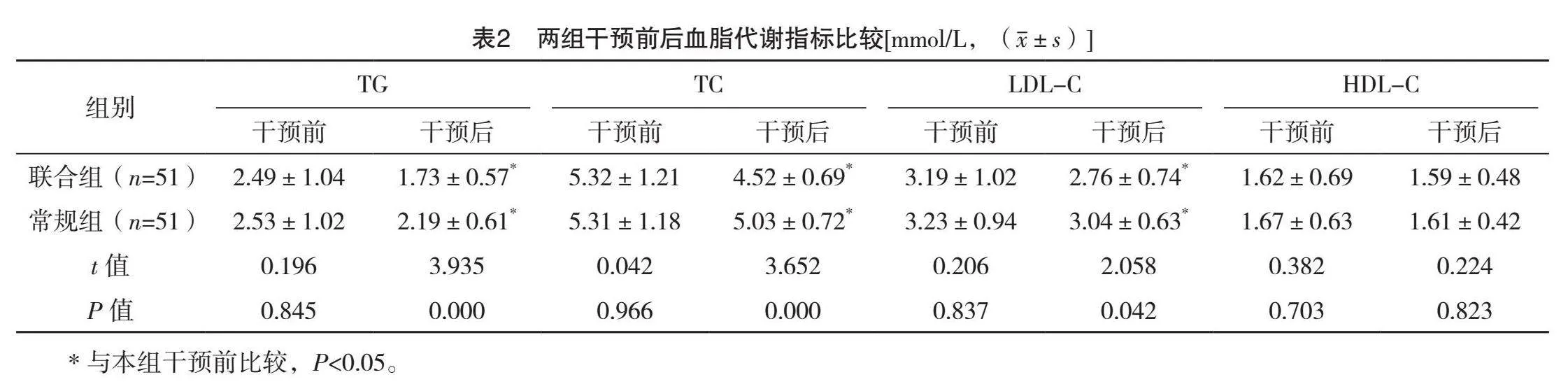
2.2 两组干预前后血糖代谢指标比较
干预前,两组血糖代谢指标比较,差异均无统计学意义(Pgt;0.05);干预后,两组2 h PG、HbA1c、FPG均低于干预前,且联合组均低于常规组,差异均有统计学意义(Plt;0.05)。见表1。
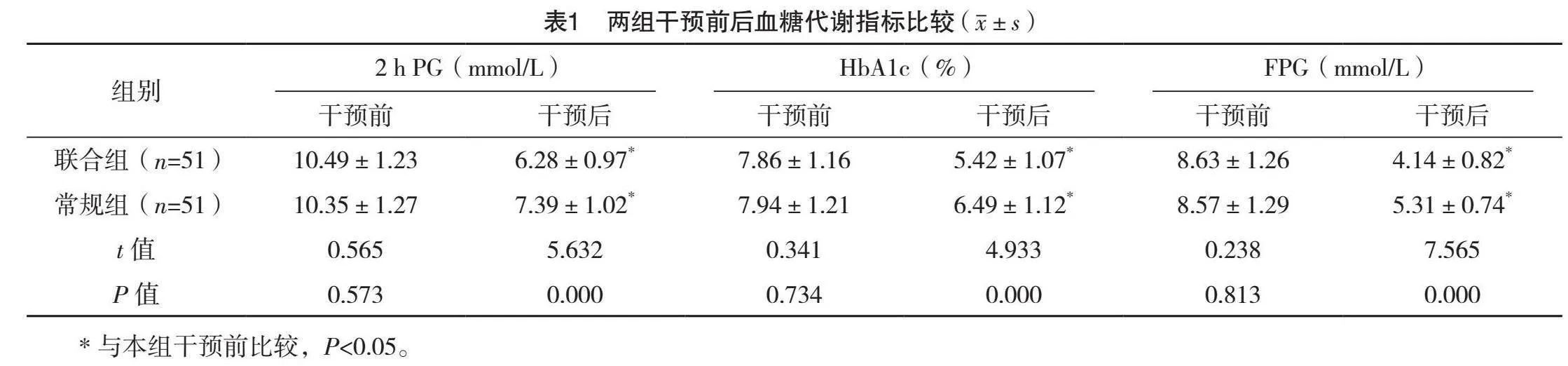
2.3 两组干预前后血脂代谢指标比较
干预前,两组血脂代谢指标比较,差异均无统计学意义(Pgt;0.05);干预后,两组TG、TC、LDL-C均低于干预前,且联合组均低于常规组,差异均有统计学意义(Plt;0.05),而两组HDL-C水平比较,差异无统计学意义(Pgt;0.05)。见表2。
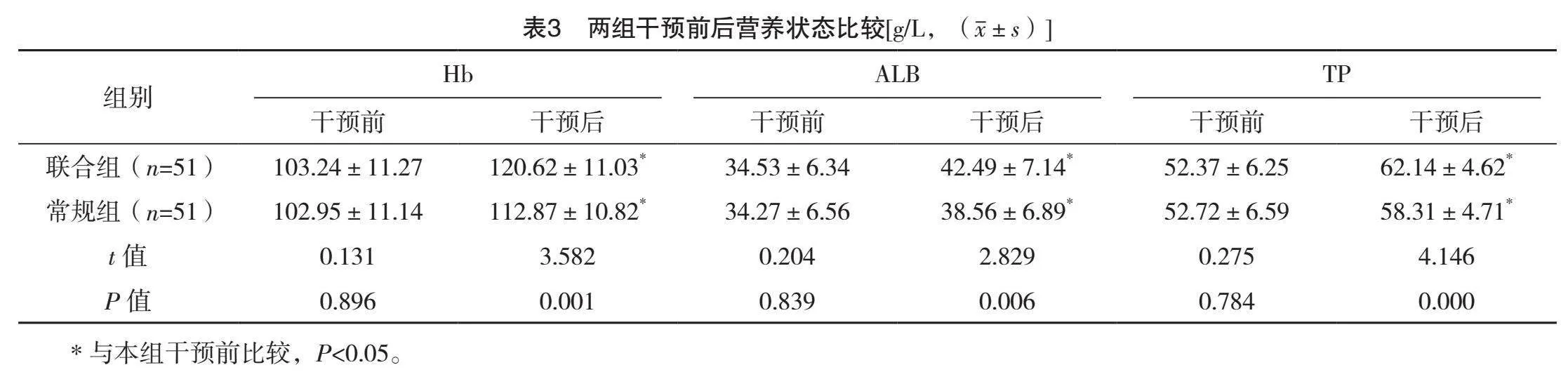
2.4 两组干预前后营养状态比较
干预前,两组营养状态指标比较,差异均无统计学意义(Pgt;0.05);干预后,两组Hb、ALB、STP均高于干预前,且联合组均高于常规组,差异均有统计学意义(Plt;0.05)。见表3。
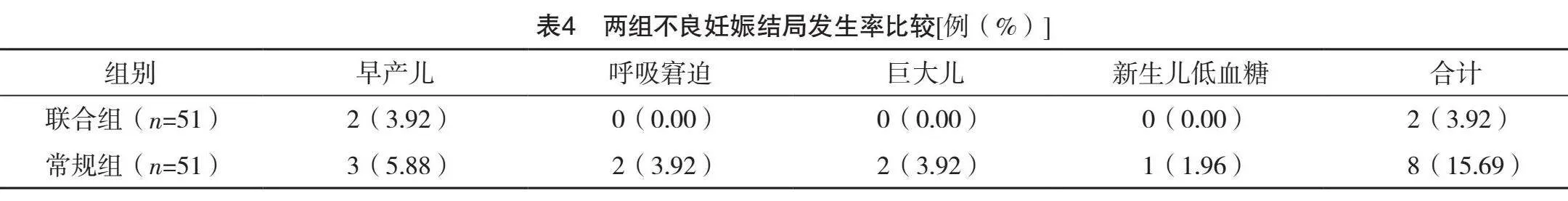
2.5 两组不良妊娠结局发生率比较
联合组不良妊娠结局发生率为3.92%,低于常规组的15.69%,差异有统计学意义(字2=3.991,P=0.046),见表4。
3 讨论
GDM的全球患病率持续升高,特别是在发展中国家更为明显,这与生活方式的改变、肥胖率的增加及产前检查的普及密切相关[11]。GDM的存在显著提升了各种妊娠并发症的风险,如早产、妊娠高血压和新生儿需住院治疗等,尤其高危孕妇对GDM的敏感性更高。尽管可以通过药物如胰岛素有效控制血糖,但这些治疗方式可能带来的副作用和对孕产妇及胎儿的潜在影响仍然是治疗的难题[12-13]。此外,单纯的药物治疗无法根本解决营养失衡问题,因此,对于这些GDM孕妇,实施营养干预显得尤为重要。
营养干预通过优化孕妇的饮食结构和营养摄入,旨在未使用药物的情况下控制GDM的发展,有效减少药物依赖及其可能的副作用。这种方法不仅有助于血糖控制,而且关注整体营养状态,能够改善孕妇的总体健康状况和孕期体验[14]。结合规范化治疗,包括系统的血糖监测和个性化的饮食指导,为孕妇提供了一个全面的治疗与管理框架[15]。在本研究中,通过结合规范化治疗与早期营养干预,观察GDM孕妇的血糖代谢指标变化,结果显示联合组在血糖代谢水平上相较于单一规范化治疗的常规组有更显著的改善。其表明,本研究的联合干预通过调整饮食结构、提高孕妇的膳食纤维摄入及优化饮食频次,强化了血糖的日常管理,减少了高血糖峰值的出现频率,有助于改善孕妇胰岛β细胞的功能,降低胰岛素抵抗,该成效与近年来关于娠期糖尿病治疗的研究相契合[16]。
本研究通过规范化治疗结合营养干预对GDM孕妇进行干预,观察到两组干预后的血脂代谢水平均有显著改善,特别是联合组的TG、TC、LDL-C水平变化相较常规组明显下降,其显示出早期营养干预的增强效果。这一结果与陈婷婷等[17]的研究相吻合,该研究发现,通过早期调整饮食结构和增加膳食纤维的摄入对改善血脂水平具有显著性。而本研究通过限制高热量食物,优化膳食纤维摄入,不仅帮助孕妇调整血脂代谢,还能通过改善肠道健康及减少炎症反应进一步促进血脂水平的改善。此外,多餐少量的饮食习惯有助于维持稳定的血糖水平,间接影响脂质代谢。这种综合干预方法不仅提高了孕期血糖和血脂的管理效果,也对预防孕后糖尿病及心血管疾病有积极影响。
本研究中,通过结合规范化治疗和营养干预探讨对GDM孕妇营养状态的影响,观察到联合组Hb、ALB、TP水平上均优于仅接受规范化治疗的常规组。这一结果表明,营养干预可能有效改善孕妇的整体营养状况,从而提高孕期健康。根据唐红浩等[18]的报道,在针对GDM孕妇的管理中,通过规范化综合干预可以显著改善其营养状况并降低孕期并发症的风险。而本研究通过增加膳食纤维的摄入、调整饮食结构,确保营养均衡,为孕妇提供了更多的必需微量元素和维生素,特别是通过推荐低糖、高纤维的食品如荞麦和燕麦,不仅优化了饮食习惯,还能通过减少炎症反应和改善肠道健康间接影响营养吸收和利用。此外,本研究观察了规范化治疗与营养联合干预对GDM孕妇的不良妊娠结局的影响。结果显示,接受联合干预的孕妇在不良妊娠结局发生率上均显著低于仅接受规范化治疗的常规组。其结果表明,在GDM管理中通过优化饮食结构,强调高纤维饮食和适量微量元素的摄入,可以有效帮助孕妇改善胎儿的生长环境和减少代谢相关的不良影响[19],此外,定期的血糖监测和饮食调整进一步确保了治疗方案的及时性和有效性[20-21],使得联合组的妊娠结局更为有利。
综上所述,通过实施规范化管理及早期营养策略,本研究显著优化了GDM孕妇的糖脂调控,有效降低了发生不良妊娠结局的风险。然而,研究仍存在局限,如样本量较小,缺乏长期随访数据,未能全面评估干预对孕晚期及产后健康的影响,今后需开展更广泛的临床试验以验证这些初步发现的普遍性及持续效应。
参考文献
[1]江志发,叶湘云,曹丹丹,等.代谢组学在妊娠期糖尿病中的研究进展[J].中国计划生育和妇产科,2023,15(6):21-25.
[2]范岩峰,钟红秀,蔡李倩,等.年龄匹配设计的初产孕妇妊娠期糖尿病发病危险因素的病例对照研究[J].中南大学学报(医学版),2021,46(12):1346-1353.
[3]田丹,王欣,魏文文.表观遗传学在妊娠期糖尿病中的研究进展[J].医学研究生学报,2021,34(6):640-645.
[4]韩炜,唐成和.母亲妊娠期糖尿病对胎儿结局影响的研究进展[J].中华实用儿科临床杂志,2022,37(14):1117-1120.
[5]黄诗韵,于博,何欣,等.妊娠期糖尿病孕妇分娩期合并酮症的母儿结局分析[J].中国计划生育和妇产科,2021,13(11):73-77.
[6]杨小容,蒋维连,覃芳,等.孕前超重的妊娠期糖尿病患者再次妊娠体质量管理的阻碍因素研究[J].中国护理管理,2023,23(3):351-355.
[7]汪海英,田晓红.家属协作式干预用于妊娠期糖尿病患者中对母婴结局的影响[J].贵州医药,2021,45(4):661-662.
[8]于宏波,王娟,张晓燕,等.孕早期不同干预方法预防妊娠期糖尿病发生的效果分析[J].东南大学学报(医学版),2021,40(6):809-812.
[9]夏文秀,武韬,袁方,等.个体化医学营养干预对孕早期妊娠期糖尿病患者的干预分析[J].中国食物与营养,2023,29(12):85-88.
[10]谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013.
[11]杨飞飞,韩天碧,杜文琼,等.肥胖相关基因多态性与妊娠期糖尿病发病风险的关系[J].中华流行病学杂志,2020,41(7):1097-1102.
[12]赵琳,徐亚辉,武海英.肥胖、维生素D缺乏与妊娠期糖尿病关系及对妊娠结局影响[J].中国计划生育学杂志,2021,29(9):1886-1889.
[13]刘素贞,李益民,宁丽,等.妊娠期糖尿病患者智谋水平及其影响因素分析[J].护理与康复,2022,21(12):1-4.
[14]刘凯琳,郭倩倩,姜宏卫,等.妊娠期糖尿病饮食模式的现状及进展[J].实用临床医药杂志,2022,26(23):129-133.
[15]刘静,李春荣.持续葡萄糖监测对于促进妊娠期糖尿病个体化营养治疗的价值[J].中华健康管理学杂志,2023,17(8):631-635.
[16]杨春丽,杨敬敬,洪腾.胰岛素结合格列本脲治疗妊娠期糖尿病对患者妊娠结局及Nesfatin-1、Irisin水平影响[J].中国计划生育学杂志,2022,30(1):46-49.
[17]陈婷婷,唐红浩,尤祥妹,等.孕早期医学营养治疗在妊娠期糖尿病高危孕妇糖脂代谢及孕期体质量管理中的应用效果[J].中国妇幼保健,2023,38(3):419-423.
[18]唐红浩,李跃进,卞月梅,等.规范化治疗联合营养干预在妊娠期糖尿病患者中的治疗效果及对营养状态的影响[J].武汉大学学报(医学版),2023,44(2):202-205.
[19]陈燕敏,张红,洪彩香.规律运动联合膳食干预对妊娠期糖尿病患者血脂血糖、免疫功能及母婴结局的影响[J].国际护理学杂志,2022,41(1):162-165.
[20]刘燕.饮食干预联合运动指导对妊娠期糖尿病患者血糖水平的影响[J].川北医学院学报,2022,37(1):133-136.
[21]刘文峰,池晓玲,黄敏红.膳食营养干预结合不同孕周胰岛素应用对妊娠期糖尿病患者血糖水平、妊娠结局的影响[J].糖尿病新世界,2024,27(4):60-62.
(收稿日期:2024-05-14) (本文编辑:马娇)

