不同关节置换术治疗股骨颈骨折的对照研究

【摘要】目的 分析股骨颈骨折患者应用不同关节置换术对术后恢复、髋关节功能及凝血功能等指标的影响。方法 回顾性分析延边朝医医院2021年3月至2023年8月收治的65例股骨颈骨折患者的临床资料,按照手术方式分为A组(32例,人工股骨头置换术)和B组(33例,人工全髋关节置换术),两组均于术后随访6个月。比较两组患者围手术期指标,术前及术后1、6个月疼痛评分、髋关节功能评分,术前及术后12 h凝血 - 纤溶系统指标变化,以及随访期间并发症发生情况。结果 A组患者手术、住院及术后卧床时间均较B组缩短,术中出血量较B组减少;相较于术前的疼痛和功能评分,术后1、6个月,两组视觉模拟量表(VAS)疼痛评分均逐渐降低,Harris评分均逐渐升高,其中术后1个月A组患者Harris评分高于B组;相比于术前,术后12 h两组血浆D-二聚体(D-D)、纤维蛋白原(FIB)水平均降低,凝血酶原时间(PT)均延长,且B组变化幅度均大于A组(均Plt;0.05);两组假体松动、下肢深静脉血栓、感染等总发生率比较,差异无统计学意义(Pgt;0.05)。结论 相较于人工全髋关节置换术治疗股骨颈骨折,人工股骨头置换术可更有效促进患者术后早期恢复,改善关节功能,且对凝血 - 纤溶系统的影响较小,但两者总体疗效与安全性相当,临床应针对患者具体情况选择合适的手术方式。
【关键词】股骨颈骨折 ; 人工全髋关节置换术 ; 人工股骨头置换术 ; 关节功能 ; 凝血 - 纤溶系统
【中图分类号】683.42 【文献标识码】A 【文章编号】2096-3718.2024.16.0055.03
DOI:10.3969/j.issn.2096-3718.2024.16.018
股骨颈骨折是临床较为常见的关节外科疾病,其主要以下肢缩短、外展、外旋畸形等症状为临床表现,若及时治疗,易导致多种并发症,如骨折延迟愈合、股骨头坏死等。人工股骨头置换术是指将人体病变股骨头置换为人工股骨头,而保留髋臼部分,可恢复股骨颈骨折患者正常骨态[1];人工全髋关节置换术是指用人工髋关节代替患者的髋关节,从而使患者恢复髋关节的正常功能的手术,但手术操作相对复杂[2]。目前关于两者在股骨颈骨折中的临床效果仍存争议,基于此,开展本研究,分析股骨颈骨折患者应用不同关节置换术的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析延边朝医医院2021年3月至2023年8月收治的65例股骨颈骨折患者的临床资料,按照手术方式分为A组(32例)和B组(33例)。A组患者中男性15例,女性17例;年龄60~75岁,平均(70.23±1.46)岁;BMI 18~24 kg/m2,平均(21.11±0.69)kg/m2;骨折类型[3]:基底型、经颈型、头下型分别为12、13、7例;Garden分型[4]:Ⅱ、Ⅲ、Ⅳ型分别为1、12、19例;骨折部位:左侧17例,右侧15例;伤后至手术时间1~6 d,平均(3.14±0.78) d。B组患者中男性14例,女性19例;年龄61~75岁,平均(70.45±1.25)岁;BMI 18~23 kg/m2,平均(21.06±0.71) kg/m2;骨折类型:基底型、经颈型、头下型分别为13、14、6例;Garden分型:Ⅱ、Ⅲ、Ⅳ型分别为2、11、20例;骨折部位:左侧16例,右侧17例;伤后至手术时间1~7 d,平均(3.10±0.75) d。上述资料比较,差异无统计学意义(Pgt;0.05),可比。纳入标准:⑴符合《成人股骨颈骨折诊治指南》 [5]中的诊断标准;⑵初次、单侧骨折;⑶髋关节正常发育。排除标准:⑴合并其他部位骨折;⑵无髋臼骨折或缺损;⑶凝血功能异常。本研究已经延边朝医医院医学伦理委员会批准。
1.2 手术方法 患者均进行术前准备:常规止痛,不行牵引治疗;指导患者接受影像学检查、临床相关辅助检查、定位,以明确诊断,排除手术绝对禁忌证,针对性处理既往基础疾病史,待患者病情平稳后予以择期手术。于术前30 min预防性静脉滴注抗生素;于术前15 min,予以氨甲环酸注射液(江苏朗欧药业有限公司,国药准字H32022142,规格:2 mL∶0.2 g)1 g加入生理盐水(100 mL)中,静脉滴注,于15 min内输完。
A组患者接受人工股骨头置换术:患者取侧卧位,采用静息复合全身麻醉或蛛网膜下腔阻滞麻醉,从髋关节后外侧入路,作1个10 cm切口,逐层分离皮肤和皮下组织,切断患者的外旋短肌群,切开关节囊,充分暴露患者的骨折端并将其切断取出,清除周围的软组织和碎骨,测量患者股骨头的大小,随后采用扩髓器扩大髓腔,选择直径、大小适宜的假体放入髋臼窝内,对假体进行复位,并调试其稳定性,最后清理创面、缝合切口,并留置负压引流管。B组患者接受人工全髋关节置换术:患者取侧卧位,患髋及患侧下肢常规消毒铺巾,采用静息复合全身麻醉或蛛网膜下腔阻滞麻醉,在其骨折端后外侧作1个弧形切口,切开皮肤、皮下组织,顺纤维走向切开臀大肌,显露大粗隆、臀中肌及外旋肌群。牵开臀中肌,于附着处切断外旋肌群及部分臀小肌,切开后关节囊,显露股骨颈骨折部位。取出股骨头,测头径。于小粗隆上约1.5 cm处保留股矩截除股骨颈残端。切除股骨头圆韧带及髋臼窝内纤维结缔组织及盂唇,按髋臼解剖位(外展45°、前倾10°),依次用髋臼锉打磨髋臼软骨至软骨下骨广泛渗血。根据测量的股骨头直径,选取合适的试模放入髋臼测试,测试位置和大小合适后钻固定孔,冲洗髋臼。依解剖位打入大小合适的聚乙烯杯(根据股骨头直径测量结果),测试稳定后,股骨侧截骨端开口器开髓。依次扩髓,之后用髓腔锉以前倾10°扩髓,平台锉打磨骨矩残端,放头颈试模,复位关节假体,被动活动关节稳定,活动度好。冲洗股骨髓腔,前倾10°打入股骨假体柄,测试稳定。再次放入头颈试模测定关节张力及下肢长短,将合适大小的小头置入。复位关节,见被动曲伸、旋转关节稳定,活动度好,无关节周围阻挡、撞击。冲洗创面,查无活动性出血,放引流管。缝合切断的外旋肌群于臀中肌大粗隆止点处,缝合臀大肌,逐层缝合关闭切口,并留置负压引流管。
术后均予以两组预防感染、镇痛、补液等,术后6 h静脉滴注氨甲环酸注射液1 g;术后8~12 h,抗凝使用利伐沙班片(南京恒生制药有限公司,国药准字H20223347,规格:20 mg/片)口服治疗,10 mg/次,1次/d,连续治疗5周,术后24 h拔除引流管,并在康复师指导下开展关节功能康复训练,术后2~3个月拄拐,并随访6个月。
1.3 观察指标 ⑴统计两组手术时间、术中出血量、住院时间、术后卧床时间、骨折愈合时长。⑵疼痛评分、髋关节功能评分。分别于术前及术后1、6个月使用视觉模拟量表(VAS) [6]疼痛评分评估疼痛,总分10分,分值越高则疼痛越严重;使用Harris评分[7]评估髋关节功能,总分100分,分值越高则髋关节功能越好。⑶凝血 - 纤溶系统。分别于术前及术后12 h,取患者静脉血5 mL,抗凝后离心(3 000 r/min,10 min)分离上层血浆,使用全自动凝血分析仪(湖南优迪生物技术有限公司,型号:UD-C2000)检测血浆D-二聚体(D-D)、纤维蛋白原(FIB)、凝血酶原时间(PT)。⑷并发症。统计患者假体松动、下肢深静脉血栓、感染等的发生情况。并发症总发生率为各项并发症发生率之和。
1.4 统计学方法 采用SPSS 26.0统计学软件分析数据,计数资料以[例(%)]表示,用χ2检验;计量资料用( x ±s)表示,组间比较采用独立样本t检验,手术前后比较采用配对t检验。 Plt;0.05为差异有统计学意义。
2 结果
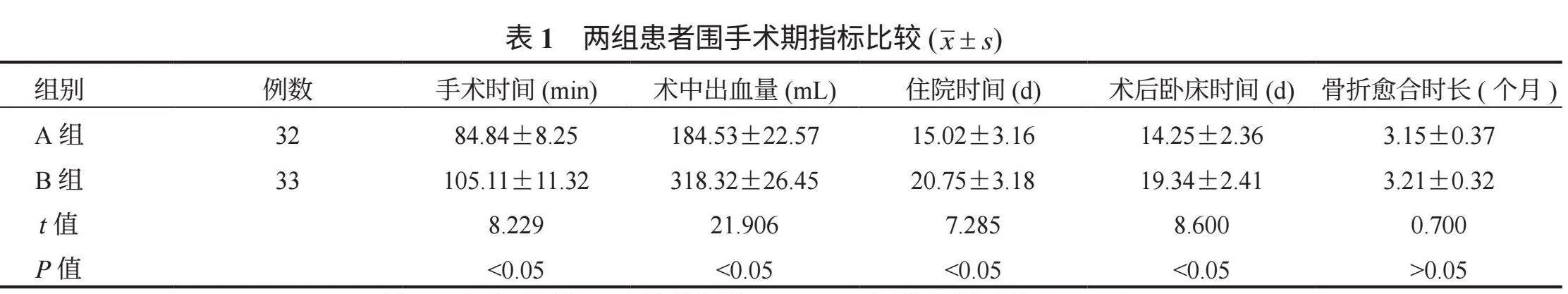
2.1 两组患者围手术期指标比较 相比于B组,A组患者手术、住院及术后卧床时间均缩短,术中出血量减少,差异均有统计学意义(均Plt;0.05),见表1。
2.2 两组患者VAS疼痛评分、Harris评分比较 相较于术前的疼痛和髋关节功能评分,术后1、6个月,两组VAS疼痛评分均逐渐降低,Harris评分均逐渐升高,术后1个月A组Harris评分高于B组,差异均有统计学意义(均Plt;0.05),见表2。
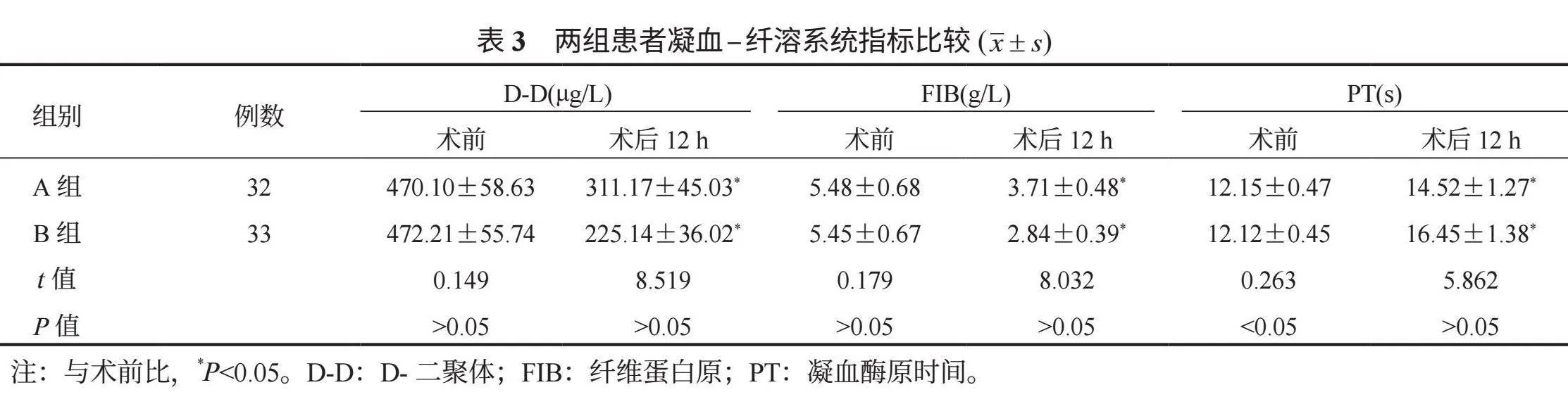
2.3 两组患者凝血 - 纤溶系统指标比较 相较于术前的凝血 - 纤溶系统指标,术后12 h两组血浆D-D、FIB含量均降低,PT均延长,B组上述指标的变化幅度均较大,差异均有统计学意义(均Plt;0.05),见表3。
2.4 两组患者并发症比较 A组患者中发生假体松动、下肢深静脉血栓、感染分别2、1、1例,B组分别为1、2、2例,A组患者并发症总发生率为12.5%(4/32),其较B组患者并发症总发生率15.15%(5/33)降低,但差异无统计学意义(χ2=0.002,Pgt;0.05)。
3 讨论
人工全髋关节置换术主要是通过重建股骨颈骨折患者的整个髋关节功能系统,改善患者髋关节功能,促进病情康复,但其对机体造成的损伤相对较大;而人工股骨头置换术在操作过程中仅置换股骨头,手术难度降低,手术创伤较小,出血量少,利于术后恢复[8]。通过对比观察两组围手术期指标变化情况发现,与B组比,A组手术、住院及术后卧床时间均缩短,术中出血量减少,术后1个月Harris评分更高,这表明在术后早期,相较于人工全髋关节置换术,人工股骨头置换术对于早期髋关节功能的恢复更有利。
此外,通过对两组安全性进行分析发现,两组并发症总发生率比较,差异无统计学意义,这表明两种术式治疗股骨颈骨折的安全性相当。人工股骨头置换术易在骨性髋臼负重区产生集中应力,引发髋部疼痛,甚至出现假体松动;而人工全髋关节置换术患者髋臼假体与股骨假体完全匹配,可以为患者提供一个更加稳定的关节,长期并发症少,但其在应用中对患者机体造成的创伤较大,患者术后需要长期卧床,进而导致血流缓慢,血流阻滞,易出现下肢深静脉血栓、感染等并发症。
股骨颈骨折发生后患肢活动受限、血液循环受阻等,进而易引发凝血障碍[9]。本研究结果中,相比于A组,B组患者血浆D-D、FIB水平均更低,PT更长,这表明人工股骨头置换术治疗股骨颈骨折对患者凝血 - 纤溶系统的影响较小。人工全髋关节置换术会对患者造成比较大的创伤,加之接受该项治疗的患者年龄都比较大,因此机体功能退化,恢复功能较差,术后易导致机体凝血 - 纤溶系统紊乱,而人工股骨头置换术在操作过程中仅置换股骨头,对患者机体造成的损伤相对较轻,能够减轻手术创伤对机体凝血机制的影响,进而改善患者术后凝血状态[10]。
综上,两种手术方式对于股骨颈骨折患者均具有良好的治疗效果,术后短期内,相较于人工全髋关节置换术人工股骨头置换术有助于促进患者恢复,改善关节功能,且对凝血 - 纤溶系统的影响较小,同时两者在安全性方面影响相当。因此,在充分评估术前准备后,应针对患者具体情况选择合适的手术方式进行治疗。
参考文献
郑勇, 史法见, 赵晓龙, 等. 全髋关节置换术与双极人工股骨头置换术治疗老年股骨颈骨折的疗效比较[J]. 组织工程与重建外科杂志, 2020, 16(4): 311-314.
黄邓华, 吕辉, 郭江, 等. 人工股骨头置换术和人工全髋关节置换术治疗高龄股骨颈骨折的临床疗效分析[J]. 重庆医科大学学报, 2021, 46(4): 481-487.
丁文星, 蔚芃, 蒋科. 两种手术方式对PauwelsⅢ型股骨颈骨折近期疗效对比[J]. 四川医学, 2018, 39(5): 534-538.
杜长岭, 石辉, 王建明, 等. 股骨颈骨折空间移位的三维重建研究及改良Garden分型的提出[J]. 滨州医学院学报, 2018, 41(3): 161-164.
中华医学会骨科学分会创伤骨科学组, 中国医师协会骨科医师分会创伤专家工作委员会.成人股骨颈骨折诊治指南[J]. 中华创伤骨科杂志, 2018, 20(11): 921-928.
赵发云, 唐维才, 苏万富. 前外侧与后外侧入路小切口髋关节置换术对创伤性股骨颈骨折患者疼痛、髋关节恢复的影响分析[J]. 实用医院临床杂志, 2020, 17(5): 83-86.
胡捷斯, 杨继梅, 鲁晓波, 等. 股骨头缺血性坏死患者髋关节X线检查相关参数与Harris评分的关系[J]. 山东医药, 2018, 58(20): 75-77.
涂凡, 雷鸿, 寇伟, 等. 人工股骨头置换术与全髋关节置换术对股骨颈骨折患者术中情况及术后疗效观察[J]. 贵州医药, 2022, 46(11): 1734-1735.
张然, 许长鹏, 李文俊. 全髋关节置换术与人工双极股骨头置换术治疗70岁以上患者股骨颈骨折的效果比较[J]. 国际老年医学杂志, 2022, 43(5): 595-598.
庾明, 王进, 吴治林. 人工股骨头置换术与全髋关节置换术对股骨颈骨折患者术中情况及术后疗效对比研究[J]. 河北医学, 2021, 27(3): 443-447.

