超声引导下经皮经肝胆囊穿刺引流对后续腹腔镜胆囊切除术的影响


【摘要】目的 探讨超声引导经皮经肝胆囊穿刺引流联合腹腔镜胆囊切除术对急性胆囊炎患者血清高迁移率族蛋白-1(HMGB-1)、
白细胞介素-6(IL-6)水平的影响。方法 回顾性分析2018年12月至2023年11月于北京市昌平区中医医院收治的97例急性胆囊炎患者的临床资料,根据术前是否行经皮经肝胆囊穿刺引流分为切除组(44例,行腹腔镜胆囊切除术治疗)和联合组(53例,超声引导经皮经肝胆囊穿刺引流联合腹腔镜胆囊切除术治疗),术后均观察至出院。比较两组患者围术期指标,术前、术后24 h血清HMGB-1、IL-6水平,术后并发症发生情况。结果 与切除组比,联合组患者手术时间、术后胃肠道功能恢复时间、术后拔管时间、总住院时间均缩短,术中出血量、术后腹腔引流量均减少,术后24 h视觉模拟量表(VAS)疼痛评分降低;与术前比,术后24 h两组患者血清HMGB-1、IL-6水平均升高,但联合组均低于切除组;术后联合组患者并发症总发生率低于切除组(均Plt;0.05)。结论 超声引导下经皮经肝胆囊引流联合腹腔镜胆囊切除术可有效改善急性胆囊炎患者围术期各项指标,减轻炎症反应,且手术安全性较高。
【关键词】急性胆囊炎 ; 超声引导 ; 经皮经肝胆囊穿刺引流 ; 腹腔镜胆囊切除术 ; 炎症因子
【中图分类号】R657.4 【文献标识码】A 【文章编号】2096-3718.2024.15.0056.03
DOI:10.3969/j.issn.2096-3718.2024.15.018
急性胆囊炎是临床上常见的急性消化道疾病,常由胆囊管梗阻引起,会出现上腹部疼痛的症状,严重时还会危及生命,因此一般需要进行手术治疗。腹腔镜胆囊切除术是目前临床常见的治疗胆囊结石、胆囊炎等的手术方式,是通过小切口,在高清晰度摄像头和内窥镜的帮助下完成的,其不仅减轻了患者的痛苦,还缩短患者康复时间,但高龄、危重症患者入院后即刻行腹腔镜胆囊切除术风险高,因应激状态易诱发潜在疾病,加重病情,增大治疗难度[1]。经皮经肝胆囊穿刺引流是目前最常见的一种替代治疗方式,能有效降低患者死亡率,因此对此类患者,应及时行经皮经肝胆囊穿刺引流,待病情改善后再行腹腔镜胆囊切除术[2]。基于此,本研究旨在分析超声引导下经皮经肝胆囊引流联合腹腔镜胆囊切除术对急性胆囊炎患者血清高迁移率族蛋白-1(HMGB-1)、白细胞介素-6(IL-6)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年12月至2023年11月于北京市昌平区中医医院收治的97例急性胆囊炎患者的临床资料,根据术前是否行经皮经肝胆囊穿刺引流分组。切除组(44例)患者中男性21例,女性23例;年龄61~80岁,平均(69.07±6.17)岁;BMI 18.62~27.76 kg/m2,平均(23.59±2.02) kg/m2;合并其他疾病:高血压14例,糖尿病11例,冠心病
6例,其他6例。联合组(53例)患者中男性28例,女性25例;年龄59~79岁,平均(68.92±6.12)岁;BMI 18.57~27.82 kg/m2,平均(23.56±1.24) kg/m2;合并其他疾病:高血压15例,糖尿病12例,冠心病8例,其他7例。两组患者一般资料比较,差异无统计学意义(Pgt;0.05),组间具有可比性。纳入标准:⑴符合《中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2014年,上海)》 [3]中的相关诊断标准;⑵符合腹腔镜胆囊切除术指征;⑶无腹部手术史。排除标准:⑴有严重的心血管病、肾功能不全;⑵存在中枢神经系统疾病;⑶凝血功能不全或有血液系统疾病。本研究经北京市昌平区中医医院医学伦理委员会批准开展。
1.2 手术方法 切除组患者行腹腔镜胆囊切除术,患者采取仰卧位,由经验丰富的外科医师采用三端口或四端口技术,行全身麻醉气管插管。于患者脐上缘建立10 mm大小的人工气腹,压力维持13 mmHg(1 mmHg=
0.133 kPa),并放置一根10 mm的穿刺器及腹腔镜,腹腔镜设置为30°以便观察胆囊及周边,作为观察孔。同时,于患者剑突下10 mm处切口并将10 mm的穿刺器置入,作为操作孔,另外一根5 mm的穿刺器置于经腋前线右肋下和右锁骨中线肋缘下的5 mm切口处,解剖胆囊周围的粘连。使用腹腔镜手术器械(成都市新兴内窥镜科技有限公司,型号:XX·FS-2)进行手术,于腹腔镜下行胆囊三角区切开并按常规方法进行胆囊切除,必要时可置入腹腔引流管。联合组患者行超声引导下经皮经肝胆囊引流联合后续腹腔镜胆囊切除术:患者采取仰卧位,采用超声扫描仪对患者腹部进行扫描,扫描层厚5 mm,间隔5 mm,确定患者腹腔脏器、胆囊及肝脏的位置,进行穿刺,确定穿刺路线,穿刺路径,穿刺深度。确定穿刺路线是通过肝脏,然后在胆囊和肝之间紧密处穿刺。常规消毒铺巾后,用1%盐酸利多卡因注射液在标记的穿刺点及周边进行局部麻醉,选用介入穿刺针(上海赞灼医疗器械有限公司,型号:18 G×200 mm)进行穿刺,当穿刺深度达到规定的深度后,抽出,若有黏稠状的胆汁流出,说明针尖已到达胆囊内部,置入超硬泥鳅导丝(深圳市愈康医疗有限公司,型号:0.035×800 mm),CT扫描显示导丝位于胆囊内,沿着导丝引入8F猪尾引流管,CT下显示引流管侧孔均在胆囊内,并缝合固定,根据患者自身情况放置引流管进行引流,待患者体温正常、腹部体征消失可带管出院。于经皮经肝胆囊穿刺引流后经过4周,待患者炎症彻底消失之后由相同的医师进行同切除组一致的腹腔镜胆囊切除术。所有患者均观察至出院。
1.3 观察指标 ⑴围术期指标。记录两组患者手术时间、术中出血量、术后胃肠道功能恢复时间、术后腹腔引流量、中转开腹率、拔管时间、总住院时间、疼痛程度。采用视觉模拟量表(VAS)疼痛评分对术后24 h疼痛进行评定,0分表示无痛、1~3分表示轻微疼痛、4~6分表示中等疼痛、7~10表示剧烈疼痛[4]。⑵血清HMGB-1、IL-6水平。收集两组患者术前、术后24 h的空腹静脉血4 mL,通过离心机进行血清分离,转速3 500 r/min、时间10 min,取上层血清,应用酶联免疫吸附试验测定血清HMGB-1、IL-6含量。⑶并发症。记录两组患者术后切口感染、胆漏、出血、呼吸道感染等并发症发生情况。并发症总发生率等于各项并发症发生率之和。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据分析。计量资料经S-W检验证实符合正态分布且方差齐,以( x ±s)表示,组间比较采用独立样本t检验,手术前后比较采用配对t检验;计数资料以[例(%)]表示,行χ2检验。 Plt;0.05为差异有统计学意义。
2 结果
2.1 两组患者围术期相关指标比较 与切除组比,联合组患者手术时间、术后胃肠道功能恢复时间、术后拔管时间、总住院时间均缩短,术中出血量、术后腹腔引流量均减少,术后24 h VAS疼痛评分降低,差异均有统计学意义(均Plt;0.05),见表1。
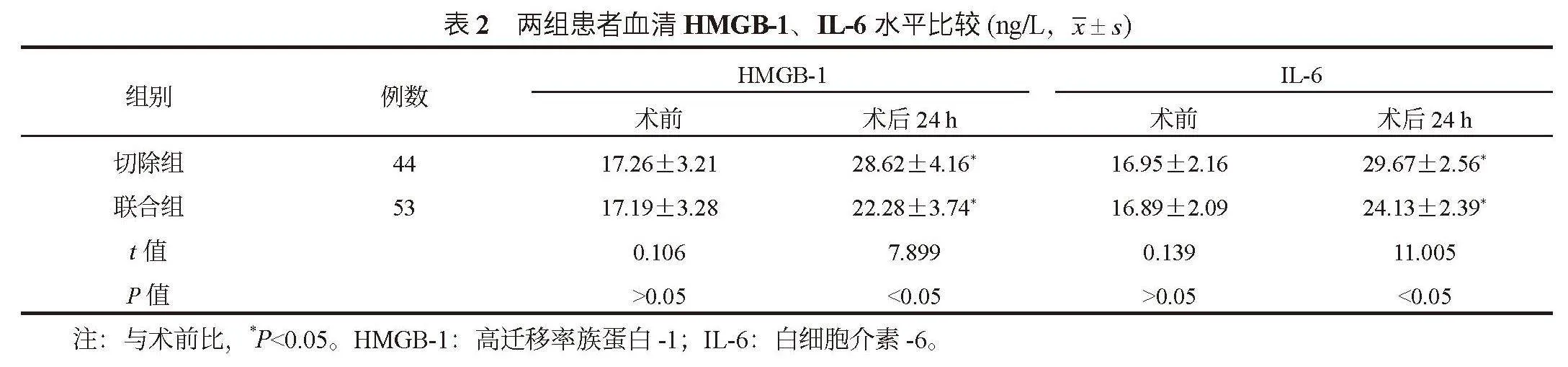
2.2 两组患者血清HMGB-1、IL-6水平比较 与术前比,术后24 h两组患者血清HMGB-1、IL-6水平均升高,联合组均低于切除组,差异均有统计学意义(均Plt;0.05),见表2。
2.3 两组患者并发症发生情况比较 联合组患者并发症总发生率低于切除组,差异有统计学意义(Plt;0.05),见表3。
3 讨论
急性胆囊炎主要表现为上腹部疼痛,严重时患者会表现为高热,最终临床常选择手术治疗。近年来,腹腔镜胆囊切除术已成为临床治疗急性胆囊炎的重要手术方式,但在行手术治疗时需解剖Calot三角区,而急性胆囊炎患者胆囊附近组织由于胆囊内急性水肿,易发生紧密粘连,故造成Calot三角区不易解剖,可能会损伤肠道,甚至引发穿孔,预后效果有待提高。
超声引导下经皮经肝胆囊穿刺置管引流,其能更好地显影腹腔脏器、胆总管、肝内胆管,并最大限度减小穿刺风险[5]。经皮经肝胆囊穿刺置管引流能确保感染、化脓的胆汁完全排出,从而迅速改善胆囊内的环境,为后续的治疗创造有利条件,缩短手术时间;经皮经肝胆囊穿刺置管引流还能有效缓解胆囊水肿、炎症渗出等情况,通过引流胆汁,减轻胆囊内的压力,进而缓解胆囊水肿和炎症渗出的情况[6]。同时,随着胆汁排出,粘连的组织也会逐渐分离,降低后续手术的术中出血量;经皮经肝胆囊穿刺置管引流后行腹腔镜胆囊切除术,可减轻组织水肿和胆囊内压力,再行腹腔镜胆囊切除术时可扩大手术视野,减轻术中手术创伤,从而可减轻术后疼痛。此外,患者的胆囊炎症得到有效控制,胆囊壁的水肿和增厚情况也得到改善,使得之后行腹腔镜胆囊切除术能够更为顺利进行,降低了手术的风险和并发症的发生率[7]。本研究结果显示,与切除组比,联合组患者围术期相关指标均更优,术后24 h VAS疼痛评分、并发症总发生率均降低,这提示超声引导下经皮经肝胆囊穿刺置管引流后行腹腔镜胆囊切除术可以有效提高临床疗效,改善围术期相关指标,同时安全性较高。
急性胆囊炎患者因胆囊壁充血水肿、炎症渗出及与周边组织粘连等因素,致使手术难度显著提高,同时由于穿刺操作本身也可能引起一定程度的炎症反应,初期可能会观察到轻微的炎症因子升高,诸如HMGB-1、IL-6等水平呈现上升趋势[8]。在急性胆囊炎的早期阶段,通过超声引导下经皮经肝胆囊穿刺置管引流可以迅速缓解胆囊内的高压状态,减少胆汁淤积和局部组织损伤,从而可减轻患者术后应激损伤,减少炎症因子的过度释放,减轻了炎症反应[9-10]。本研究结果显示,观察组患者术后24 h血清HMGB-1、IL-6水平均低于对照组,这说明超声引导下经皮经肝胆囊穿刺置管引流后行腹腔镜胆囊切除术,可减轻患者炎症应激反应。
综上,超声引导下经皮经肝胆囊引流联合腹腔镜胆囊切除术可有效改善急性胆囊炎患者围术期各项指标,可减轻炎症反应,缩短患者恢复时间,且手术安全性较高。但在行手术治疗时还需严格掌握超声引导下经皮经肝胆囊引流的指征和腹腔镜胆囊切除术的手术时机。
参考文献
吴钢, 蔡端. 急性胆囊炎的胆囊引流方法及引流后择期LC的手术时机[J]. 肝胆胰外科杂志, 2023, 35(2): 65-70.
徐伟. 腹腔镜胆囊切除术治疗急性胆囊炎伴胆囊结石的临床疗效观察[J]. 贵州医药, 2023, 47(12): 1894-1895.
中华消化杂志编辑委员会 . 中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2014年,上海)[J]. 临床肝胆病杂志, 2015, 31(1): 7-11.
牛洁, 于涵, 王君君. 行为转变理论的综合护理干预对急性胃穿孔术后患者VAS评分及康复进程的影响[J]. 疾病监测与控制, 2017, 11(12): 1021-1023.
程国凌, 徐化楠, 刘义宾. 急性胆囊炎患者经皮经肝穿刺胆囊引流术后序贯腹腔镜胆囊切除术的最佳手术时机[J]. 河南医学研究, 2024, 33(1): 57-60.
代兴祥, 刘忍飞. CT引导下经皮经肝胆囊穿刺置管引流结合腹腔镜胆囊切除术治疗急性结石梗阻性胆囊炎的临床疗效[J]. 贵州医药, 2023, 47(3): 436-437.
张宏哲, 王康平. 经皮经肝胆囊穿刺引流术联合延期腹腔镜胆囊切除术治疗急性胆囊炎患者的近期临床效果观察[J]. 山西医药杂志, 2020, 49(12): 1530-1532.
刘亮, 高立兵, 顾建平, 等. 经皮经肝胆囊穿刺置管引流术治疗急性化脓性胆囊炎21例[J]. 介入放射学杂志, 2020, 29(11): 1151-1153.
张宗义, 刘红山, 田玉伟. 超声引导经皮经肝胆囊穿刺引流术后腹腔镜胆囊切除术治疗急重症胆囊炎的效果分析[J]. 河南外科学杂志, 2023, 29(2): 105-107.
海岳东, 王勇, 房秀霞, 等. 初期或后期经皮胆囊穿刺引流术与腹腔镜胆囊切除术序贯治疗急性胆囊炎患者疗效及安全性比较研究[J]. 实用肝脏病杂志, 2022, 25(1): 124-127.
1 作者简介:刘翠霞,大学本科,主任医师,研究方向:腹部,妇产及血管超声。

