鼻肠管及鼻胃管的营养干预护理对脑血管意外患者发生吸入性肺炎并发症及睡眠质量的影响


摘要 目的:探讨研究脑血管意外患者用鼻肠管营养干预效果。方法:选取2021年4月至2022年4月厦门大学附属第一医院神经内科收治的脑血管意外患者100例作为研究对象,按照随机数字表法分为对照组和观察组,每组50例。2组患者均予以常规护理,对照组给予常规鼻胃管营养干预,观察组给予鼻肠管营养干预。比较2组患者的吸入性肺炎发生率、睡眠质量评分及营养状况。结果:观察组吸入性肺炎发生率低于对照组,差异有统计学意义(Plt;0.05);观察组入睡潜伏期、PSQI评分低于对照组,实际睡眠时长高于对照组,差异有统计学意义(Plt;0.05);观察组血红蛋白(Hb)、血清白蛋白(Alb)、血清总蛋白(TP)均高于对照组,差异有统计学意义(Plt;0.05)。结论:鼻肠管营养干预护理可降低脑血管意外患者吸入性肺炎发生率,改善患者睡眠质量及营养状况,值得临床推广应用。
关键词 鼻肠管;鼻胃管;营养干预护理;脑血管意外;吸入性肺炎;睡眠质量
Effects of Nutritional Intervention Nursing of Nasoenteric Tube and Nasogastric Tube on Complications of Aspiration Pneumonia and Sleep Quality in Patients with Cerebrovascular AccidentZHOU Caili
(Department of Neurology,the First Affiliated Hospital,Xiamen University,Xiamen 361003,China)
Abstract Objective:To explore the effects of nutritional intervention of nasenteral and nasogastric tubes on inhalation pneumonia complications and sleep quality in patients with cerebrovascular accidents.Methods:A total of 100 patients with cerebrovascular accidents admitted to the Department of Neurology of the First Affiliated Hospital of Xiamen University from April 2021 to April 2022 were divided into two groups by random number table method,with 50 cases in each group.Both groups provided routine care,the control group provided routine nasogastric tube nutrition intervention and the study group provided nasenteral tube nutrition intervention.The incidence of aspiration pneumonia,sleep quality score,and nutritional status were compared between the two groups.Results:The incidence of aspiration pneumonia was lower than the control group(Plt;0.05); sleep ency,PSQI score were lower,and actual sleep duration was higher than the control group(Plt;0.05); hemoglobin(Hb),serum albub(Alb),serum total protein(TP) were higher than the study group(Plt;0.05).Conclusion:Nutrition intervention care of nasoenteral tube can reduce the incidence of aspiration pneumonia in patients with cerebrovascular accident,improve the sleep quality and nutritional status of patients,which is worthy of clinical application.
Keywords Nasojejunal tube; Nasogastric tube; Nutritional intervention nursing; Cerebrovascular accident; Aspiration pneumonia; Sleep quality
中图分类号:R338.63;R743.3文献标识码:Adoi:10.3969/j.issn.2095-7130.2024.07.047
脑血管意外是一种严重的神经系统疾病,会导致大脑组织受损或出血。由于大脑是控制人类身体和思维活动的核心,因此脑血管意外会对患者的多个方面产生负面影响,其中之一就是睡眠质量[1]。神经递质是大脑中传递信息的物质,对于维持正常的睡眠-觉醒周期至关重要。如果神经递质的合成和分泌受到影响,就会导致睡眠-觉醒周期的紊乱,使患者难以入睡或保持睡眠状态。与此同时,脑血管意外事件均会影响患者生理、心理状况,心理方面是出现焦虑、抑郁等情绪障碍,生理方面可见头痛、恶心、呕吐等症状,进一步影响患者的睡眠质量[2-3]。此外,在脑血管意外患者中,由于神经功能的缺损,常常会出现吞咽困难和呛咳等症状,这使得患者难以正常进食,加上体内激素在疾病影响下易出现分泌失衡问题,如胰岛素抵抗、甲状腺功能异常等,这些都会影响身体对营养物质的吸收和利用,造成患者营养不良的同时还会提高吸入性肺炎发生风险,影响其康复[4]。近年来,随着医学技术的不断发展,鼻肠管营养干预护理在临床实践中得到了广泛应用。与传统的鼻胃管营养干预护理相比,鼻肠管营养干预可以直接将营养物质输送到患者的小肠内,避免对胃的刺激,满足其机体营养需求的同时可以减少吸入性肺炎的发生[5-6]。本研究旨在探讨鼻肠管营养干预护理对脑血管意外患者的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2021年4月至2022年4月厦门大学附属第一医院神经内科收治的脑血管意外患者100例作为研究对象,按照随机数字表法分为对照组和观察组,每组50例。2组患者一般资料经比较,差异无统计学意义(Pgt;0.05),具有可比性。本研究经过本院伦理委员会批准。见表1。
1.2 纳入标准 1)患者年龄在18~80岁之间;2)经临床诊断为脑血管意外,且病情稳定;3)存在吞咽困难和呛咳等症状;4)患者及家属签署知情同意书。
1.3 排除标准 1)存在严重心、肝、肾等器官疾病;2)存在胃肠道疾病或消化系统障碍;3)存在精神障碍或认知障碍;4)无法配合研究或中途退出。
1.4 研究方法 观察组患者采用常规护理联合鼻肠管营养干预,具体操作如下:1)鼻肠管的选择与置管:选择适当的鼻肠管型号和材质,确保管道柔软、易弯曲,不易损伤肠道黏膜;在插管前,清洁患者的鼻腔,确保鼻腔通畅,无分泌物和肿胀,向患者及家属解释插管的目的、方法和注意事项,取得患者及家属的配合;插管时,协助患者取半卧位,在X线或内镜引导下将管道缓慢插入鼻腔,通过咽喉部时注意轻柔操作,避免刺激咽喉部导致恶心、呕吐等症状;然后继续推进约20~30 cm,使管尖到达十二指肠降部或空肠上段,妥善固定鼻肠管,确保其位置正确;插管后,妥善固定管道,防止管道移位、滑脱或打折等现象发生;开始输注营养液前,先向管道内注入少量温开水,检查管道是否通畅,再逐渐增加输注量。2)营养液的选择与配制:根据患者的营养需求和病情,选择适当的营养液,可以采用市售肠内营养液或根据医嘱自行配制,营养液应确保新鲜、无污染,并在使用前进行加热至适宜温度。3)喂养方式与护理:通过鼻肠管缓慢输注营养液,初始速度宜慢,逐渐增加输注量及速度,以适应患者的消化吸收能力;在喂养过程中,应注意观察患者有无腹痛、腹胀、腹泻等不适症状,及时调整输注速度或暂停输注;同时,保持鼻肠管的清洁、通畅,定期检查管道位置,防止移位或脱落。4)口腔护理与呼吸道管理:定期为患者进行口腔护理,保持口腔清洁,预防口腔感染;同时,加强呼吸道管理,协助患者排痰,保持呼吸道通畅;对于存在吞咽困难的患者,应指导其正确的吞咽姿势,避免误吸。5)病情监测:密切观察患者的生命体征、意识状态及病情变化,记录每天的出入量、体质量、血红蛋白等指标;对于出现异常情况的患者,应及时报告医生并协助处理。6)睡眠护理:为患者提供安静、舒适的睡眠环境,保持病房安静,减少噪声;为了提升患者的睡眠舒适度,协助其调整至舒适的体位,并选用柔软适中的枕头和床垫;此外,患者睡觉前,指导其进行一系列放松训练,包括深呼吸练习以及温水泡脚等,有助于缓解身心压力,促进睡眠;评估患者的睡眠质量,了解其睡眠问题及影响因素,制定针对性的护理措施;对于存在严重失眠的患者,可适当给予安眠药辅助睡眠,但需注意药物的剂量和使用时间。
对照组营养液的选择与配制、喂养护理、病情监测、睡眠护理、口腔护理、呼吸道管理均参照观察组,营养干预方法选择鼻胃管,具体置管方法为:根据患者的具体情况,选择合适的鼻胃管,一般选用聚氨酯或硅胶材料制成的鼻胃管;让患者取平卧位,头部稍微后仰,将鼻胃管从鼻腔插入,然后通过咽喉部,最后到达胃部;在插入过程中需要保持患者头部的稳定性,避免过度弯曲或扭转鼻胃管,同时需要注意观察患者的反应,及时处理不适症状;当鼻胃管插入到预定长度时,需要确认鼻胃管是否在胃内,可以通过抽出胃液或注入空气听诊器听诊来确定;确认鼻胃管位置后,需要将其固定在患者的面部,以避免滑脱或移动;同时,需要保持管道通畅,定期检查是否有堵塞或移位的情况。
2组患者均是2~3 h/次,量不超过200 mL/次,具体根据患者情况进行调整。鼻饲前回抽胃液,确认管道位置及胃内有无出血情况,鼻饲后夹管1 h,均持续护理2周。
1.5 观察指标
1.5.1 吸入性肺炎发生率 观察2组护理前后吸入性肺炎的发生情况,吸入性肺炎的诊断标准为:患者出现咳嗽、咳痰、气急等症状,肺部听诊可闻及湿啰音,胸部CT,胸部X线片可见肺部炎症性改变。
1.5.2 睡眠质量 采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)这一标准化工具,以评估患者护理前后的睡眠质量变化;PSQI涵盖多个维度,具体包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物使用以及日间功能障碍等7个方面;每个维度均采用四级评分制,即0~3分,总分数范围在0~21分之间;根据此评分体系,患者的总分越高,则意味着其睡眠质量越差;此外,为确保评价的准确性和客观性,利用多导睡眠图技术对患者的入睡潜伏期和实际睡眠时长进行实时监测。
1.5.3 营养状况 采用血红蛋白(Hb)、血清白蛋白(Alb)、血清总蛋白(TP)评价患者护理前后的营养状况,其中,Hb反映贫血程度和铁缺乏,正常值范围为120~160 g/L;Alb反映肝脏合成功能和营养状况,正常值范围为40~55 g/L;TP反映全身营养状况和肝脏功能,正常值范围为60~80 g/L;营养指标均是通过采集患者的静脉血液样本,使用生化分析仪进行检测,后获取各项指标的具体数值。
1.6 统计学方法 采用SPSS 22.0统计软件对数据进行分析,计量资料采用均值±标准差(±s)表示,进行t检验;计数资料采用率(%)表示,进行χ2检验,以Plt;0.05为差异有统计学意义。
2 结果
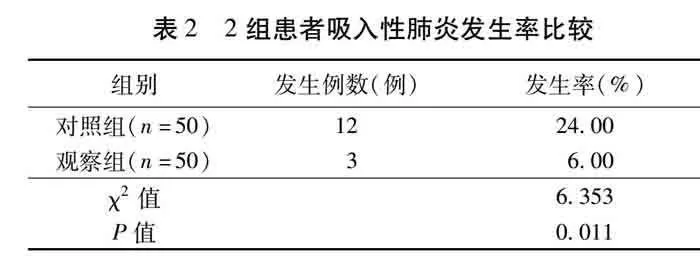
2.1 2组患者吸入性肺炎发生率比较 观察组吸入性肺炎发生率低于对照组,差异有统计学意义(χ2=6.353,Plt;0.05)。见表2。
2.2 2组患者护理前后的睡眠质量比较 护理后,观察组入睡潜伏期、PSQI评分低于对照组,实际睡眠时长高于对照组,差异有统计学意义(Plt;0.05)。见表3。
2.3 2组患者护理前后的营养指标比较 护理后,观察组Hb、Alb、TP均高于对照组,差异有统计学意义(Plt;0.05)。见表4。
3 讨论
3.1 吸入性肺炎发生率比较 本研究针对脑血管意外患者,对比鼻肠管及鼻胃管营养的干预效果,结果显示观察组吸入性肺炎发生率低于对照组,说明实施鼻肠管营养干预能降低吸入性肺炎的发生率。究其原因分析,可能是由于鼻肠管相较于鼻胃管更符合人体生理特点,营养物质通过鼻肠管直接输送到空肠上段,减少对胃和食管的刺激,降低胃酸分泌,减少胃潴留和反流[7-8]。此外,鼻肠管能够保持稳定的营养供给,控制滴速和温度,减轻患者的胃胀、腹泻等不适症状,进一步降低吸入性肺炎的发生风险。
3.2 睡眠质量比较 近年来,随着医学技术的不断发展,越来越多的研究开始关注神经递质与睡眠质量之间的关系。其中,有研究指出,神经递质的合成和分泌受到影响会影响睡眠-觉醒周期的紊乱,而这种紊乱又会导致神经递质的进一步失衡,形成一个恶性循环[9]。因此,对于脑血管意外患者来说,改善睡眠质量是一个重要的治疗目标。本研究结果显示,护理后观察组入睡潜伏期、睡眠质量评分低于对照组,实际睡眠时长高于对照组,说明实施鼻肠管营养干预能改善患者的睡眠质量。分析原因,首先,通过鼻肠管直接将营养物质输送到小肠,可以避免因胃排空延迟所致的饱胀感和不适感,减轻患者胃部负担,使其更容易入睡。其次,通过鼻肠管输送的营养物质可以更好地被肠道吸收,减少患者在夜间因饥饿感或胃部不适而醒来的情况,加上鼻肠管营养干预可以减少胃部对膈肌的压迫,降低膈肌上抬对呼吸的影响,从而改善患者的呼吸状况,减少夜间觉醒的次数,延长睡眠时间[10]。此外,鼻肠管营养干预还可以通过调节患者的代谢和内分泌水平来改善睡眠质量。有研究[11]表明,适当的营养摄入可以调节患者的血糖、胰岛素等代谢指标以及褪黑素等内分泌激素的水平,这些激素和代谢物的变化可以影响患者的睡眠节律和睡眠质量。
3.3 营养状况比较 研究结果明确显示,护理后,相较于对照组,观察组的血红蛋白(Hb)、白蛋白(Alb)以及总蛋白(TP)水平均呈现出显著的提升。这充分表明,实施鼻肠管营养干预措施对于改善患者的营养状况具有积极的促进作用。这可能是因为通过鼻肠管输送的营养物质能够更直接、更快速地被肠道吸收,避免因胃酸、消化酶等因素对营养物质的影响,从而提高营养物质的吸收率和利用效率[12]。此外,鼻肠管营养干预能够根据患者的实际情况调整营养液的组成和输注速度,更好地满足患者的营养需求,同时减轻患者胃肠道的负担,有利于胃肠道功能的恢复和营养状况的改善。因此,对于脑血管意外患者,实施鼻肠管营养干预是改善其营养状况的有效方法。
综上所述,对于脑血管意外患者,采用鼻肠管营养干预可以降低吸入性肺炎的发生率,改善患者的睡眠质量和营养状况。
利益冲突声明:无。
参考文献
[1]郭雅乐,李军文,王兆兰,等.序贯肠内营养支持对脑卒中病人营养状况及康复效果影响的Meta分析[J].循证护理,2023,9(24):4390-4395.
[2]黄晴晴,万香莲,张婷.基于肠内营养耐受评估的护理在重症脑血管意外患者中的应用[J].当代护士(上旬刊),2023,30(6):50-53.
[3]李芳.基于吞咽安全性评估的摄食管理在老年脑血管意外患者中的应用[J].当代护士(下旬刊),2023,30(4):33-37.
[4]梁丽英.神经外科吞咽障碍患者鼻胃管肠内营养治疗的护理效果[J].当代临床医刊,2022,35(1):78-80.
[5]杨静,阎晋豫.留置鼻肠管及鼻胃管对脑血管意外患者肠内营养并发症的影响对比分析[J].沈阳医学院学报,2020,22(2):132-134.
[6]马莉,朱玉,严丽丽.吞咽训练护理在脑血管意外行气管切开术患者中的应用[J].齐鲁护理杂志,2023,29(8):64-67.
[7]夏传红.早期康复护理干预对老年脑血管意外患者下肢深静脉血栓形成的预防作用[J].山东医学高等专科学校学报,2023,45(4):303-304.
[8]王慧,刘玉娥,张婧娴,等.正念疗法结合IMB技巧模型在脑血管意外介入术患者中的应用效果[J].护理实践与研究,2022,19(21):3177-3181.
[9]田信,田琼.中医护理干预对脑血管意外患者睡眠障碍的影响[J].世界最新医学信息文摘,2019,19(36):275,284.
[10]余斌,董锦疆,余双娟.除痰理气安神方治疗脑卒中后失眠的疗效观察[J].中国中医药科技,2023,30(6):1192-1194.
[11]赵美英.认知行为联合药物治疗脑卒中后认知障碍和睡眠障碍的效果评价[J].山西医药杂志,2021,50(7):1097-1099.
[12]仲磊,许彬,李娜.早期康复护理对ICU脑血管意外患者的影响[J].临床护理研究,2023,32(16):151-153.

