情感支持联合睡眠干预对重症监护室清醒患者睡眠质量及心理状态的影响研究
摘要 目的:分析情感支持联合睡眠干预在ICU清醒患者中的应用效果。方法:选取2023年4月至2024年2月福建省泉州市晋江市医院收治的ICU清醒患者116例作为研究对象,按照随机数字表法分为对照组和观察组,每组58例。对照组给予常规治疗与护理干预,观察组在对照组基础护理的同时给予情感支持、非药物睡眠干预。采用理查兹-坎贝尔睡眠量表(RCSQ)评估2组患者干预前后睡眠质量的变化,采用广泛性焦虑障碍量表(GAD-7)评估2组患者干预前后焦虑的改善效果,采用9项患者健康问卷(PHQ-9)评估2组患者干预前后抑郁的改善效果。结果:干预后,观察组RCSQ评分显著高于对照组,观察组GAD-7评分、PHQ-9评分均显著低于对照组,差异均有统计学意义(均Plt;0.05)。结论:情感支持联合睡眠干预可有效改善ICU清醒患者的焦虑、抑郁情绪,提高睡眠质量,值得临床推广应用。
关键词 重症监护;清醒患者;情感支持;睡眠干预;睡眠质量;心理障碍;焦虑;抑郁
Effect of Emotional Support Combined with Sleep Intervention on Sleep Quality and Mental State of Awake Patients in Intensive Care UnitCAI Tingru,HONG Meizhu,YANG Lingmin
(Jinjiang Hospital,Quanzhou 362200,China)
Abstract Objective:To analyze the effect of emotional support combined with sleep intervention in awake patients in ICU.Methods:A total of 116 sober ICU patients admitted to Jinjiang Hospital in Quanzhou City,Fujian Province from April 2023 to February 2024 were selected as research objects,and were divided into control group and observation group according to random number table method,with 58 patients in each group.The control group was given routine treatment and nursing intervention,and the observation group was given emotional support and non-drug sleep intervention simultaneously in the control group.Richards-campbell Sleep Scale(RCSQ) was used to evaluate the changes in sleep quality before and after intervention in 2 groups,Generalized Anxiety Disorder Scale(GAD-7) was used to evaluate the improvement effect of anxiety in 2 groups before and after intervention,and 9-item patient Health questionnaire(PHQ-9) was used to evaluate the improvement effect of depression in 2 groups before and after intervention.Results:After intervention,the RCSQ score of the observation group was significantly higher than that of the control group,and the GAD-7 score and PHQ-9 score of the observation group were significantly lower than that of the control group,with statistical significance between the two groups(Plt;0.05).Conclusion:Emotional support combined with sleep intervention can effectively improve the anxiety and depression of awake ICU patients and improve sleep quality,which is worthy of clinical application.
Keywords Intensive care; Awake patients; Emotional support; Sleep intervention; Sleep quality; Psychological disorder; Anxiety; Depressed
中图分类号:R473.5;R248.1文献标识码:Adoi:10.3969/j.issn.2095-7130.2024.07.032
重症监护病房(Intensive Care Unit,ICU)为特殊医疗场所,患者病情重,病情变化快,治疗、护理措施密集。ICU是相对封闭的治疗场所,家属无法提供持续陪护,患者长时间制动、肢体活动能力下降,无法顺利与医护人员进行交流,加之疾病、侵入性治疗会给患者造成痛苦,因此清醒患者易出现心理问题,处于较强的心理应激状态[1-2]。有研究显示,ICU清醒患者易出现恐惧、焦虑、抑郁、孤独、烦躁等负性情绪,甚至发生思维紊乱、情绪障碍等ICU综合征表现,会影响治疗与康复,增加并发症发生风险,延长住院时间[3]。心理问题也会影响睡眠质量,引发或加重睡眠障碍。除心理问题,疾病、治疗、ICU特殊的治疗环境也会导致睡眠问题[4]。因此,ICU清醒患者睡眠障碍发生率高[4]。睡眠问题会损害免疫功能,增加感染风险,导致康复延迟,也会增加ICU获得性谵妄发生风险,延长住院时间[5-6]。因此,对于ICU清醒患者,心理、睡眠评估与干预具有重要意义。本文选取我院收治的ICU清醒患者116例作为研究对象,分析情感支持联合睡眠干预在ICU清醒患者中的应用效果,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2023年4月至2024年2月福建省泉州市晋江市医院收治的ICU清醒患者116例作为研究对象,按照随机数字表法分为对照组和观察组,每组58例。对照组中男28例,女30例;年龄26~77岁,平均年龄(55.7±11.4)岁;婚姻状况:已婚49例,未婚9例;入住ICU时APACHE Ⅱ评分(18.3±5.3)分;43例行机械通气。观察组中男31例,女27例;年龄23~75岁,平均年龄(53.0±11.9)岁;婚姻状况:已婚47例,未婚11例;入住ICU时APACHE Ⅱ评分(17.4±5.3)分;39例行机械通气。2组患者一般资料经统计学分析,差异无统计学意义(Pgt;0.05),具有可比性。本研究经伦理委员会审核通过。
1.2 纳入标准 1)年龄18~79岁;2)未使用镇静药物时神志清醒,合作,生命体征基本稳定;3)具备基本读写能力、良好的理解与沟通能力;4)ICU住院时间≥48 h;5)患者、家属对研究知情同意。
1.3 排除标准 1)有精神病史、痴呆或智力低下;2)合并视听障碍;3)ICU住院期间病情恶化;4)无法配合完成调查评估;5)本次住院前有慢性失眠病史。
1.4 治疗方法 对照组给予常规治疗与护理。包括健康宣教、病情与生命体征监测、基础护理、病情护理、气道管理、疼痛护理、营养支持、早期目标导向康复锻炼等。
观察组在对照组基础护理的同时给予情感支持、非药物睡眠干预。1)情感支持:a.灌输希望:鼓励患者表达或写出目前心理状态与问题、焦虑/抑郁产生原因;积极与患者沟通,了解其想法与情绪状态,采用易于理解语言解答疑惑,纠正错误认知;讲解近期类似案例,提升患者治疗与康复信心。b.暗示:在治疗过程中给予状态暗示、病情暗示、进步暗示、目标暗示。“状态暗示”:如夸患者精神状态、面色明显好转等;“病情暗示”:积极提供患者病情好转的信息,如体温恢复正常、炎症指标得到改善、呼吸支持需求降低等,暗示病情处于向好发展;“进步暗示”:在康复活动中给予正面反馈,较先前有进步等;“目标暗示”:告诉患者功能康复已有很大进步,离治疗、康复目标越来越近。c.培养积极情绪:在提供治疗、护理的过程中给予鼓励性语言,如“你可以”“你很棒”等,引导患者进行自我鼓励。d.肢体接触:提供适宜的肢体接触,如活动四肢关节、牵拉手指、肌肉按摩等,在促进血液循环、改善关节功能的同时提升患者安全感,改善舒适度。e.家属支持:在不违反医院制度的情况下适当延长家属探视时间,引导家属为患者提供情感支持,提供鼓励与关怀,必要时进行视频通话。2)非药物睡眠干预:a.环境优化:设置ICU室温(24.0±1.5)℃,湿度40%~60%;22:00—5:00为安静时间,在确保不影响治疗、抢救前提下关闭顶灯,保留廊灯,保障必要的照明强度即可;监护仪报警器音量调至中低档,电话铃降至最低档。b.减少工作人员因素对睡眠的影响:做到“四轻”,即说话轻、走路轻、关门轻、操作轻。3)睡前音乐疗法:睡前播放轻柔、舒缓的音乐,持续约20 min,依据患者喜好选择曲目。
1.5 观察指标 1)采用理查兹-坎贝尔睡眠量表(Richards Campbell Sleep Questionnaire,RCSQ)评估2组患者干预前后睡眠质量的变化,该量表包括6个维度,即睡眠深度、睡眠潜伏期、夜间觉醒、睡眠质量、重回睡眠与夜间主观噪声感,各维度均采用视觉模拟评分法评估,由患者在0~100 mm的线段画出,评分越高提示睡眠质量越好,总分为6个维度的平均得分。中文版RCSQ内容效度0.840,Cronbachs α系数0.874[7]。在转出ICU前评估,指导患者依据自身在ICU住院期间的睡眠感受、经历进行评分。2)采用广泛性焦虑障碍量表(Generalized Anxiety Disorder,GAD-7)评估2组患者干预前后焦虑的改善效果,GAD-7由Spitzer等研究者编制,国内学者何筱衍等进行汉化[8],包括7个条目,各条目采用4级评分法(0~3分),总分21分,≤4分为无焦虑,5~9分为轻度焦虑,10~14分为中度焦虑,≥15分为重度焦虑。该量表Cronbachs α系数为0.92。3)采用9项患者健康问卷(Patient Health Questionaire-9 Items,PHQ-9)评估2组患者干预前后抑郁的改善效果,PHQ-9由Kroenke等研究者编制,国内学者卞崔冬等[9]汉化,可用于抑郁筛查,也可用于抑郁严重程度评估。PHQ-9包括9个条目,各条目采用4级评分法(0~3分),总分27分,<4分为无抑郁,5~9分、10~14分、≥14分分别为轻度抑郁、中度抑郁与重度抑郁。中文版PHQ-9 Cronbachs α系数为0.86。
1.6 统计学方法 采用SPSS 28.0统计软件进行数据分析,计量数据以均数±标准差(±s)表示,采用配对t检验;计数资料用百分比/率(%)表示,采用χ2检验,以Plt;0.05为差异有统计学意义。
2 结果
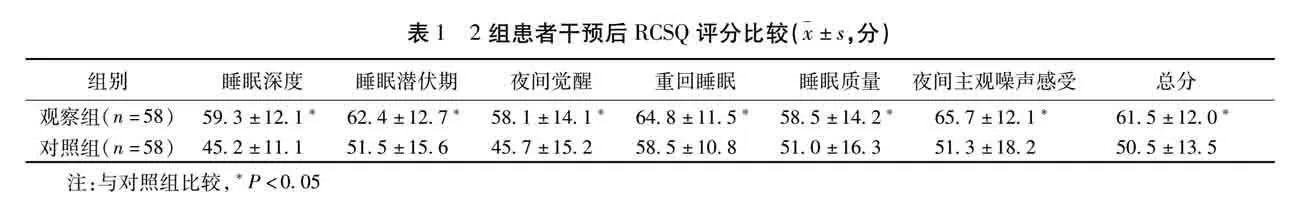
2.1 2组患者干预后RCSQ评分比较 干预后,观察组RCSQ各维度评分、总分均显著高于对照组,差异有统计学意义(Plt;0.05)。见表1。
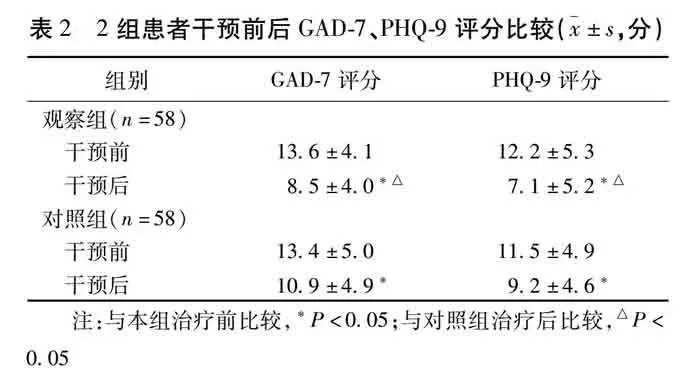
2.2 2组患者干预前后GAD-7、PHQ-9评分比较
干预后,观察组GAD-7、PHQ-9评分均显著低于对照组,差异有统计学意义(Plt;0.05)。见表2。
3 讨论
目前国内外对ICU清醒患者心理干预研究还较少。从已有的研究来看,心理干预会对ICU清醒患者病情发展与预后产生积极影响[10]。目前常用心理干预方法包括正念干预、接纳与承诺疗法、音乐疗法、积极心理暗示等。蒋雅琼等[11]的研究显示,接纳与承诺疗法可促进重症患者创伤后成长,减轻创伤后应激障碍,降低再次入住ICU风险。陆少华等[12]的研究显示,音乐疗法可改善ICU综合征,减轻ICU患者焦虑、抑郁、环境压力,缩短ICU住院时间。裴永菊等[13]的研究显示,以护士为主导的情感支持可提升ICU清醒患者配合度,减轻焦虑情绪。上述研究均提示心理干预不仅可改善ICU患者情绪障碍、精神症状,也可改善预后。心理应激是ICU患者出现睡眠障碍的重要原因,解决心理问题可打破睡眠障碍与心理问题间的恶性循环[14]。随着医学模式的转变,心理干预在ICU护理中得到的重视程度增加。本研究基于循证医学证据,构建了以积极心理干预为核心的情感护理,配合肢体接触、家属支持,旨在减轻患者住院过程中孤独、焦虑、恐惧、绝望等负性情绪,减轻心理应激。其中积极心理干预的意义已得到了多项研究证实,可增强患者积极心理品质,提升应对能力,减轻心理障碍[15-16]。
ICU患者由于病情危重、心理应激、环境改变、频繁的治疗与护理措施、侵入性治疗多、仪器警报声音等原因,易出现睡眠问题,尤其是清醒患者,表现为睡眠剥夺、睡眠障碍、睡眠形态紊乱等[17]。睡眠问题会加重情绪障碍,也会对治疗、康复、预后产生严重影响[5-6]。研究显示,重症患者睡眠问题、情绪障碍、谵妄存在复杂的交互效应,三者均会增加死亡风险。睡眠问题会影响免疫、呼吸功能、内分泌、代谢与认知[18]。非药物干预是ICU患者睡眠干预的首选。美国重症医学会镇痛镇静临床实践指南推荐采用减轻噪声、音乐疗法、调节光线、使用耳塞眼罩等方法改善睡眠。尽管这些方法被视为一线治疗措施,但并未引起临床的重视。此外,单个措施效果也通常有限,需联合应用不同的干预方法[19]。本研究基于循证医学证据,构建了综合睡眠干预措施,包括环境优化、减少噪声、音乐疗法与眼罩,上述措施在ICU睡眠干预中已得到了大量研究肯定。其中环境优化可创造良好的睡眠环境,减少噪声可避免夜间仪器、医护人员声音对患者睡眠造成干扰。音乐疗法可通过调节自主神经,减轻应激反应,影响自主神经活动等机制减轻情绪障碍,也可通过增强α脑波,作用于右侧颞叶与边缘系统等结构,产生松弛效应等机制调节睡眠—觉醒周期,促进规律睡眠形成[20]。上述措施联合可有效解决睡眠问题,而良好的睡眠也可减少心理、情绪问题,减轻心理应激,也可降低ICU获得性谵妄发生风险。
本研究将情感支持与非药物睡眠干预用于ICU清醒患者护理,取得了较为显著的效果。本研究显示,观察组在入住ICU时GAD-7与PHQ-9评分均无显著差异,且均处于较高水平,提示患者心理、情绪问题较重,转出时上述指标评分均显著下降,且观察组均低于对照组,提示情感支持与非药物睡眠干预可有效改善ICU清醒患者心理问题,减轻心理应激。不仅如此,观察组在ICU住院期间RCSQ量表6个维度评分与总分均明显高于对照组,提示上述措施可有效改善睡眠障碍,提升睡眠质量。
综上所述,情感支持与睡眠干预可改善ICU清醒患者心理状态,缓解焦虑、抑郁情绪,解决睡眠问题,提升睡眠质量,在ICU清醒患者的护理中具备较高的推广价值。
利益冲突声明:无。
参考文献
[1]邵勤文,孙向红,赵海平.ICU后综合征心理功能障碍的研究进展[J].护士进修杂志,2021,36(6):525-529.
[2]程志强,张宝珍,李夏欣,等.危重症患者ICU后心理功能障碍发生率及危险因素的Meta分析[J].军事护理,2023,40(8):77-81.
[3]LUETZ A,GRUNOW J J,MRGELI R,et al.Innovative ICU Solutions to Prevent and Reduce Delirium and Post-Intensive Care Unit Syndrome[J].Semin Respir Crit Care Med,2019,40(5):673-686.
[4]辜甜田,陈伟,李晓娟,等.ICU清醒患者睡眠促进策略审查指标的制订及障碍因素分析[J].中华急危重症护理杂志,2024,5(2):108-114.
[5]BURTON J K,CRAIG L,YONG S Q,et al.Non-pharmacological Interventions for Preventing Delirium in Hospitalised Non-ICU Patients[J].Cochrane Database Syst Rev,2021,11(11):CD013307.
[6]梁东妍,苏斌虓,刘仁怀,等.ICU患者睡眠监测研究进展[J].现代医学,2022,50(11):1471-1474.
[7]杨慧,孙丹丹,李尊柱,等.中文版理查兹-坎贝尔睡眠量表应用于ICU患者的信效度研究[J].中国护理管理,2017,17(5):601-604.
[8]何筱衍,李春波,钱洁,等.广泛性焦虑量表在综合性医院的信度和效度研究[J].上海精神医学,2010,22(4):200-203.
[9]卞崔冬,何筱衍,钱洁,等.患者健康问卷抑郁症状群量表在综合性医院中的应用研究[J].同济大学学报:医学版,2009,30(5):136-140.
[10]关玉珠,孟萌,李乐之.危重患者决策代理人心理体验及干预的研究进展[J].护理学杂志,2019,34(23):99-102.
[11]蒋雅琼,刘颖,陈露露,等.接纳与承诺疗法对重症监护病房转出患者创伤后应激障碍及创伤后成长的影响[J].实用医院临床杂志,2024,21(1):163-167.
[12]陆少华,罗健,周建议.耳穴贴压联合中医音乐疗法治疗ICU综合征疗效观察[J].现代中西医结合杂志,2019,28(32):3622-3625.
[13]裴永菊,杨慧,李黎明,等.以护士为主导的情感支持对ICU清醒患者护理质量的影响[J].中华危重症医学杂志(连续型电子期刊),2016,9(2):142-144.
[14]张雅萍,邵英英,许晨,等.耳穴贴压联合五行音乐催眠暗示对ICU患者情绪、睡眠参数和心理健康水平的影响[J].国际护理学杂志,2022,41(17):3151-3155.
[15]张慧敏.早期活动联合积极心理干预对ICU机械通气清醒患者的影响研究[D].郑州:郑州大学,2022.
[16]王一帆,王嘉麟,邢佳.睡眠障碍与脂质代谢关系的研究进展[J].世界中医药,2023,18(3):429-434.
[17]彭仁梅,钱荣,李亚军,等.ICU转出患者睡眠障碍风险列线图预测模型的构建与验证[J].护理学报,2023,30(15):16-22.
[18]BAUER P R,OSTERMANN M,RUSSELL L,et al.Plasma Exchange in the Intensive Care Unit:a Narrative Review[J].Intensive Care Med,2022,48(10):1382-1396.
[19]徐彩娟,宋剑平,陈媛儿,等.非药物性护理干预促进ICU清醒患者睡眠的最佳实践研究[J].护理与康复,2020,19(2):5-10.
[20]蔡小燕,闫凤侠.被动式音乐疗法改善脑卒中后睡眠障碍的研究进展[J].老年医学研究,2021,2(5):61-64.

