老年胃肠道息肉患者经内镜下黏膜切除术治疗的效果观察

【摘要】目的 探讨应用内镜下黏膜切除术、内镜下电凝切除术对老年胃肠道息肉患者息肉切除情况、炎症因子、安全性及复发情况的影响。方法 搜集整理2021年7月至2022年7月高邮市中医医院收治的95例老年胃肠道息肉患者的临床资料进行回顾性分析,根据患者所采用的手术方式的不同将患者分为A组(47例)与B组(48例),A组患者行内镜下电凝切除术,B组患者行内镜下黏膜切除术。两组均观察至出院,并随访6个月。比较两组患者息肉切除情况、围术期指标,术前、术后1 d炎症因子,观察期间并发症与随访期间复发情况。结果 B组患者整块切除率、完整切除率均高于A组;与A组比,B组患者术中出血量减少,息肉切除、术后进食、术后肠鸣音恢复、住院等时间均缩短;与术前比,术后1 d两组患者血清降钙素原(PCT)、C-反应蛋白(CRP)、白细胞介素-6(IL-6)水平均升高,但B组均低于A组;两组间比较,B组患者并发症总发生率(6.25%)相比较于A组(21.28%)更低,(P<0.05),但两组患者复发率组间比较(A组0.00%对比B组2.08%),差异无统计学意义(P>0.05)。结论 经内镜下黏膜切除术、内镜下电凝切除术治疗老年胃肠道息肉,其复发率均较低,但与内镜下电凝切除术相比,内镜下黏膜切除术可有效提高息肉切除率,改善围术期指标,减轻炎症反应,减少并发症的发生,安全性较高。
【关键词】胃肠道息肉 ; 内镜下黏膜切除术 ; 内镜下电凝切除术 ; 炎症反应 ; 复发
【中图分类号】R730.2 【文献标识码】A 【文章编号】2096-3718.2024.19.0048.03
DOI:10.3969/j.issn.2096-3718.2024.19.016
老年胃肠道息肉是消化系统常见病,是隆起于胃肠黏膜上皮,并向胃腔、肠腔突出的一类局限性病变,可无明显症状表现,随着息肉增大,患者会出现恶心呕吐、食欲下降、腹痛等症状,其虽属于良性肿瘤,但存在一定恶变风险。现阶段,对于保守治疗效果较差的老年胃肠道息肉患者,多通过手术进行治疗,其中内镜下电凝切除术是常用术式,利用高频电流切除异常息肉组织,具有操作步骤少、操作简便等优势,但较难把握息肉切除深度,术中出血量相对较多,易对周围组织造成损伤,整体效果不太理想[1]。对于老年胃肠道息肉患者而言,身体机能下降,围术期易出现各种并发症,影响手术效果,需要寻找更加适合老年胃肠道息肉的术式。随着医学内镜技术的发展,内镜下黏膜切除术将电凝切除和黏膜注射相结合,通过内镜在微观层面上实现对病变黏膜的大块切除,切除深度可达到黏膜下组织,对胃肠道息肉切除效果较好,具有创伤小、息肉切除率高等优势,逐渐应用于临床治疗中[2-3]。基于此,本研究旨在探讨上述两种内镜术对老年胃肠道息肉患者息肉切除情况、炎症因子及安全性、复发情况的影响,现报道如下。
1 资料与方法
1.1 一般资料 搜集整理2021年7月至2022年7月期间高邮市中医医院收治的95例老年胃肠道息肉患者的临床资料进行回顾性分析,根据患者所采用的手术方式的不同将其分为患者分为A组(47例)与B组(48例)。A组中男性患者有24例,女性患者有23例,男性24例,女性23例;年龄65~83岁,平均年龄为(69.48±2.13)岁;息肉直径8~19 mm,平均息肉直径为(13.08±1.24) mm;病程1~4年,平均病程为(2.41±0.23)年;胃部病变21例、肠道病变26例。B组A组中男性患者有26例,女性患者有22例;年龄66~83岁,平均年龄为(69.51±2.15)岁;息肉直径9~19 mm,平均息肉直径为(13.12±1.25) mm;病程1~3年,平均病程为(2.39±0.24)年;胃部病变23例、肠道病变25例。两组患者年龄、性别、息肉直径、病程、病变位置等基线资料经统计学比较,结果显示,组间差异无统计学意义(P>0.05),两组间具有良好的可比性。纳入标准:⑴与《外科学(第9版)》 [4]中有关胃肠道息肉的判定指征描述相符,且经内镜检查确诊;⑵无手术、内镜检查禁忌证;⑶生命体征平稳,可配合研究。排除标准:⑴存在出血性疾病、既往胃肠道手术史;⑵伴有严重心、脑血管病变;⑶伴有其他胃肠道疾病。高邮市中医医院医学伦理委员会已批准本研究。
1.2 手术方法 A组患者行内镜下电凝切除术治疗:通过内视镜[奥林巴斯贸易(上海)有限公司,型号:OLYMPUSCF-H290I]探查、确认患者息肉位置,距息肉2 mm处,用圈套器套扎息肉基底部,将息肉使用电凝切除,切除时需达到黏膜上层(注意避免损伤肌层),然后进行常规电凝止血、抗感染。B组行内镜下黏膜切除术:通过内视镜探查息肉情况,在息肉基底部选取位点(1至4个),于位点处注射亚甲蓝注射液(济川药业集团有限公司,国药准字H32024827,规格:2 mL∶20 mg)+250 mL生理盐水配比溶液,注射时针尖需穿入黏膜下层,注射量依据患者病灶大小决定,观察到息肉基底部隆起后,黏膜、肌层分离,插入圈套器固定息肉基底部,电凝切除息肉,根据息肉的大小选择切除次数,根据出血情况选择相应的止血方式(钛夹、去甲肾上腺素溶液)。术后常规抗感染,观察至出院并随访6个月。
1.3 观察指标 ⑴息肉切除情况。统计息肉整块切除率:于内视镜下观察并整块切除病变组织,得到一个完整的病理组织标本;完整切除率:完全切除息肉,经病理检查提示样本基底和外侧边界均无病变累及[5]。⑵围术期指标。统计患者术中出血量,统计并比较患者息肉切除所耗时间、术后患者进食、肠鸣音恢复的时间,以及患者住院时间等。⑶炎症因子。于手术前与手术后1 d,常规采集所有患者5 mL肘静脉血,静置后置于离心机中,设置离心时间为10 min,离心转速为3 000 r/min,离心取上层血清,利于酶联免疫吸附试验法检测血清C-反应蛋白(CRP)、降钙素原(PCT)、白细胞介素-6(IL-6)含量。⑷并发症。统计患者黏膜肌层损伤、感染、出血、切口过深的发生情况。⑸复发。随访期间,内镜下复查,若发现胃肠内镜下有新发息肉组织,则为复发,统计复发率[6]。
1.4 统计学方法 使用SPSS 26.0统计学软件分析数据,计数资料以[例(%)]表示,组间比较行χ2或Fisher精确概率检验;计量资料以( x ±s)表示,进行t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者息肉切除情况比较 A、B组患者整块切除率分别为82.98%(39/47)、97.92%(47/48),完整切除率分别为85.11%(40/47)、100.00%(48/48)。与A组比,B组整块切除率、完整切除率均更高,差异均有统计学意义(χ2=4.560、5.690,均P<0.05)。
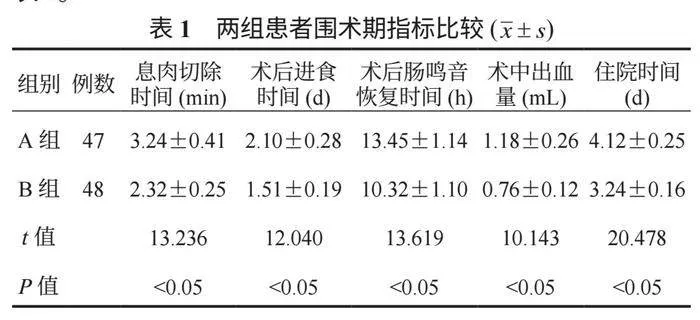
2.2 两组患者围术期指标比较 与A组比,B组患者息肉切除、术后进食、术后肠鸣音恢复、住院等时间均缩短,术中出血量减少,差异均有统计学意义(均P<0.05),见表1。
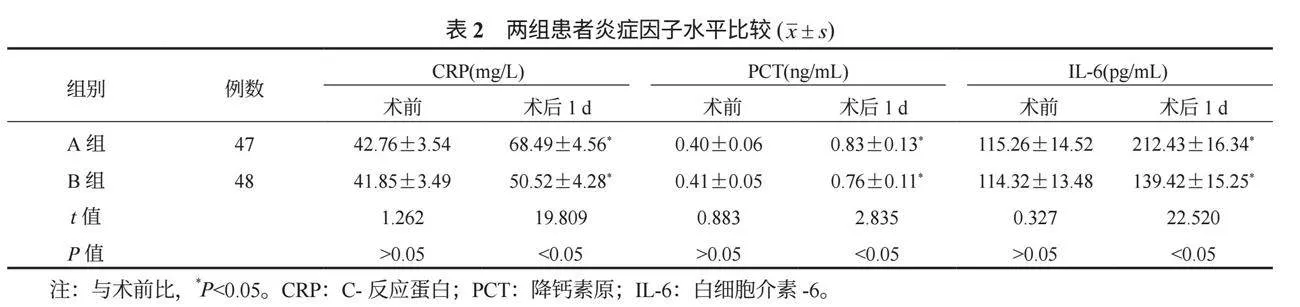
2.3 两组患者炎症因子水平比较 术后1 d,两组患者相较于术前血清CRP、IL-6、PCT含量均呈升高趋势,但整体上B组升高幅度小于A组,术后1 d上述炎症因子含量B组均较低,差异均有统计学意义(均P<0.05),见表2。
2.4 两组患者并发症与复发情况比较 两组间比较,B组患者并发症总发生率(6.25%)相比较于A组(21.28%)更低,差异有统计学意义(P<0.05);两组复发率比较(A组0.00%对比B组2.08%),差异无统计学意义(P>0.05),见表3。
3 讨论
迄今为止,老年胃肠道息肉确切病因尚不完全清楚,患者发病早期通常不会表现出明显症状,但若患者未接受及时的治疗,后期容易导致消化道出血,甚至会发生癌变。内镜下电凝切除术是治疗老年胃肠道息肉的常用手段,手术步骤简单且易掌握,通过高频电流产生热效应,可凝固组织蛋白和血管,切除息肉,缓解患者临床症状,控制病情,但术后易发生并发症,临床应用有所受限;此外,切除深度一直是该术式难点,由于内镜下电凝切除术切除深度较难把握,因此术中可能会导致病灶切除不完全或消化道穿孔等,其手术效果较大程度上取决于手术医师的临床经验与手术技巧;加之,老年患者随年龄的增长,自身器官功能降低或退化,机体免疫系统抵抗力低下等,也会导致息肉切除术围术期出现各种感染性并发症,影响手术效果与术后康复[7],因此,临床仍需继续探寻更为安全、有效的适宜于老年群体胃肠道息肉根除的手术治疗方案。
内镜下黏膜切除术随着现代微创诊疗技术的不断发展而产生的,其是一种新型微创术式,已逐步应用于临床,主要治疗机制为,通过将液体注射到黏膜组织,将膨胀的息肉组织与正常组织分离,从固有肌层将黏膜分离,随之利用准备好的圈套器完整、准确地套好黏膜组织,并准确切除。与内镜下电凝切除术相比,内镜下黏膜切除术利用套圈器快速切除息肉组织,因此息肉整块切除率相对较高;同时内镜下黏膜切除术手术视野清晰,可以明确病灶范围,息肉切率高的同时避免对周围组织造成损伤,因此整体手术创伤相对较小,利于减少手术所致的出血,减轻手术操作对患者机体的创伤,从而也有利于患者术后的快速康复[8]。通过对比本研究中相关数据,统计学结果显示,与A组比,B组整块切除率、完整切除率均更高;与A组比,B组患者围术期相关指标改善效果均更好,这提示老年胃肠道息肉患者经内镜下黏膜切除术治疗可有效提高息肉切除率,改善围术期指标。
老年胃肠道息肉患者经内镜治疗,会在一定程度上损伤胃肠道黏膜,激活相关信号传导通路,出现炎症因子聚集现象,合成释放大量PCT、CRP、IL-6等炎症因子,导致其水平异常升高。相较于内镜下黏膜切除术,内镜下电凝切除术术中很容易由于切除深度控制不当,伤及胃肠道黏膜组织,产生手术创伤,导致手术应激损伤与组织炎症反应,增加感染风险;此外,内镜下电凝切除术术中电凝时间也不好把控,很可能会由于电凝时间过长,导致黏膜下血管受到灼烧伤,血管细胞因此发生变性坏死,随着电凝时间延长,灼烧伤加重,细胞坏死范围扩大,会造成术后出血及术后伤口感染等并发症的发生[9]。与内镜下电凝切除术相比,内镜下黏膜切除术尽可能避免切除息肉时损伤黏膜肌层,减少胃肠道黏膜损伤,减轻对机体的刺激,下调PCT、CRP、IL-6水平,弱化机体炎症反应,减少黏膜肌层损伤,降低感染、出血等并发症发生率[10]。本研究结果显示,与A组比,B组患者血清PCT、CRP、IL-6水平及并发症总发生率均更低,这提示对于老年胃肠道息肉患者来说,与内镜下电凝切除术相比,内镜下黏膜切除术可减轻炎症反应,减少并发症的发生,安全性较高。
本研究结果还显示,B组复发率高于A组,但组间相比,差异无统计学意义,这说明两种治疗方式对老年胃肠道息肉患者均有良好的预后效果,且不易复发。分析其原因在于,内镜下电凝切除术、内镜下黏膜切除术均具有较高的息肉切除率,且通过整块切除,患者疾病不易复发。但需注意的是,针对较扁平黏膜层息肉,由于其无明显蒂部结构,在进行内镜下黏膜切除时要特别注意切除深度,尽量减少切除残留,避免复发[11]。
综上,老年胃肠道息肉患者经内镜下黏膜切除术、内镜下电凝切除术治疗,其复发率均较低,但与内镜下电凝切除术相比,内镜下黏膜切除术可有效提高息肉整块切除率和完整切除率,改善围术期指标,减轻炎症反应,减少并发症的发生,安全性高,可在临床推广使用。
参考文献
荣培姣, 黄莉尤, 陆浩, 等. 结肠息肉内镜下黏膜切除术与高频电切术的疗效比较[J]. 解放军预防医学杂志, 2019, 37(6): 53-54.
华婷琰, 华娴, 闵寒, 等. 内镜下黏膜切除术治疗胃息肉的疗效及对血清ProGRP、PGI水平的影响[J]. 现代生物医学进展, 2023, 23(9): 1731-1735.
刘湘珂, 袁惠. 内镜下黏膜切除术治疗胃肠道息肉对患者红细胞免疫功能、炎性因子的影响分析[J]. 贵州医药, 2020, 44(10): 1558-1559.
陈孝平, 汪建平, 赵继宗. 外科学[M]. 9版. 北京: 人民卫生出版社, 2018: 685-687.
袁琰. 内镜下黏膜切除术治疗胃肠道息肉的效果及安全性研究[J]. 中外医学研究, 2020, 18(7): 129-131.
罗秀清. 理气六君子汤联合穴位埋线对行大肠息肉内镜切除术患者的辅助治疗效果及其对复发的影响[J]. 临床合理用药杂志, 2020, 13(36): 135-137.
梅长红,张鹏, 许庆. 内镜下黏膜切除术、内镜下高频电切术治疗结肠息肉的效果比较[J]. 现代消化及介入诊疗, 2019, 24(5): 514-517.
王小英, 邓大一. 内镜下黏膜切除术治疗胃肠道息肉的手术效果及对患者胃肠道激素水平的影响研究[J]. 中国现代药物应用, 2024, 18(1): 45-48.
高元平, 郝卫刚, 王轶佳, 等. 内镜下黏膜切除术对胃肠道息肉患者红细胞免疫功能和炎性细胞因子的影响[J]. 胃肠病学, 2019, 24(6): 366-368.
李成坤, 孟凡军. 内镜下黏膜切除术对老年患者胃肠道息肉切除后红细胞免疫功能、炎性因子影响[J]. 临床军医杂志, 2020, 48(9): 1024-1026.
刘德仁, 钟瑞妹, 刘加宁, 等.内镜下黏膜切除术与圈套器冷切除术治疗结肠息肉的疗效对比[J]. 系统医学, 2023, 8(12): 145-149.

