破膜后头孢唑林治疗对孕晚期B族链球菌感染患者血清炎症因子及凝血功能的影响



【摘要】 目的:探究破膜后头孢唑林治疗对孕晚期B族链球菌感染患者血清炎症因子及凝血功能的影响。方法:选取2021年6月—2023年6月阳江市妇幼保健院收治的100例孕晚期B族链球菌感染患者,用信封法将患者分为两组,每组50例。两组均给予对症分娩干预,破膜后,对照组患者使用青霉素治疗,研究组使用头孢唑林治疗。对两组血清炎症因子水平、凝血功能因子水平、产后相关指标、孕妇不良事件及新生儿结局进行记录。结果:治疗前,对照组和研究组白细胞计数、白介素-6及降钙素原水平比较,差异均无统计学意义(P>0.05);治疗后,两组各项指标均降低,研究组均低于对照组,差异均有统计学意义(P<0.05)。治疗前对照组与研究组凝血酶原时间、国际标准化比率、活化部分凝血活酶时间及凝血酶时间比较,差异均无统计学意义(P>0.05);治疗后,研究组患者凝血酶原时间、活化部分凝血活酶相较于治疗前均延长,研究组均长于对照组,国际标准化比率升高,研究组高于对照组,差异均有统计学意义(P<0.05)。研究组和对照组产后出血量比较,差异无统计学意义(P>0.05);研究组恶露时间短于对照组,恶露量均少于对照组,差异均有统计学意义(P<0.05)。研究组与对照组中转剖宫产、分娩时发热、产后发热、绒毛膜羊膜炎、羊水污染、会阴侧切发生率比较,差异均无统计学意义(P>0.05);研究组产褥感染显著低于对照组,差异有统计学意义(P<0.05)。两组新生儿肺炎、新生儿败血症、病理性黄疸、窒息及脑膜炎发生率比较,差异均无统计学意义(P>0.05)。结论:在孕晚期B族链球菌感染的患者中,破膜后使用头孢菌素类抗生素头孢唑林治疗,能够显著降低患者的血清炎症因子水平,改善凝血功能,减少产褥感染的发生,同时不会对新生儿健康产生不良影响。
【关键词】 抗生素 孕晚期 B族链球菌感染 凝血功能
Effect of Cefazolin Treatment after Rupture of Membranes on Serum Inflammatory Factors and Coagulation Function in Patients with Group B Streptococcal Infection in Late Pregnancy/LIANG Yanmei, ZHANG Yuanfeng, AI Hongyun, ZHANG Yuan. //Medical Innovation of China, 2024, 21(21): 0-014
[Abstract] Objective: To explore the effect of Cefazolin treatment after rupture of membranes on serum inflammatory factors and coagulation function in patients with group B streptococcal infection in late pregnancy. Method: A total of 100 patients with group B streptococcal infection in late pregnancy admitted to Yangjiang Maternal and Child Health Hospital from June 2021 to June 2023 were selected and divided into two groups by envelope method, with 50 cases in each group. Both groups were given symptomatic delivery intervention. After rupture of membranes, the patients in the control group were treated with Benzylpenicillin, and the study group was treated with Cefazolin. Serum inflammatory factors levels, coagulation function factors levels, postpartum related indicators, maternal adverse events and neonatal outcomes were recorded in the two groups. Result: Before treatment, there were no significant differences in leukocyte count, interleukin-6 and calcitonin levels between control group and study group (P>0.05). After treatment, all indexes of both groups were decreased, and those in the study group were lower than those in the control group, the differences were statistically significant (P<0.05). Before treatment, there were no significant differences in prothrombin time, international standardized ratio, activated partial thrombin time and thrombin time between the control group and the study group (P>0.05). After treatment, the prothrombin time and activated partial thrombin time in the study group were longer than those before treatment, and those in the study group were longer than those in the control group, the international standardized ratio was increased, and that in the study group was higher than that in the control group, the differences were statistically significant (P&l6+j0YTI02uVsnV06N3sFsQ==t;0.05). There was no significant difference in postpartum blood loss between the study group and the control group (P>0.05). The lochia time of study group was shorter than that of control group, and the lochia volume was less than that of the control group, the differences were statistically significant (P<0.05). There were no significant differences in the incidences of transit cesarean section, fever during delivery, postpartum fever, chorionic amnionitis, amniotic fluid contamination and lateral episiotomy between the study group and the control group (P>0.05). The incidence of puerperal infection in the study group was significantly lower than that in the control group, the difference was statistically significant (P<0.05). There were no significant differences in the incidences of neonatal pneumonia, neonatal septicemia, pathological jaundice, asphyxia and meningitis between the two groups (P>0.05). Conclusion: In patients with group B streptococcal infection in late pregnancy, treatment with cephalosporin antibiotic of Cefazolin after rupture of membranes can significantly reduce the levels of serum inflammatory factors in patients, improve coagulation function, reduce the occurrence of amniotic fluid contamination, and do not have adverse effects on newborn health.
[Key words] Antibiotics Late pregnancy Group B streptococcus infection Coagulation function
First-author's address: Department of Maternity Unit, Yangjiang Maternal and Child Health Hospital, Yangjiang 529500, China
doi:10.3969/j.issn.1674-4985.2024.21.003
B族链球菌是孕晚期孕妇及新生儿感染的主要病原体之一,其可导致严重的并发症,包括新生儿败血症、脑膜炎和肺炎等[1-3]。调查研究显示,孕晚期孕妇B族链球菌感染率达40%,是影响孕晚期孕妇和胎儿安全的重要因素[4-5]。抗生素治疗作为一种常用的治疗手段,被广泛应用于孕晚期B族链球菌感染患者中[6]。目前临床中多使用青霉素、克林霉素等抗生素进行治疗,其可有效抑制B族链球菌增殖,减少并发症发生[7]。有研究认为抗生素使用会增加耐药菌感染及正常菌群失调风险[8];另外一些学者认为,足量、足疗程抗生素治疗可以有效清除B族链球菌,降低不良妊娠结局的风险[9]。但不同种类抗生素的临床获益差异仍不明确。基于此,为进一步探究破膜后抗生素治疗对孕晚期B族链球菌感染患者的安全性及有效性,本研究对比了破膜后接受不同抗生素治疗患者的血清炎症因子水平、凝血功能因子水平、母婴结局,现将研究结果报道如下。
1 资料与方法
1.1 一般资料
本研究纳入2021年6月—2023年6月阳江市妇幼保健院收治的100例孕晚期B族链球菌感染患者。(1)纳入标准:①单胎、头位、宫内妊娠;②行阴道及直肠分泌物检查,并进行病原学检查,确诊为B族链球菌感染;③入组前3个月内未接受抗生素治疗;④经临床评估,母体健康且具有阴道分娩的条件(产道骨盆形状正常,可允许胎儿通过,无子宫结构异常,产力充足),胎儿发育正常,且有阴道分娩的意愿。(2)排除标准:①合并严重妊娠病;②存在脏器功能不全;③存在认知障碍,无法正常沟通交流;④对本研究用药存在过敏反应。用信封法将患者分为两组,每组50例。本研究经本院医学伦理委员会批准进行,患者及家属均知情同意。
1.2 方法
所有患者均予对症分娩干预,包括刺激宫缩、人工破膜等基础治疗。对照组在基础治疗上于羊膜破裂后予青霉素(生产厂家:华北制药股份有限公司,批准文号:国药准字H13020657,规格:80万单位)静脉注射治疗,青霉素首次负荷量500万单位/次,之后300万单位/次,1次/4 h,至分娩结束。研究组在基础治疗上于破膜后予头孢唑林(生产厂家:深圳立健药业有限公司,批准文号:国药准字H20143067,规格:1.0 g)静脉注射治疗,首次负荷量为2 g,之后1 g/次,1次/8 h,至分娩结束。
1.3 观察指标及判定标准
(1)对两组患者治疗前后(生产当天、产后3 d)的血清炎症因子(白细胞计数、白介素-6、降钙素原)水平、凝血功能因子(凝血酶时间、活化部分凝血活酶时间、凝血酶原时间及国际标准化比率)进行检测并比较组间差异。(2)对患者进行追踪随访,比较两组产后相关指标(产后出血量、恶露时间、恶露量)及母婴结局(孕妇不良事件及新生儿结局)。
所有受试者于清晨空腹状态下采集外周静脉血,采用全自动血细胞分析仪(BC-5180,迈瑞医疗)检测白细胞计数水平;采用酶联免疫吸附试验(ELISA)检测白介素-6、降钙素原水平,试剂盒均购于上海罗氏公司;采用全自动凝血分析仪(CX-9000,迈瑞医疗)检测凝血功能因子。
1.4 统计学处理
使用SPSS 23.0软件进行数据处理。计数资料如生产经历、母婴结局等以率(%)表示,进行字2检验;计量资料如血清炎症因子、凝血功能因子等以(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验。P<0.05为差异有统计学意义。
2 结果
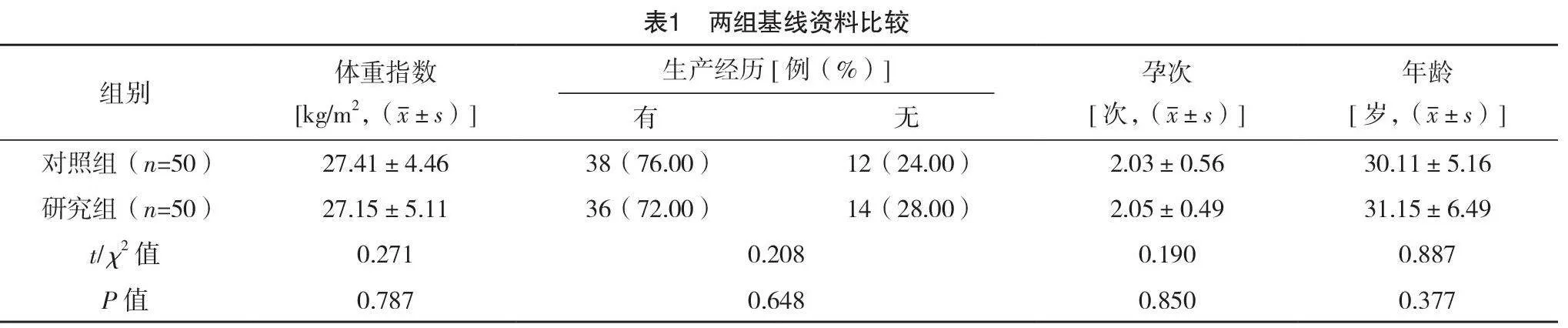
2.1 两组基线资料比较
两组基线资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
2.2 两组血清炎症因子水平比较
治疗前,对照组和研究组白细胞计数、白介素-6及降钙素原水平比较,差异均无统计学意义(P>0.05);治疗后,两组各项指标均降低,研究组均低于对照组,差异均有统计学意义(P<0.05)。见表2。
2.3 两组凝血指标比较
治疗前对照组与研究组凝血酶原时间、国际标准化比率、活化部分凝血活酶时间及凝血酶时间比较,差异均无统计学意义(P>0.05);治疗后,两组凝血酶原时间、活化部分凝血活酶时间相较于治疗前均延长,研究组均长于对照组,国际标准化比率均升高,研究组高于对照组,差异均有统计学意义(P<0.05)。治疗后,两组凝血酶时间比较,差异无统计学意义(P>0.05)。见表3。
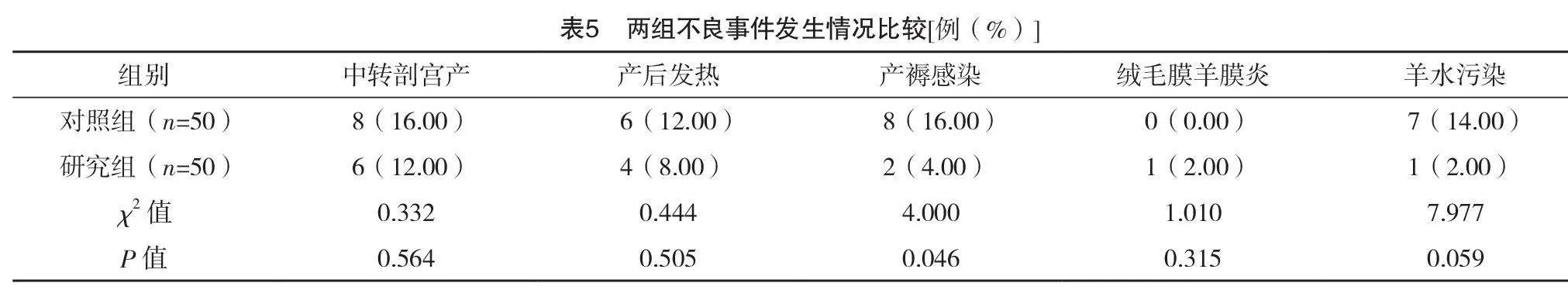
2.4 两组产后相关指标比较
研究组和对照组产后出血量比较,差异无统计学意义(P>0.05);研究组恶露时间短于对照组,恶露量少于对照组,差异均有统计学意义(P<0.05)。见表4。
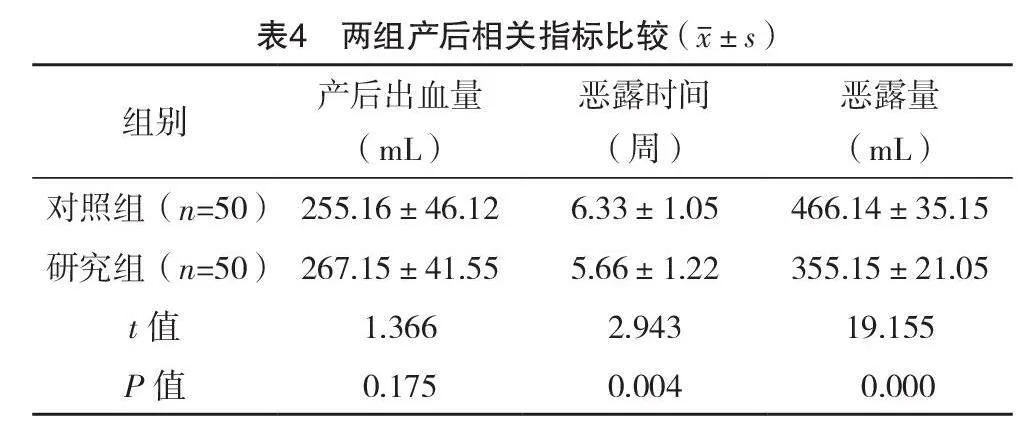
2.5 两组不良事件发生情况比较
对照组和研究组分娩时发热发生率分别为11.90%(5/42)、4.55%(2/44),会阴侧切发生率分别为33.33%(14/42)、29.55%(13/44)。研究组与对照组会阴侧切、分娩时发热、中转剖宫产、产后发热、绒毛膜羊膜炎、羊水污染发生率比较,差异均无统计学意义(P>0.05);研究组产褥感染发生率显著低于对照组,差异有统计学意义(P<0.05)。见表5。
2.6 两组新生儿不良结局发生情况比较
两组新生儿肺炎、新生儿败血症、病理性黄疸、窒息及脑膜炎发生率比较,差异均无统计学意义(P>0.05),见表6。
3 讨论
B族链球菌是人体内一种常见的细菌,可以存在于消化道和生殖道中[10-11]。在一些情况下,尤其是在孕晚期,容易感染B族链球菌,从而威胁母亲及胎儿的健康[12]。目前关于孕晚期感染B族链球菌的具体机制尚未十分明确,多数认为与以下因素相关:孕晚期孕妇的激素水平变化,可能导致孕妇阴道和直肠中的细菌群落发生改变,使得B族链球菌繁殖和感染机会增加[13];孕妇生殖道在孕晚期会变得更加湿润和碱性,这为B族链球菌提供了更适宜的生长环境,从而增加了其感染风险[14];此外,孕妇的免疫系统在孕期会发生一系列调节,以保护胎儿免受免疫攻击[15],然而,这种免疫调节可能会导致孕妇对细菌的抵抗力下降,增加B族链球菌感染的风险。抗生素治疗是孕晚期B族链球菌感染的主要治疗方式,然而关于不同种类抗生素临床使用的有效性及安全性仍然存在争议。本研究探究破膜后不同抗生素治疗对孕晚期B族链球菌感染患者血清炎症因子及凝血功能的影响,以期为孕晚期B族链球菌感染的临床治疗提供理论依据。
本研究结果显示,研究组白细胞计数、白介素-6、降钙素原水平均低于对照组,说明破膜后应用头孢菌素类抗生素头孢唑林治疗可以有效下调孕晚期B族链球菌感染患者的炎症指标水平,这与相关研究结果一致[16]。B族链球菌是一种常见的条件致病菌,与青霉素相比,头孢菌素类抗生素可以更有效抑制细菌的生长和繁殖,从而降低炎症反应程度,抑制炎症介质的释放和炎症细胞的活化,使炎症细胞水平降低。
血液高凝状态是一种正常的妊娠期生理反应。在妊娠期间,女性体内的凝血因子会增加,这是为了在分娩时减少出血量并保护母体的一种自然机制。血液高凝状态的程度会随着孕周的增加而逐渐增强。研究显示,B族链球菌感染后,会产生黏附因子、侵袭因子、透明质酸酶等毒力因子,进而引发孕妇体内的炎症反应,而炎症反应会激活凝血系统,导致凝血因子的产生和激活增加,从而导致血液更容易凝结,增加血栓形成的风险[17]。此外,B族链球菌感染还可导致孕妇体内的血小板功能发生改变,促进血小板聚集和活化增加,从而增加血栓形成的风险[18]。本研究结果显示,破膜后对孕晚期B族链球菌感染患者实施头孢唑林治疗能有效改善凝血功能。头孢唑啉和青霉素作用机制均为抑制细菌细胞壁合成的酶活性,导致细菌细胞壁的合成和修复受阻,最终导致细菌死亡。但二者对细菌的靶点具有不同的特异性,前者对革兰阳性菌有较强的活性,而青霉素类抗生素对细菌细胞壁合成酶的抑制作用较广泛,不仅包括革兰阳性菌和部分革兰阴性菌,还包括其他一些非典型细菌。因此,青霉素类抗生素的特异性较低,也使得细菌容易出现抗生素抵抗现象。故相较于青霉素,头孢唑林对B族链球菌的抑菌效果更好,可有效减少毒力因子的产生,减轻炎症反应,从而降低凝血功能的激活及血小板活化,改善凝血功能。
本研究显示,研究组产褥感染发生率低于对照组,恶露时间短于对照组,恶露量少于对照组,说明破膜后对孕晚期B族链球菌感染患者应用头孢唑林治疗,能降低产褥感染发生率。在分娩过程中,B族链球菌可能会进入子宫和其他生殖道组织,导致产褥感染,引起产妇发热、恶露异常等[19]。破膜后头孢菌素类抗生素治疗可以更有效杀死或抑制B族链球菌的生长,从而控制感染的扩散,阻止细菌进一步侵入子宫和其他生殖道组织[20],进而降低产褥感染的发生率,而产褥感染的降低也有助于减少产后恶露量,缩短恶露时间。
目前针对妊娠晚期B族链球菌感染孕妇使用抗生素进行产程干预安全性的担忧和争议主要有以下方面。抗生素的使用可能导致病原体耐药性增强,长期和过度使用抗生素可能使细菌产生耐药基因,从而减弱抗生素的疗效,增加胎儿感染的风险;其次,抗生素使用与孕妇过敏反应、胃肠道不适和其他不良反应的风险增加有关,且可能会对胎儿产生不良影响。但本研究不良分娩结局比较显示,破膜后对孕晚期B族链球菌感染患者使用头孢唑林治疗不会对新生儿健康产生影响,具有较好的安全性。
综上所述,破膜后对孕晚期B族链球菌感染患者使用头孢菌素类抗生素头孢唑林治疗,能有效降低患者血清炎症因子水平,改善凝血功能,减少产褥感染和羊水污染的发生率,同时不会对新生儿健康产生不良影响。
参考文献
[1] RAABE V N,SHANE A L.Group B streptococcus (streptococcus agalactiae)[J].Microbiology Spectrum,2019,7(2):10.
[2] YUAN X,LIU H,LIU J,et al.Pathogenic mechanism, detection methods and clinical significance of group B streptococcus[J].Future Microbiology,2021,16(9):671-685.
[3] GONÇALVES B P,PROCTER S R,PAUL P,et al.Group B streptococcus infection during pregnancy and infancy: estimates of regional and global burden[J/OL].The Lancet Global Health,2022,10(6):e807-e819.https://pubmed.ncbi.nlm.nih.gov/35490693/.
[4]余清源.妊娠晚期孕妇B族溶血性链球菌感染对孕产妇母婴结局及凝血功能的影响[J].血栓与止血学,2020,26(1):82-83.
[5]张云霞,吴东宁,杜英,等.妊娠晚期孕妇阴道微生态失调与B族链球菌感染对母婴结局的影响[J].中国计划生育学杂志,2020,28(7):1104-1107.
[6] DHUDASIA M B,FLANNERY D D,PFEIFER M R,et al.
Updated guidance: prevention and management of perinatal group B streptococcus infection[J/OL].Neo Reviews,2021,22(3):e177-e188.https://pubmed.ncbi.nlm.nih.gov/33649090/.
[7] MEI J Y,SILVERMAN N S.Group B streptococcus in pregnancy[J].Obstetrics and Gynecology Clinics of North America, 2023,50(2):375-387.
[8] MENICHINI D,CHIOSSI G,MONARI F,et al.Supplementation of probiotics in pregnant women targeting group B streptococcus colonization: a systematic review and meta-analysis[J].Nutrients,2022,14(21):4520.
[9]陶梦佳,秦梦路,王佳洁.妊娠晚期B族链球菌感染状况及产时抗生素预防应用对妊娠结局的影响[J].川北医学院学报,2022,37(8):1082-1085.
[10] LIU Y,LIU J.Group B streptococcus: virulence factors and pathogenic mechanism[J].Microorganisms,2022,10(12):2483.
[11] DAVIES H G,CARRERAS-ABAD C,LE DOARE K,et al.
Group B streptococcus: trials and tribulations[J].Pediatric IEZq5+fFwAwjS+JPV8AXgfMalOOYf+RjXQr26v3j1Aoc=nfectious Disease Journal, 2019,38(6S):S72-S76.
[12] DOTTERS-KATZ S K,KULLER J,HEINE R P,et al.Group B streptococcus and pregnancy: critical concepts and management nuances[J].Obstetrical Gynecological Survey,2022,77(12):753-762.
[13] NOYOLA-MARTÍNEZ N,HALHALI A,BARRERA D.Steroid hormones and pregnancy[J].Gynecological Endocrinology,2019,35(5):376-384.
[14]黄亚军,张艳彬,赵艳丽,等.妊娠期生殖道B族链球菌感染患者阴道微生态、血清炎性因子变化及母婴结局调查[J].中国微生态学杂志,2020,32(4):455-460.
[15] SAITO S.Reconsideration of the role of regulatory T cells during pregnancy: differential characteristics of regulatory T cells between the maternal-fetal interface and peripheral sites and between early and late pregnancy[J].Medical Principles and Practice,2022,31(5):403-414.
[16]袁志平,来汉江,沈丽萍.萧山区基层医院围产期孕妇B族链球菌筛查及流行病学研究[J].中国性科学,2022,31(2):86-89.
[17] HUEBNER E M,GUDJÓNSDÓTTIR M J,DACANAY M B,
et al.Virulence, phenotype and genotype characteristics of invasive group B streptococcus isolates obtained from Swedish pregnant women and neonates[J].Annals of Clinical Microbiology and Antimicrobials,2022,21(1):43.
[18] JAHN K,SHUMBA P,QUACH P,et al.Group B streptococcal hemolytic pigment impairs platelet function in a two-step process[J].Cells,2022,11(10):1637.
[19]苏涛.围产期B族链球菌感染与高危妊娠并发产褥感染的关系[J].中国临床医生杂志,2022,50(2):224-226.
[20]刘叶,张文亮,刘旭静,等.新生儿羊水Ⅲ度胎粪污染风险因素及对新生儿结局影响[J].中国计划生育学杂志,2023,31(6):1440-1444.
(收稿日期:2024-01-05) (本文编辑:陈韵)

