院内儿童感染性腹泻发生影响因素及其发生风险的列线图模型
马孟琦,杨 弋
医院感染指患者住院期间发生的感染,不但严重影响患者身体健康,还会增加医疗成本及经济负担,应引起临床广泛关注[1]。感染性腹泻是医院感染中常见类型,临床主要表现为腹痛、排便频率增加,少数患者还会伴有电解质紊乱、发热、休克等症状,危及患者生命安全[2-3]。此外,感染性腹泻还具有高传染性,可通过粪-口、呼吸道飞沫、气溶胶等方式进行传播,极易引起医院感染的暴发[4]。且儿童免疫力低下,胃肠道功能尚未发育完全,更是感染性腹泻高危人群[5]。因此,临床应对儿童感染性腹泻做到早预防、早发现、早处理,有效控制院内儿童感染性腹泻暴发。但目前临床关于儿童住院期间感染性腹泻影响因素的研究较少,无法为医院感染管理提供足够依据。基于此,本研究探讨院内儿童感染性腹泻相关影响因素,为加强医院感染管理、降低院内儿童感染性腹泻发生风险提供参考。
1 资料与方法
1.1 研究对象
收集秦皇岛市妇幼保健院2020年4月—2023年4月996例住院患儿临床资料,按住院期间是否发生感染性腹泻分为发生组72例与未发生组924例。住院期间感染性腹泻判断标准:入院48 h后出现稀便或水样便,大便频率超过每日3次;可伴有呕吐、发热、食欲不振、腹痛、恶心及全身不适等症状;便常规每高倍视野白细胞>10个。996例中男536例,女460例;年龄0.5~12(6.35±2.14)岁;户籍:农村322例,城市674例;体质量指数15.85~23.55(19.85±1.17)kg/m2。发生组纳入标准:符合感染性腹泻诊断标准[6];符合院内感染诊断标准[1];经便常规检查等确诊感染性腹泻;临床资料完整。排除标准:化疗、抗菌药物、心理紧张等非感染因素引发的腹泻;入院24 h内出现腹泻者;合并自身免疫性疾病;合并其他感染性疾病。未发生组纳入标准:临床资料完整。排除标准:合并自身免疫性疾病;合并感染性疾病。本研究经秦皇岛市妇幼保健院医学伦理委员会审核批准(伦理批准号:QHDFY-2023031013),患儿家长均知情同意。
1.2 资料收集
1)一般资料:采用院内自制一般资料调查问卷,由培训合格的调查员通过查阅临床资料、打电话询问患儿父母的方式收集患儿性别、年龄、疾病类型、体质量指数、户籍、腹泻史、餐具是否消毒、主要陪护人文化程度、家庭人均月收入、餐前便后是否洗手、饮食类型、住院时间、父母餐前便后是否洗手、病房是否每日通风消毒、患儿饮食来源、病房条件、肠道菌群是否失调等一般资料。体质量指数≤18.4 kg/m2为消瘦;肠道菌群失调诊断标准[7]:临床表现为腹胀、腹泻或腹痛,便检查球菌比例>40%或双歧杆菌∶肠杆菌<1∶3,或非正常细菌(如酵母菌、艰难梭菌和葡萄球菌等)明显增多。
2)实验室指标:于患儿出现感染性腹泻后采集空腹静脉血3 mL,其中一部分采用流式细胞仪测定CD4+、CD8+,并计算CD4+/CD8+;另一部分3 000 r/min离心12 min(离心半径10 cm)取血清,以酶联免疫吸附试验测定白细胞介素-17(IL-17);于患儿出现感染性腹泻后收集粪便标本2 g,采用酶联免疫吸附试验测定粪便中分泌型免疫球蛋白A(sIgA)含量。
3)病原菌检测:住院患儿出现腹泻症状后立即采集新鲜大便5~10 mL送检验科。a.病毒学鉴定:以轮状病毒抗原检测试剂盒中配套处理液稀释大便标本(稀释10倍),以酶联免疫吸附试验测定标本中轮状病毒;以快速全自动核酸分离纯化系统(上海金鹏分析仪器有限公司,型号:KEEBIO-P32)分离纯化标本中病毒RNA,依据《全国病毒性腹泻监测方案》设计星状病毒、杯状病毒、腺病毒核酸引物序列,参照反转录试剂盒及聚合酶链反应(PCR)说明书进行反转录PCR,并将阳性产物送至测序中心测定。b.细菌分离鉴定:将大便样本接种于缓冲蛋白胨水增菌液、碱性蛋白胨水、亚硒酸盐胱氨酸增菌液、RC肉汤培养基、麦康凯液体培养基中,恒温培养24 h,转接至沙门、志贺菌属琼脂培养基、硫柠胆蔗琼脂培养基、三糖铁琼脂培养基,进行沙门菌、志贺菌、霍乱弧菌、副溶血弧菌、肠杆菌分离培养;接着将可疑菌株转接至营养琼脂培养基中进行分离纯化培养,以全自动细菌鉴定系统(美国BD公司,型号:Phoenix M50)确定分离纯化细菌的鉴定。试剂盒由青岛海博生物技术有限公司提供。
1.3 观察指标
1)调查院内儿童感染性腹泻发生率;2)分析院内儿童感染性腹泻发生的影响因素;3)建立预测院内儿童感染性腹泻发生风险的列线图模型;4)评价列线图模型对院内儿童感染性腹泻发生的预测效能。
1.4 统计学方法
2 结果
2.1 院内儿童感染性腹泻发生情况
996例患儿住院期间72例发生感染性腹泻,发生率为7.23%,其中48例为病毒感染,病毒分布:人轮状病毒27.78%(20/72)、诺如病毒20.83%(15/72)、人杯状病毒9.72%(7/72)、人腺病毒5.56%(4/72)、人星状病毒2.78%(2/72);24例为细菌感染,细菌分布:沙门菌13.89%(10/72)、大肠埃希菌9.72%(7/72)、致病弧菌6.94%(5/72)、志贺菌2.78%(2/72)。
2.2 影响院内儿童感染性腹泻单因素分析
发生组和未发生组在性别、疾病类型、户籍、陪护人文化程度、家庭人均月收入、患儿饮食来源、病房条件方面比较差异无统计学意义(P>0.05);2组在年龄、体质量指数、餐前便后洗手、餐具消毒、腹泻史、饮食类型、住院时间、父母餐前便后洗手、病房每日通风消毒、肠道菌群失调及sIgA、IL-17、CD4+/CD8+水平方面比较差异有统计学意义(P<0.05,P<0.01)。见表1。

表1 是否发生院内感染性腹泻儿童一般及临床资料比较
2.3 院内儿童感染性腹泻预测因素筛选
根据开发队列单因素分析中有意义的变量,使用Lasso回归分析从13个变量中筛选出非零系数的预测变量,在最小均方误差的λ和最小距离标准误差的λ为0.019时,筛选出9个非零系数的预测变量,此时Lasso回归模型最适合。筛选的预测变量包括年龄、体质量指数、餐前便后洗手、住院时间、病房每日通风消毒、肠道菌群失调、sIgA、IL-17、CD4+/CD8+。见图1、图2。
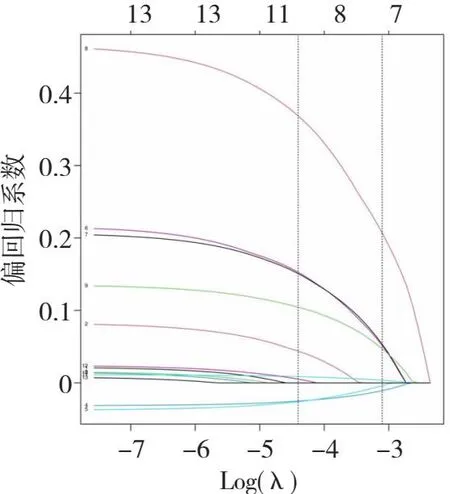
图1 院内儿童感染性腹泻影响因素Lasso回归筛选变量动态过程图

图2 院内儿童感染性腹泻影响因素交叉验证最佳参数λ选择过程图
2.4 影响院内儿童感染性腹泻多因素Logistic回归分析
以患儿住院期间是否发生感染性腹泻为因变量(否=0,是=1),以Lasso筛选出的预测因素作为自变量行多因素Logistic回归分析。结果显示,年龄<3岁、体质量指数≤18.4 kg/m2、餐前便后未洗手、病房未每日通风消毒、肠道菌群失调、sIgA≤7.27 μg/mL、CD4+/CD8+≤1.55是院内儿童感染性腹泻发生的危险因素,住院时间<3 d、IL-17≤11.74 pg/mL是院内儿童感染性腹泻发生的保护因素(P<0.01)。见表2。
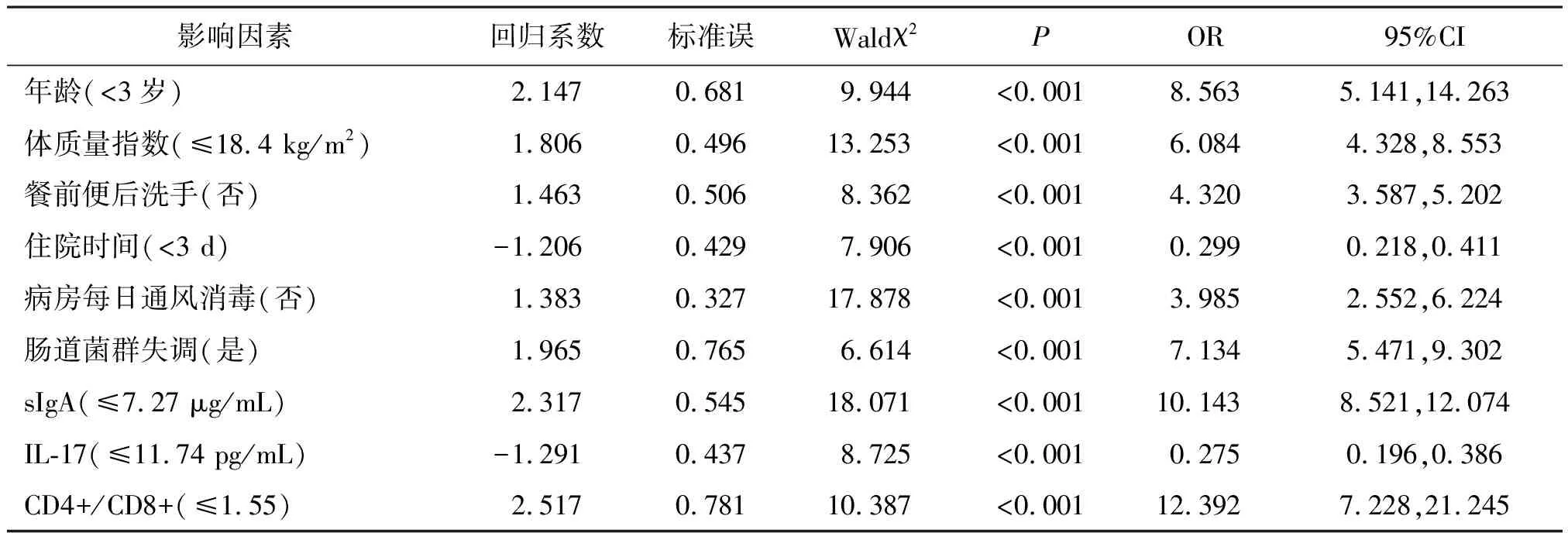
表2 影响院内儿童感染性腹泻发生的多因素Logistic回归分析
2.5 院内儿童感染性腹泻发生风险列线图模型的建立
以多因素Logistic回归分析获取的各相关因素绘制列线图,该列线图模型的一致性指数(C-index)为0.858。见图3。

sIgA为分泌型免疫球蛋白A,IL-17为白细胞介素-17。
2.6 ROC曲线评价列线图模型的预测效能
绘制ROC曲线显示,上述列线图模型预测院内儿童感染性腹泻发生风险的曲线下面积(AUC)为0.858(95%CI:0.814,0.903),敏感度为68.74%,特异度为86.24%。见图4。
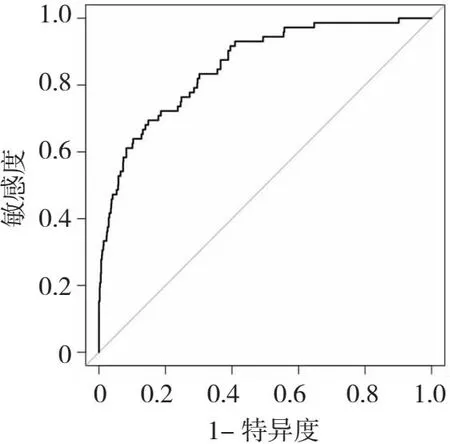
ROC为受试者工作特征
3 讨论
3.1 院内儿童感染性腹泻发生情况
感染性腹泻具有发病急、传染性高等特点,严重时可导致死亡,且儿童是感染性腹泻高发人群,因此临床应给予足够重视[8-9]。本研究调查显示,院内儿童感染性腹泻发生率为7.23%(72/996),且以病毒感染为主。本研究院内儿童感染性腹泻发生率低于张玉侠[10]研究的11.50%(218/1 895),产生此差异的原因可能为研究对象纳入标准不同和病例选取时间不同。上述数据显示儿童住院期间仍存在感染性腹泻发生风险,临床应积极探讨其影响因素,为制订针对性防治措施提供参考依据。
3.2 院内儿童感染性腹泻影响因素
本研究Lasso回归、多因素Logistic回归分析结果显示,年龄、体质量指数、餐前便后洗手、住院时间、病房每日通风消毒、肠道菌群失调、sIgA、IL-17、CD4+/CD8+是院内儿童感染性腹泻发生的影响因素。多项临床研究表明,3岁以下儿童更易发生感染性腹泻[11-13],其原因在于低龄儿童免疫系统、消化系统尚未发育完全,极易受到病毒、细菌等病原体侵袭,引发感染性腹泻;且低龄患儿尚未形成良好的卫生习惯,易导致致病菌经“手-口”进入人体,引发感染性腹泻。体质量指数过低一般由营养不良所致,容易导致机体免疫力下降[14-15]。因此体质量指数越低越容易发生感染性腹泻。感染性腹泻主要经粪口途径传播,若儿童餐前便后未洗手,容易将致病菌带入体内,引发感染性腹泻。韩颖等[16]、冯小芳等[17]研究指出,手卫生是医院暴发性感染的重要影响因素。殷晓宁和贾维宁[18]、喻娇等[19]研究指出,住院时间越长院内感染风险越高,与本研究结果一致。分析原因为住院时间长表明患儿病情较为严重,因此免疫力较低,感染风险较大。
既往研究认为,肠道菌群比例失调、肠道免疫功能紊乱与腹泻发生发展密切相关[20-21]。本研究结果也显示,肠道菌群失调、sIgA过低是院内儿童感染性腹泻的危险因素。sIgA是肠黏膜主要免疫球蛋白,可拮抗病毒黏附、溶解细菌、维持肠黏膜稳定性,若其水平异常降低,可降低肠黏膜抵御病毒的能力,继而增加感染性腹泻发生风险。肠道菌群失调可破坏肠道内微生态环境,引发生物学屏障功能障碍,抑制sIgA等免疫物质分泌,继而导致肠道抗感染能力下降,增加感染性腹泻发生率。本研究结果还显示,IL-17、CD4+/CD8+与院内儿童感染性腹泻的发生密切相关。有研究显示,细胞免疫功能紊乱与感染性疾病发生发展密切相关[22]。CD4+/CD8+可反映机体免疫功能,其比值越低提示免疫力越差,因此感染性腹泻发生风险越高[23]。此外,当机体遭受病原微生物侵袭时IL-17会将中性粒细胞募集至炎症部位,调动细胞免疫反应,发挥抗感染作用,故IL-17水平异常升高提示机体受到病原微生物侵袭,因此会引发感染性腹泻[24]。本研究结果还显示,病房未每日通风消毒会增加院内儿童感染性腹泻发生率,分析原因可能为密闭污浊的空气中细菌含量极高,及时进行通风消毒可降低空气中的细菌含量。此外,本研究结果还显示,预测院内儿童感染性腹泻发生风险的列线图模型C-index为0.858,该列线图模型预测院内儿童感染性腹泻的AUC为0.858(95%CI:0.814,0.903),敏感度为68.74%,特异度为86.24%,提示该列线图模型预测院内儿童感染性腹泻发生的价值可靠,且通过列线图能直观展示院内儿童感染性腹泻影响因素。
3.3 院内儿童感染性腹泻应对措施
由上述影响因素可知年龄、免疫力、卫生习惯、肠道菌群等因素与院内儿童感染性腹泻的发生密切相关,因此临床应加强对患儿家长的健康教育,使其了解餐前便后洗手、勤开窗通风消毒、提升免疫力对预防院内儿童感染性腹泻的重要作用,帮助其与患儿养成良好的卫生习惯。同时还应加强对长期住院患儿肠道菌群、sIgA、IL-17、CD4+/CD8+等指标的监测,一旦发现异常,及时进行对症处理。临床还应定期评估患儿体质量指数,若存在体质量指数过低的情况,应及时为患儿制订个性化营养干预方案,纠正营养不良状态,提升患儿免疫力。
综上,住院期间儿童感染性腹泻以病毒感染为主,年龄、体质量指数、餐前便后洗手、住院时间、病房每日通风消毒、肠道菌群失调及sIgA、IL-17、CD4+/CD8+水平是引发院内儿童感染性腹泻的影响因素,临床可据此制订针对性措施,有效降低住院期间儿童感染性腹泻的发生风险。

