气管插管与复苏囊面罩正压通气在新生儿窒息复苏中的应用效果比较
杜海燕
汝州市第一人民医院新生儿科,河南 汝州 467500
新生儿窒息是由分娩过程中多种不良因素引发的新生儿呼吸功能障碍等相关疾病,使新生儿出生后无法进行正常的自主呼吸,可能导致新生儿发生酸中毒、低氧血症等临床症状,较长时间的窒息,还可能损伤其脑神经、心脏、肾等器官,使患儿出现多层面多系统并发症,影响新生儿的预后[1-2]。积极建立复苏治疗,及时保障肺通气,恢复各器官供氧是降低并发症风险,维护患儿生命安全的关键。其中正压通气是复苏过程中的关键性抢救手段,以气管插管、复苏囊面罩两种正压通气方式最为常用[4-5]。目前,两种正压通气方式对新生儿窒息复苏效果尚存在争议。基于此,本研究探讨上述两种方式的临床应用效果,从复苏时间、Apgar 评分、动脉血气、安全性、预后等多方面比较气管插管正压通气与复苏囊面罩正压通气在新生儿窒息复苏中的应用效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2017 年9 月—2020 年8 月汝州市第一人民医院收治的62例窒息新生儿的临床资料,按复苏所用通气方式不同分为气管插管组(n=32)和复苏囊面罩组(n=30)。气管插管组男17例,女15例;胎龄34~41周,平均胎龄(37.62±1.66)周;出生体质量2 200~4 000 g,平均出生体质量(3 065.91±422.69)g;窒息严重程度:轻度21 例,重度11 例。复苏囊面罩组男17 例,女13 例;胎龄34~42 周,平均胎龄(38.14±1.68) 周;出生体质量2 200~4 000 g,平均出生体质量(3 104.91±420.65)g;窒息严重程度:轻度22例,重度8例。两组患儿性别、胎龄、出生体质量、窒息严重程度等一般资料具有可比性(P>0.05)。本研究经样本医院医学伦理委员会批准。
1.2 纳入及排除标准
(1)纳入标准:均符合新生儿窒息的相关诊断标准[6],Apgar评分<7分,临床资料完整,符合正压通气指征,新生儿家属同意本研究采取的正压通气方案并签署知情同意书。(2)排除标准:组织器官先天功能异常或畸形;产前严重宫内窘迫,分娩后新生儿的心跳濒停,新生儿呼吸肌的张力消失,具有遗传代谢性相关病变,伴发比较严重的感染相关性病变,休克,中途放弃治疗。
1.3 方法
根据新生儿窒息严重程度,进行扩容、肾上腺素等药物治疗,或胸外按压抢救治疗。
1.3.1 气管插管组 采取气管插管正压通气进行复苏。采用一次性吸痰管清理患儿口腔、呼吸道黏液,清理干净后进行气管插管。设置氧浓度接近100%,氧流量10 L/min,最初实施正压人工呼吸压力设置为30~40 cmH2O,肺部发生扩张后呼吸压力调整为10~20 cmH2O,呼吸频率设置为40~60 次/min,持续供氧,待患儿胸部廓起正常,呼吸音听诊正常,恢复规则呼吸,口唇、皮肤红润,肌张力良好,有张口欲哭动作,心率超过100次/min时予以拔管。
1.3.2 复苏囊面罩组 采取复苏囊面罩正压通气进行复苏。以一次性吸痰管清理患儿口腔、呼吸道黏液,清理干净后,调整患儿为仰卧位,以复苏囊面罩将患儿口、鼻、下颌部完全遮盖,轻轻上仰颈部,正压通气参数设置、通气停止标准均同气管插管组。
1.4 观察指标
(1)通气起效时间、复苏时间。比较两组患儿通气起效时间,从开始通气至心率好转时间;复苏时间从开始通气至生命体征平稳、建立自主呼吸时间。(2)Apgar 评分。以Apgar评分评估两组患儿复苏治疗前、复苏治疗5 min后窒息情况,总分10 分,<7 分即表示存在轻度窒息,<4分即表示存在重度窒息。(3)血气指标。通过基本生命体征监测系统记录两组患儿复苏治疗前、复苏治疗5 min 后血气指标水平,包括动脉血氧分压(PaO2)、血氧饱和度(SpO2)、动脉二氧化碳分压(PaCO2)。(4)不良反应发生率。统计两组患儿复苏治疗期间括腹胀、气道出血、气胸、喉部水肿等发生状况。(5)不良转归发生率。统计两组患儿复苏治疗期间死亡、缺血缺氧性脑病(HIE)等不良转归发生情况。
1.5 统计学方法
采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿通气起效时间、复苏时间情况
气管插管组患儿通气起效时间、复苏时间均短于复苏囊面罩组,差异有统计学意义(P<0.05),见表1。
表1 两组患儿通气起效时间、复苏时间情况(±s) s
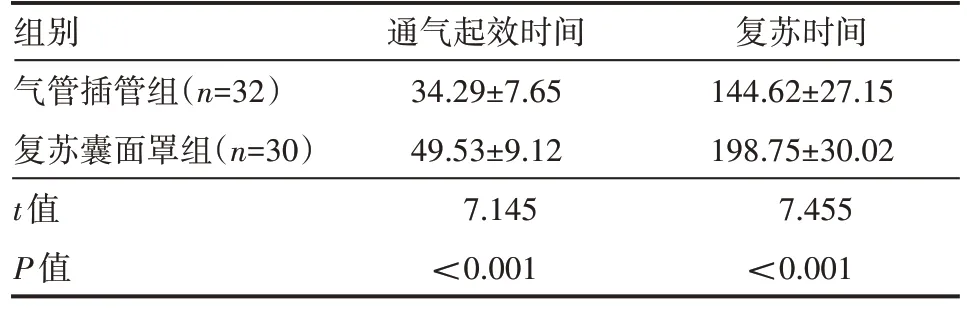
表1 两组患儿通气起效时间、复苏时间情况(±s) s
组别气管插管组(n=32)复苏囊面罩组(n=30)t值P值通气起效时间34.29±7.65 49.53±9.12 7.145<0.001复苏时间144.62±27.15 198.75±30.02 7.455<0.001
2.2 两组患儿复苏治疗前后Apgar评分、血气指标情况
复苏治疗前,两组患儿Apgar 评分、各项血气指标水平比较,差异无统计学意义(P>0.05);复苏治疗5 min后,气管插管组Apgar 评分、PaO2、SpO2高于复苏囊面罩组,PaCO2低于复苏囊面罩组,差异有统计学意义(P<0.05)。见表2。
表2 两组患儿复苏治疗前后Apgar评分、血气指标情况(±s)

表2 两组患儿复苏治疗前后Apgar评分、血气指标情况(±s)
注:1 mmHg=0.133 kPa。
时间复苏治疗前复苏治疗5 min后组别气管插管组(n=32)复苏囊面罩组(n=30)t值P值气管插管组(n=30)复苏囊面罩组(n=30)t值P值Apgar评分(分)5.33±0.91 5.21±0.94 0.511 0.611 8.05±0.76 7.31±0.82 3.688 0.001 PaO2(mmHg)23.29±3.16 24.12±3.25 1.019 0.312 40.65±3.74 35.62±3.91 5.177<0.001 PaCO2(mmHg)65.72±5.67 64.94±5.79 0.536 0.594 43.96±4.21 52.88±4.47 8.092<0.001 SpO2(%)70.04±2.62 70.54±2.68 0.743 0.461 91.82±2.91 88.41±3.04 4.513<0.001
2.3 两组患儿不良反应发生情况
复苏治疗期间,气管插管组患儿出现气道出血1 例,气胸1 例,不良反应发生率为6.25%;复苏囊面罩组患儿出现腹胀1 例,不良反应发生率为3.33%;两组患儿比较,差异无统计学意义(χ2=0.003,P=0.954)。
2.4 两组患儿不良转归发生情况
两组患儿均未出现现场死亡病例,气管插管组患儿出现轻度缺血缺氧性脑病(HIE)1例,重度HIE 1例,不良转归发生率为6.25%;复苏囊面罩组患儿出现轻度HIE 2例,重度HIE 1 例,不良转归发生率为10.00%;两组患儿比较,差异无统计学意义(χ2=0.006,P=0.940)。经治疗后,患儿均痊愈出院。
3 讨论
临床数据显示,我国新生儿窒息发生率高达4.5%~9.0%,是增加新生儿致残、致死风险的重要病因[7-8]。新生儿出现缺氧、窒息时,机体为了维持脑部和心脏血供,可能引发其他器官的血管发生非正常收缩,导致新生儿的血流动力学发生紊乱,造成多种器官和神经功能损伤,严重时可能引发新生儿死亡,或儿童期神经发育障碍,影响新生儿健康成长[9]。
新生儿发生窒息时快速建立有效的通气渠道是复苏成功的关键。本研究比较气管插管正压通气、复苏囊面罩正压通气两种不同复苏方式的复苏效果。本研究结果显示,与复苏囊面罩正压通气比较,气管插管正压通气可有效加速通气起效,促进患儿快速复苏,同时促进其动脉血气指标快速恢复,复苏效果更为显著。赵林利[10]研究结果也证实,应用气管插管正压通气复苏窒息新生儿,可更加显著改善患儿的血气分析指标,缩短通气起效时间,快速缓解窒息,复苏效果更加显著,与本文研究结果相近。分析其原因在于,在保证患儿呼吸系统功能正常的同时建立气道口、肺泡间压力差是正压通气的主要治疗机理,可促进自主呼吸建立,对患儿扩张感受器发挥刺激作用,使呼吸原动力兴奋性增强,进而保持呼吸周期恒定正压,保持肺泡不间断发生扩张,有助于肺泡气体进行正常交换,窒息消除[11-12]。复苏囊面罩操作简单易行,但不能确保有效肺通气。而气管插管可快速通过声门将导管插入新生儿的气管,建立呼吸通道,快速解除窒息,为新生儿提供充足的氧气,进而迅速缓解患儿窒息缺氧状态,提高氧通气量,促进自主呼吸建立,达到复苏目的。因此,气管插管正压通气用于新生儿窒息复苏抢救起效更快,复苏效果更好,但气管插管对患儿损伤较大,且新生儿插管难度较大,对插管人员技术要求相对较高,气管插管正压通气可能产生呼吸道感染等插管相关并发症,要特别注意气管插管正压通气的安全性。
本研究也针对复苏治疗安全性及预后方面进行了比较。结果显示,两组患儿不良反应发生率、不良转归发生率比较无显著差异,可见气管插管正压通气、复苏囊面罩正压通气均是安全可靠的复苏治疗方式,患儿转归均良好。气管插管方式进行通气起效更为迅速,可在较短时间快速建立通气渠道,但对操作者技术要求较高,需插管迅速和位置准确,而复苏囊面罩极易掌握,放置难度较小,仍适用于气管插管操作不熟练或基层医师。此外,除规范化复苏技术外,早期预测、治疗母体疾病,降低新生儿窒息发生率,亦是新生儿生命安全的重要保障,需引起临床足够重视。
综上所述,气管插管正压通气、复苏囊面罩正压通气均是新生儿窒息安全有效的复苏方式,患儿转归良好,但与复苏囊面罩正压通气比较,气管插管正压通气可有效加速通气起效,促进患儿快速复苏,同时促进其动脉血气指标快速恢复,复苏效果更为显著。

