急性缺血性脑卒中患者重组组织型纤溶酶原激活剂溶栓后出血性转化的影响因素及其预测价值
牛凤莲 高丽红


作者简介:牛凤莲,大学本科,主管技师,研究方向:医学检验。
【摘要】目的 分析急性缺血性脑卒中(AIS)患者重组组织型纤溶酶原激活剂(rt-PA)溶栓后出血性转化(HT)的影响因素及预测价值,为临床治疗提供参考。方法 选取2021年7月至2023年7月利津县中心医院接受rt-PA溶栓治疗的150例AIS患者为研究对象,进行回顾性分析,根据患者rt-PA溶栓治疗后是否发生HT分为HT组(32例)和非HT组(118例)。比较两组患者一般资料及纤维蛋白原(FIB)水平、中性粒细胞计数、淋巴细胞计数、中性粒细胞与淋巴细胞比值(NLR)、血小板计数(PLT)系统免疫炎症指数(SII);采用Logistic回归分析AIS患者rt-PA溶栓后HT的影响因素;绘制受试者工作特征(ROC)曲线评估FIB、NLR联合SII对AIS患者rt-PA溶栓后HT的预测价值。结果 两组患者发病至溶栓时间、FIB、中性粒细胞计数、NLR、PLT、SII指标比较,差异均有统计学意义(均P<0.05)。多因素Logistic回归结果显示:FIB、NLR、PLT、SII是AIS患者rt-PA溶栓后HT的影响因素(均P<0.05)。ROC曲线分析结果显示:FIB、NLR、SII联合预测AIS患者rt-PA溶栓后HT的曲线下面积(AUC)为0.923,灵敏度为76.80%,特异度为92.40%,均优于FIB、NLR、SII单独预测。结论 FIB、NLR、SII是AIS患者rt-PA溶栓后HT的影响因素,且FIB、NLR、SII三者联合对AIS患者rt-PA溶栓后HT具备一定的预测价值,均高于各指标单独预测。
【关键词】急性缺血性脑卒中;重组组织型纤溶酶原激活剂;出血性转化;纤维蛋白原;中性粒细胞与淋巴细胞比值;系统免疫炎症指数
【中图分类号】R743.34 【文献标识码】A 【文章编号】2096-2665.2024.05.0086.04
DOI:10.3969/j.issn.2096-2665.2024.05.029
在急性缺血性腦卒中(acute ischemic stroke,AIS)治疗中,重组组织型纤溶酶原激活剂(recombinant tissue-type plasminogen activator,rt-PA)溶栓是一种有效的治疗方式[1]。rt-PA可迅速溶解血栓,有助于恢复脑组织血流,挽救缺血半暗带,保护血管内皮细胞[2]。然而,rt-PA溶栓后患者可能出现出血性转化(hemorrhagic transformation,HT)、再灌注性脑损伤及血管再闭塞等严重并发症。HT还会引发脑疝、脑组织水肿等症状,导致神经系统进一步损伤,使患者致残率和病死率增高[3]。近年来,AIS患者rt-PA溶栓后HT的预测指标成为研究热点。其中,纤维蛋白原(FIB)、中性粒细胞与淋巴细胞比值(NLR)、系统免疫炎症指数(SII)可反映患者的炎症状态、凝血功能及血管内皮功能等方面信息,可为AIS患者溶栓后HT提供有力依据[4-5]。基于此,本研究分析AIS患者rt-PA溶栓后HT的影响因素及其预测价值,以期为临床提供更精准的风险评估工具,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年7月至2023年7月利津县中心医院接受rt-PA溶栓治疗的150例AIS患者为研究对象,进行回顾性分析,根据患者rt-PA溶栓后是否发生HT分为HT组(32例)和非HT组(118例)。本研究经利津县中心医院医学伦理委员会批准。纳入标准:⑴符合《中国急性缺血性脑卒中诊治指南2018》[6]中AIS的诊断标准,且经影像学检查确诊;⑵发病时间约4.5 h;⑶均接受rt-PA溶栓治疗;⑷临床资料完整;⑸HT组患者符合rt-PA溶栓后HT的诊断标准[7]。排除标准:⑴其他因素引起的脑卒中,如蛛网膜下腔出血等;⑵严重凝血功能障碍者;⑶认知障碍者。
1.2 研究方法 ⑴一般资料。比较两组患者性别、年龄、身高、BMI、居住地区、吸烟史、饮酒史、是否合并其他慢性疾病、发病至溶栓时间等资料。⑵血液采集。所有患者术前均禁食12 h,采集患者次日清晨空腹静脉血4 mL,以3 500 r/min转速、10 cm半径,离心10 min分离血清,采用凝固法测定FIB水平,试剂盒及配套质控品均购自深圳晶美生物制品公司。使用全自动血细胞分析仪(日本希森美康,国械注进20162220784,型号:Sysmex-XN2000)进行血小板(PLT)、中性粒细胞及淋巴细胞计数检测,并计算NLR及SII,试剂为原装配套荧光染液、溶血剂和稀释液。NLR=中性粒细胞计数/淋巴细胞计数,SII=(PLT×中性粒细胞计数) /淋巴细胞计数。
1.3 观察指标 ⑴比较两组患者一般资料(性别、年龄、身高、BMI、居住地区、吸烟史、饮酒史、是否合并其他慢性疾病、发病至溶栓时间)及FIB水平、中性粒细胞及淋巴细胞计数、NLR、PLT、SII水平。⑵采用Logistic回归分析AIS 患者rt-PA溶栓后HT的影响因素。⑶绘制受试者工作(ROC)曲线评估FIB、NLR联合SII指数对AIS患者rt-PA溶栓后HT的预测价值。
1.4 统计学分析 采用SPSS 22.0统计学软件进行数据分析。计量资料用(x)表示,采用t检验;计数资料用[例(%)]表示,采用χ2检验。采用Logistic回归模型分析AIS患者rt-PA溶栓后HT的影响因素。预测价值采用ROC曲线分析。 P<0.05为差异有统计学意义。
2 结果
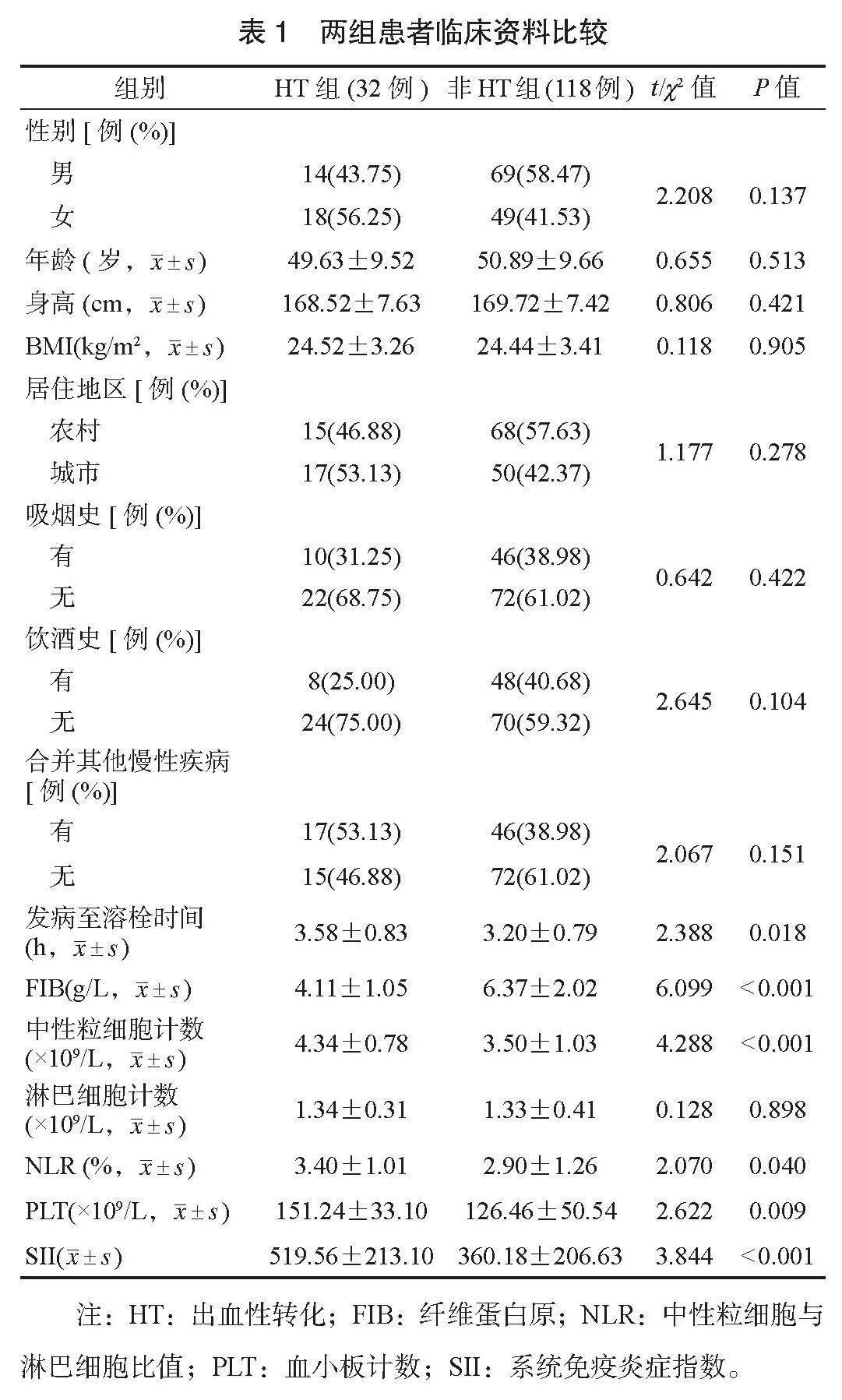
2.1 两组患者临床资料比较 两组患者性别、年龄、身高、BMI、居住地区、吸烟史、饮酒史、是否合并其他慢性疾病、发病至溶栓时间及淋巴细胞计数比较,差异均无统计学意义(均P>0.05);两组患者发病至溶栓时间、FIB、中性粒细胞计数、NLR、PLT、SII水平比较,差异均有统计学意义(均P<0.05),见表1。
表1 兩组患者临床资料比较
组别 HT组(32例) 非HT组(118例) t/χ2值 P值
性别[例(%)]
男 14(43.75) 69(58.47) 2.208 0.137
女 18(56.25) 49(41.53)
年龄(岁,x) 49.63±9.52 50.89±9.66 0.655 0.513
身高(cm,x) 168.52±7.63 169.72±7.42 0.806 0.421
BMI(kg/m2,x) 24.52±3.26 24.44±3.41 0.118 0.905
居住地区[例(%)]
农村 15(46.88) 68(57.63) 1.177 0.278
城市 17(53.13) 50(42.37)
吸烟史[例(%)]
有 10(31.25) 46(38.98) 0.642 0.422
无 22(68.75) 72(61.02)
饮酒史[例(%)]
有 8(25.00) 48(40.68) 2.645 0.104
无 24(75.00) 70(59.32)
合并其他慢性疾病
[例(%)]
有 17(53.13) 46(38.98) 2.067 0.151
无 15(46.88) 72(61.02)
发病至溶栓时间
(h,x) 3.58±0.83 3.20±0.79 2.388 0.018
FIB(g/L,x) 4.11±1.05 6.37±2.02 6.099 <0.001
中性粒细胞计数(×109/L,x) 4.34±0.78 3.50±1.03 4.288 <0.001
淋巴细胞计数
(×109/L,x) 1.34±0.31 1.33±0.41 0.128 0.898
NLR (%,x) 3.40±1.01 2.90±1.26 2.070 0.040
PLT(×109/L,x) 151.24±33.10 126.46±50.54 2.622 0.009
SII(x) 519.56±213.10 360.18±206.63 3.844 <0.001
注:HT:出血性转化;FIB:纤维蛋白原;NLR:中性粒细胞与淋巴细胞比值;PLT:血小板计数;SII:系统免疫炎症指数。
2.2 AIS患者rt-PA溶栓后HT的多因素Logistic回归分析 根据患者rt-PA溶栓后是否发生HT为因变量(1=HT组,2=非HT组),以发病至溶栓时间、FIB、中性粒细胞计数、NLR、PLT、SII为自变量进行赋值,见表2。多因素Logistic回归分析结果显示:FIB、NLR、PLT、SII水平是AIS患者rt-PA溶栓后HT的影响因素(均P<0.05),见表3。
表2 量化赋值表
因素 赋值方式
发病至溶栓时间 原值输入
FIB 原值输入
中性粒细胞计数 原值输入
NLR 原值输入
PLT 原值输入
SII 原值输入
注:FIB:纤维蛋白原;NLR:中性粒细胞与淋巴细胞比值;PLT:血小板计数;SII:系统免疫炎症指数。
表3 AIS患者rt-PA溶栓治疗后发生HT的多因素Logistic
回归分析
变量 β值 SE值 Wald χ2值 P值 OR值 95%CL
发病至溶栓时间 0.145 0.398 0.132 0.716 1.156 0.530~2.521
FIB -1.754 0.403 18.989 <0.001 0.173 0.079~0.381
中性粒细胞计数 -0.556 0.307 3.291 0.070 0.573 0.314~1.046
NLR -0.838 0.326 6.624 0.010 0.433 0.229~0.819
PLT -0.040 0.012 10.323 0.001 0.961 0.938~0.985
SII 0.008 0.003 8.805 0.003 1.008 1.003~1.014
注:AIS:急性缺血性脑卒中;rt-PA:重组组织型纤溶酶原激活剂;HT:出血性转化;FIB:纤维蛋白原;NLR:中性粒细胞与淋巴细胞比值;PLT:血小板计数;SII:系统免疫炎症指数。
2.3 影响AIS患者rt-PA溶栓后HT的ROC预测分析 ROC曲线分析结果显示:FIB、NLR、SII联合预测AIS患者rt-PA溶栓后HT的曲线下面积(AUC)为0.923(95%CI:0.864~0.981),灵敏度为76.80%,特异度为92.40%,高于FIB、NLR、SII指数单独预测,见表4、图1。
表4 影响AIS患者rt-PA溶栓后HT的ROC预测分析
指标 AUC SE值 95%CI P值 灵敏度(%) 特异度(%)
FIB 0.880 0.038 0.807~0.954 <0.001 63.80 76.30
NLR 0.653 0.049 0.557~0.749 0.008 31.00 46.60
SII 0.604 0.050 0.506~0.701 0.023 27.60 43.20
三者聯合 0.923 0.030 0.864~0.981 <0.001 76.80 92.40
注:AIS:急性缺血性脑卒中;rt-PA:重组组织型纤溶酶原激活剂;HT:出血性转化;FIB:纤维蛋白原;NLR:中性粒细胞与淋巴细胞比值;SII:系统免疫炎症指数;AUC:曲线下面积。
图1 FIB、NLR、SII及三者联合预测AIS患者rt-PA溶栓后HT的ROC曲线
注:FIB:纤维蛋白原;NLR:中性粒细胞与淋巴细胞比值;SII:系统免疫炎症指数;AIS:急性缺血性脑卒中;rt-PA:重组组织型纤溶酶原激活剂;HT:出血性转化;ROC:受试者工作特征。
3 讨论
AIS是临床常见的神经系统疾病,易导致患者发生严重的神经功能障碍,并降低患者生活质量。随着医学技术的不断进步,rt-PA溶栓已成为AIS治疗的重要方式,其通过迅速溶解血栓,恢复受损脑组织的血液灌注,从而减轻症状、改善预后[8]。然而,多项研究证实rt-PA溶栓治疗AIS易引起并发症,其中HT可能导致严重的神经系统损伤,直接影响患者的生存质量,甚至危及生命[9]。以往研究中,虽已提出生化指标和临床特征可用于预测患者出现HT的风险,但由于该病病因复杂、个体差异及治疗过程中的动态变化等因素,其预测的准确性和可靠性仍有局限性[10]。因此,寻找较高灵敏度性和特异度的生物学指标并建立更精准的预测模型,成为目前研究的热点。
FIB、NLR联合SII作为潜在的生物标志物,在AIS患者的疾病进展、治疗效果及患者生存率方面具有重要的临床研究价值[11]。本研究结果显示,两组患者发病至溶栓时间、FIB、中性粒细胞计数、NLR、PLT、SII水平等指标比较,差异均有统计学意义。Logistic回归分析结果显示:FIB、NLR、PLT、SII为AIS患者rt-PA溶栓后HT的影响因素。分析其原因:⑴FIB是凝血因子的一种,与血栓形成密切相关,当AIS发生后机体会自动启动凝血反应,激活纤溶系统,通过负反馈机制及时调节凝血和纤溶程度,确保血液能够正常流动而不引发血栓形成[12]。当AIS患者接受rt-PA溶栓治疗后,rt-PA会将FIB转化为纤溶酶,增加纤溶活性,降低机体凝血反应,但在溶栓治疗过程中,FIB转化过多可能导致纤溶活性过强,增加血管壁被破坏的可能性,进而引发HT。⑵中性粒细胞在免疫系统中起重要作用,脑梗死后,受损的脑组织会引发炎症反应,导致中性粒细胞聚集,溶栓治疗将引起炎症反应的加剧,进而诱发HT;淋巴细胞一般不直接参与血栓形成或溶栓过程,但溶栓治疗后血管通透性增加,血液中的血小板、淋巴细胞更易穿过血管壁,导致出血的风险增加。NLR是中性粒细胞计数与淋巴细胞计数之比,NLR的升高提示炎症反应的加剧,而在AIS患者中,这与神经系统的损伤和HT的发生相关,NLR高水平会加速血管壁的破坏,增加血管通透性,从而增加了HT发生的风险[13]。⑶血小板的主要功能之一是在血管受损时形成血栓,以止血和修复受损的血管,是机体对受损组织免疫反应的一部分。AIS患者由于脑组织受到缺血和缺氧的影响,炎症信号可能过度激活和释放血小板,导致血小板升高。血小板升高是机体对于炎症刺激的一种自然响应,以应对受损组织的修复和保护。然而,过度的激活可能会增加出血的风险,特别是在受损的血管周围。⑷SII通过对白细胞计数、中性粒细胞和PLT进行计算,相比计数更能反映机体炎症状态。当AIS发生后,中性粒细胞会在30 min至数小时内到达脑实质,并在3 d内达到峰值,然后逐渐减少。到达脑实质的中性粒细胞可释放多种促炎性介质,如基质金属蛋白酶、活性氧及水解酶,破坏内皮细胞基底膜和血脑屏障并损害脑组织,导致脑水肿及HT[14]。在AIS发病后,中性粒细胞计数立即呈指数级下降,较低的中性粒细胞可作为严重脑损伤的标志,预示神经功能转归不良。当发生急性脑缺血时,PLT过度激活和聚集可能导致血栓形成和血管闭塞;此外,活化的PLT还可诱导炎症反应导致血栓不稳定。白细胞和血小板聚集在脑缺血区域诱导炎症反应,二者相互作用、相互影响,导致血脑屏障破坏,进而增高HT风险[15]。本研究结果显示,FIB、NLR联合SII指数对AIS患者rt-PA溶栓后HT的预测价值高,提示FIB、NLR、SII指数三者联合可提高预测rt-PA溶栓后HT的准确性,具有重要的临床意义和价值。
综上所述,FIB、NLR、PLT、SII水平是AIS患者rt-PA溶栓后HT的影响因素,且FIB、NLR、SII三者联合检测对AIS患者rt-PA溶栓后HT有较高预测价值,均高于各指标单独预测。
参考文献
樊金宇, 闫海润, 路遥, 等. MMP-9/TIMP-1平衡在急性缺血性脑卒中rt-PA溶栓后出血性转化中的临床应用研究[J]. 中国现代医药杂志, 2023, 25(3): 18-22.
周媛, 叶斌, 孙静, 等. PAI-1基因多态性与缺血性脑卒中rt-PA静脉溶栓后出血性转化和血管再闭塞的相关性[J]. 承德医学院学报, 2022, 39(2): 106-110.
王晓辉, 崔小丽, 常莎, 等. 急性缺血性脑卒中患者应用依达拉奉右莰醇联合重组组织型纤溶酶原激活剂溶栓的效果观察[J]. 实用医院临床杂志, 2023, 20(6): 137-140.
马新, 杨洁, 杨小英. 系统免疫炎症指数、纤维蛋白原/清蛋白比值对急性缺血性脑卒中病情严重程度和短期预后的评估价值[J]. 国际检验医学杂志, 2022, 43(21): 2639-2644.
刘晶, 边玲. 多种血清学标志物水平对急性缺血性脑卒中后出血性转化的预测价值[J]. 卒中与神经疾病, 2023, 30(6): 594-598.
中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2018[J]. 中华神经科杂志, 2018, 51(9): 666-682.
中國老年医学学会急诊医学分会, 中华医学会急诊医学分会卒中学组, 中国卒中学会急救医学分会. 急性缺血性脑卒中急诊急救中国专家共识(2018版)[J]. 中华急诊医学杂志, 2018, 27(7): 721-728.
谷亚伟, 楚旭, 赵路静, 等. rt-PA静脉溶栓联合依达拉奉右莰醇治疗超高龄中重度急性缺血性脑卒中的时机研究[J]. 中华神经医学杂志, 2023, 22(9): 884-890.
何肖君, 戴雅玲, 李钻芳, 等. 不同溶栓时间窗rt-PA治疗急性缺血性脑卒中后神经血管功能的变化特征[J]. 中国老年学杂志, 2023, 43(6): 1436-1441.
郭继勃, 钟曌, 郭昊, 等. 急性缺血性脑卒中患者血浆LIPCAR和MMP-9水平与病情严重程度及溶栓治疗后认知功能的关系研究[J]. 现代检验医学杂志, 2023, 38(5): 40-46.
吕文蝶. NLR、PLR、MPV和急性缺血性脑卒中静脉溶栓后出血转化的相关性分析[D]. 武汉: 江汉大学, 2023.
马新, 鲜晓莉, 柴树红. 红细胞分布宽度与血小板比值、D-二聚体与纤维蛋白原比值评估急性缺血性脑卒中短期预后的临床价值[J]. 重庆医学, 2022, 51(23): 3997-4003.
易晓净, 郑开明, 王红胜, 等. NLR联合MP V预测老年急性缺血性脑卒中病人静脉溶栓治疗预后的临床价值[J]. 实用老年医学, 2023, 37(3): 274-277.
高洁, 孙波, 赵卫东, 等. 全身免疫炎症指数预测急性缺血性卒中患者静脉溶栓后出血性转化[J]. 国际脑血管病杂志, 2023, 31(2): 94-99.
罗冬, 李国梁, 王军文. 系统性免疫炎症指数对急性前循环大血管闭塞机械取栓首次通过效应的预测价值[J]. 中国脑血管病杂志, 2023, 20(1): 10-19.

