低强度渐减式流阻负荷吸气肌训练对呼吸机依赖患者脱机及呼吸功能的影响
王伯丽,阎锡新,张鲁涛,徐海博,晁灵善,曹 敬,娄小平
(1.郑州大学第一附属医院,河南 郑州 450052;2.河北医科大学第二医院,河北 石家庄 050000)
机械通气作为一种生命支持技术,常用于ICU危重患者的辅助通气,但无论选择何种机械通气模式,患者在机械通气后都会发生呼吸肌功能障碍,部分患者在接受机械通气超过18 h后即可出现,且随着机械通气持续时间的延长,患者的呼吸肌功能障碍会越发严重,而呼吸肌功能障碍是造成患者呼吸机依赖的主要原因[1-4]。相关研究统计显示,约有25%的危重患者会发生不同程度的呼吸机依赖,需要进行多次自主呼吸试验或需要数日才能脱离呼吸机[5-6]。呼吸机依赖一旦发生,会导致机械通气时间和住院时间延长,对患者的身心造成极其严重的影响,且可增加 ICU和医院病死率等[7-8]。目前研究认为,吸气肌训练使用渐进阻力来加载吸气肌,可有效增强患者的呼吸肌功能,改善患者呼吸肌功能障碍,有助于缩短患者的脱机时间,并提高撤机成功率[9-11],但针对患者吸气肌训练的理想训练参数和技术尚未确定。本研究探讨了从低强度的吸气肌训练开始逐渐增加训练强度的吸气肌训练方式对呼吸机依赖患者脱机及呼吸功能的影响,以期为危重呼吸肌无力的患者提供新的吸气肌训练策略。
1 资料与方法
1.1纳入标准 ①符合呼吸机依赖诊断标准,出现以下表现:a.机械通气时间>48 h,脱机30~120 min后自主呼吸>35 min/次,SpO2<90%,PaCO2增加基线水平的20%,快速浅呼吸指数(RSBI)<105,心率>140次/min;b.机械通气时间>48 h,脱机30~120 min后患者出现呼吸疲乏、缺氧、出汗、拒绝拔管,上机通气愿望强烈;c.患者停机拔管之后的48 h内,病情持续恶化需再次插管进行机械通气。②机械通气模式为辅助模式或支持模式。③患者存在自主呼吸且血流动力学稳定。④患者临床资料完整。
1.2排除标准 ①精神意识混乱,情绪躁动,出现谵妄者;②肺叶萎缩,分泌物量大者;③存在恶性肿瘤、肝肾功能不全、重症哮喘、急性呼吸窘迫综合征、气胸、有自发性气胸史、胸部损伤、颅内高压、血流动力学不稳定、急性心力衰竭者;④存在神经-肌肉造成的呼吸肌功能障碍者。
1.3一般资料 本研究获得河北医科大学第二医院伦理委员会批准(2020-R101),严格按照纳入与排除标准选择2021年1月—2022年6月在河北医科大学第二医院ICU治疗的呼吸机依赖患者90例,根据患者入院顺序进行编号,采用随机字表法分为干预组与对照组各45例。干预组中7例和对照组中8例因数据丢失、失访、同意书等原因未纳入最终统计,最终纳入研究的2组患者的性别、年龄、入ICU前住院时间、APACHEⅡ评分、入ICU病因、合并症情况比较差异均无统计学意义(P均>0.05)。见表1。
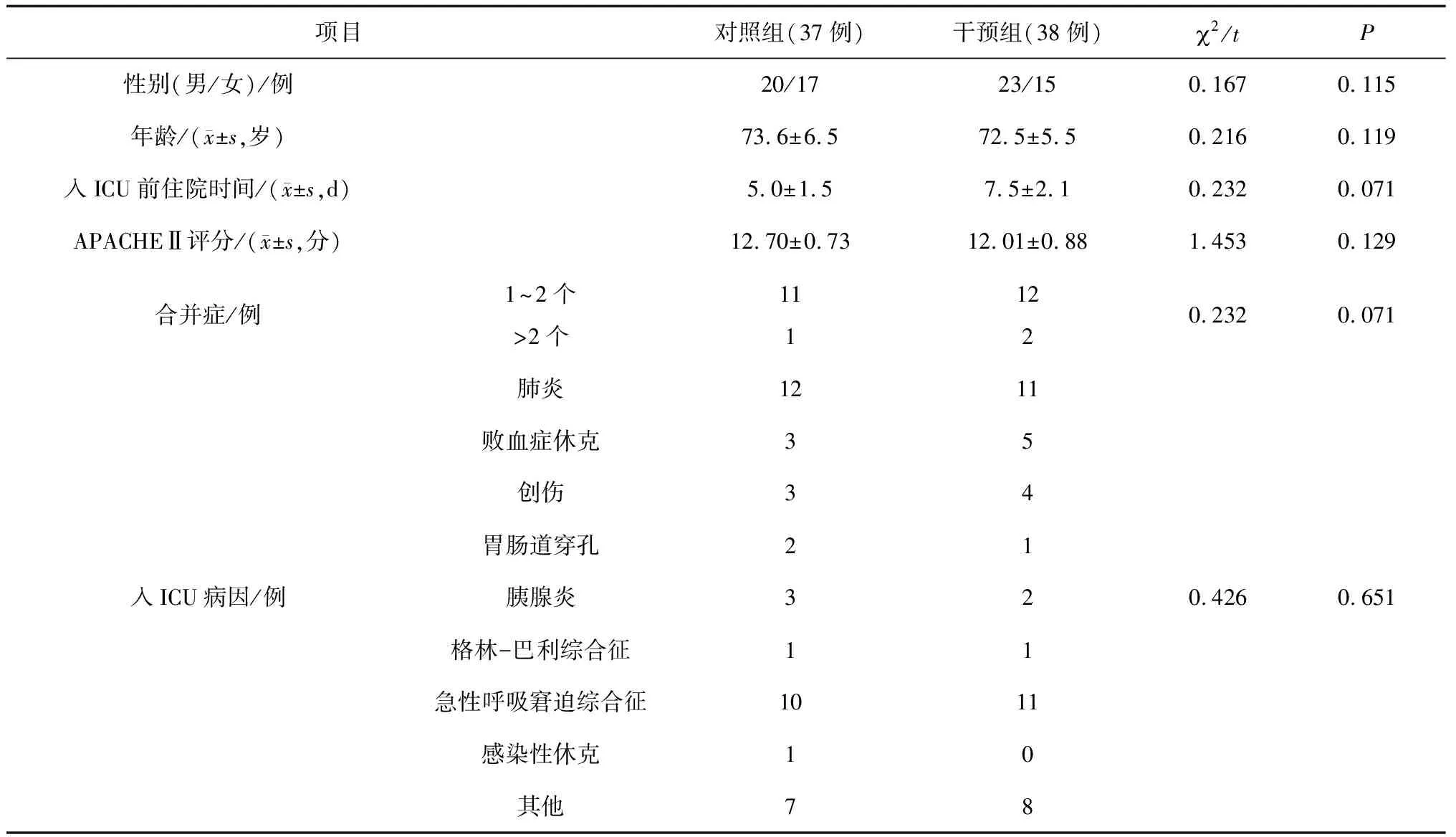
表1 2组呼吸机依赖患者一般资料比较
1.4干预方法
1.4.1对照组 给予常规干预:①依据患者病情,参考《中国呼吸危重症患者营养支持治疗专家共识》[10]制定营养方案,给予肠内肠外营养以纠正营养失衡,其中肠内营养支持能量供给按实际体重25~30 kcal/(kg·d),蛋白供给按实际体重1.2~2.0 g/(kg·d)。②严格按照无菌操作流程进行相关操作,严格执行呼吸机相关性肺炎集束化预防措施,预防院内感染。③采用Start to moveASAP进阶式方案进行康复干预[11]:从基础情况、意识、平衡能力、肌力等级等方面对患者进行评估,其中意识评估采用5个标准化问题(S5Q),包括睁开眼、看着我、张嘴伸出舌头、摇头或点头、听到数到5进行皱眉;肌力根据肌力分级(MRC)评估;平衡能力根据坐到站、无支撑站立、无靠背支撑坐3种方式的积分进行确定。根据患者的评估情况,从体位摆放、物理治疗、床椅转椅等方面将活动方案分为 Level 0~5共6个阶段,从完全卧床的翻身和功能位的摆放到被动活动再到主动活动,活动从卧位—床上有靠背坐—床上无靠背坐—床边坐—床边站立—踏步—步行。物理治疗包括肌肉电刺激、功率自行车、哑铃操等,每天1~2次,每次累计20 min,每周5次。④自主呼吸实验:将呼吸机参数调为压力支持通气模式(PSV),PEEP 5 cmH2O(1 cmH2O=0.098 kPa),通气1 h,然后原参数机械通气4 h,根据患者耐受程度,逐渐增加自主呼吸实验的时间,缩短常规机械通气时间,每次调整自主呼吸时间增加1~2 h,机械通气时间缩短对应的时间,直至完全脱机。
1.4.2干预组 在对照组干预基础上给予渐减式流阻负荷吸气肌训练:①患者取45°半卧位,首先用压力表测量人工气道的气囊压力,保持压力在25~30 cmH2O范围内。②无菌操作原则进行口腔、鼻腔及人工气道内分泌物的吸引。③使用赛克公司X1型便携式肺功能仪经过滤器与气管插管或气管切开套管相连接测试用力肺活量(FVC)、第1秒用力呼气容积(FEV1)、最大吸气压(MIP)、最大呼气流量(PEF)、最大呼气压(MEP),根据测得数据进行训练,最初选择吸气肌训练负荷为MIP的30%,如果患者不能完成30%的MIP负荷,则选择患者能够完成吸气肌训练的最大渐减式流阻负荷。每天2次,每次完成30次吸气肌训练,5次为一组,每组之间至少休息1min,每周训练5 d;负荷根据测试的MIP逐渐增加,每次增加1~2 cmH2O,最大不超过MIP的70%。吸气肌训练过程中,出现以下情况时根据《中国呼吸重症康复治疗技术专家共识》[12]终止训练:①在年龄最高心率预计值的70%以上,或在静息心率的基础上下降幅度>20%,或心率<40次/min或>130次/min;发生新的心律失常、急性心肌梗死、急性心力衰竭。②收缩压>180 mmHg或舒张压>110 mmHg 或有直立性低血压;平均动脉压(MAP)<65 mmHg;新使用血管活性药或增加血管活性药物剂量。③呼吸频率<5次/min或>30次/min或出现呼吸困难,SpO2<88%,调整呼吸机参数FiO2≥60%;呼气末正压(PEEP)≥10 cmH2O。④出现人机对抗、昏迷;RASS镇静评分>2分,需要加强镇静剂量;患者拒绝活动或不能耐受活动方案;存在其他预后险恶的因素,或有明显胸闷痛、气急、眩晕、显著乏力等不适症状,或有未经处理的不稳定骨折等。如果出现上述异常情况,给予病情分析,对症处理。
1.5观察指标 ①呼吸肌功能:干预前及干预7 d、14 d后采用床旁超声中高频率探头检测患者吸气及呼气末膈肌厚度,计算膈肌增厚率、膈肌移动度(曲线最高点及最低点的垂直距离)。②肺功能:干预前及干预7 d、14 d后分别采用赛克公司X1型便携式肺功能仪检测患者FVC、FEV1、MIP、PEF、MEP。③不良情绪:干预14 d、28 d后采用汉密尔顿焦虑量表(HAMA)及汉密尔顿抑郁量表(HAMD)对患者的不良情绪进行评价。④ICU住院时间、总住院时间、呼吸机使用时间及并发症发生情况:统计2组患者的ICU住院时间、总住院时间、呼吸机使用时间及呼吸机相关肺炎、肺部感染、深静脉血栓等并发症发生情况。
2 结 果
2.12组患者呼吸肌功能比较 2组干预前膈肌增厚率、膈肌移动度比较差异均无统计学意义(P均>0.05);2组干预7 d、14 d后膈肌增厚率、膈肌移动度均明显高于干预前(P均<0.05),2组干预7 d后膈肌增厚率、膈肌移动度比较差异均无统计学意义(P均>0.05),干预组干预14 d后膈肌增厚率、膈肌移动度均明显高于对照组(P均<0.05)。见表2及表3。

表2 2组呼吸机依赖患者干预前后膈肌增厚率比较
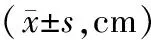
表3 2组呼吸机依赖患者干预前后膈肌移动度比较
2.22组患者肺功能比较 2组干预前FVC、MIP、FEV1、PEF、MEP比较差异均无统计学意义(P均>0.05);2组干预7 d、14 d后FVC、MIP、FEV1、PEF、MEP均明显升高(P均<0.05),且干预组FVC、MIP、FEV1、PEF、MEP均明显高于对照组(P均<0.05)。见表4。
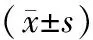
表4 2组呼吸机依赖患者干预前后呼吸功能比较
2.32组患者抑郁、焦虑状态评分比较 2组干预14 d后HAMA评分、HAMD评分比较差异均无统计学意义(P均 >0.05);干预28 d后,2组HAMA评分、HAMD评分均明显低于干预14 d后(P均<0.05),且干预组HAMA评分、HAMD评分均明显低于对照组(P均<0.05) 。见表5。
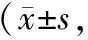
表5 2组呼吸机依赖患者干预14 d和28 d后HAMA评分和HAMD评分比较分)
2.42组患者ICU住院时间、总住院时间以及呼吸机使用时间比较 干预组ICU住院时间、总住院时间以及呼吸机使用时间均明显短于对照组(P均<0.05)。见表6。
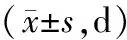
表6 2组呼吸机依赖患者ICU住院时间、总住院时间及呼吸机使用时间比较
2.52组患者并发症发生情况比较 干预过程中,干预组腹泻、呼吸道感染发生率均明显低于对照组(P均<0.05) 。见表7。
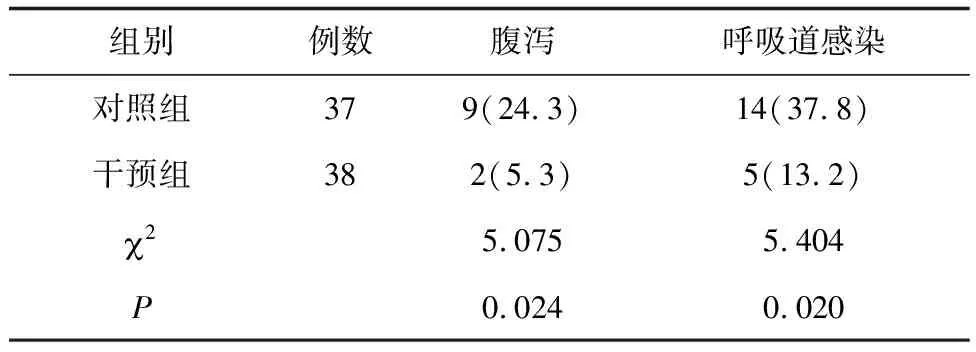
表7 2组呼吸机依赖患者干预期间并发症发生情况比较 例(%)
3 讨 论
呼吸机依赖是机械通气的常见情况,机械通气本身能诱发膈肌等主要呼吸肌渐进性功能不全,主要为呼吸机辅助过度导致的废用性萎缩或呼吸机辅助不足导致的负荷性损伤。膈肌为主要的呼吸肌,其对维持呼吸功能至关重要,废用相关的膈肌厚度下降和过度收缩后损伤相关的厚度增加均可导致患者机械通气时间延长,膈肌功能不全是造成患者出现呼吸机依赖的重要原因[13-14]。有研究表明,膈肌增厚率<10%及>30%时,可延长患者机械通气时间,而膈肌增厚率保持在10%~30%之间时可有效缩短患者的机械通气时间[15]。关于膈肌增厚率、膈肌移动度预测脱机成功率的分析显示,横膈肌的超声功能障碍与拔管失败的风险增加有关,膈肌增厚率高于29%、膈肌移动度>1 cm的患者拔管成功率很高,膈肌增厚率、膈肌移动度可以预测成功脱离机械通气的概率[16-17]。
吸气肌训练能有效增强膈肌和辅助吸气肌的肌肉力量和耐力,但关于吸气肌训练最佳干预时机、干预对象、参数设计等仍处于探索阶段。机械弹簧加载阈值装置吸气肌训练为吸气肌训练中最有效的抗阻方式之一,其是一种基于压力的负荷装置,用于机械通气脱机失败患者可提高呼吸肌的力量和耐力,但是该方法需要较大的压力负荷。有研究发现,简单的机械装置只提供9~41 cmH2O的训练压力,而非常虚弱的患者无法耐受9 cmH2O的训练压力[18]。ICU患者的吸气肌力一般较弱,患者不能忍受呼吸肌肉的持续负荷而造成的疲劳,而且也不能触发吸气肌训练的阻力负荷,致使不能完成负荷训练。电子设备可以提供更广泛的训练压力(1~200 cmH2O),从而满足吸气力量微弱患者进行吸气训练。Bissett等[19]研究认为,呼吸机依赖期进行每天进行1次高强度吸气肌训练(强度最小为MIP的50%),不仅可以改善吸气肌的力量,还可以改善患者的生活质量。Chang等[20]报道,呼吸机触发灵敏度从最初MIP的10%开始逐渐增加到40%的吸气肌训练可以改善长期依赖呼吸机的患者的呼吸肌强度和氧合功能。本研究中干预组患者训练前MIP等呼吸功能指标相对低,采用电子吸气肌训练设备,通过过滤器与气管插管或气管切开套管相连,负荷施加形式为锥形流阻,最初选择吸气肌训练负荷为MIP的30%,如果患者不能完成 30%的吸气肌训练负荷,则选择患者能够完成吸气肌训练的最大渐减式流阻负荷,每天2次,每次完成30次吸气肌训练;训练期间根据患者的肺功能逐渐增加负荷,每次增加1~2 cmH2O,最大不超过吸气肌训练的70%。结果证实患者的依从性高,可以提高呼吸机依赖患者的膈肌增厚率、膈肌移动度,改善呼吸功能,缩短机械通气时间、ICU住院时间和总住院时间。
目前研究认为,呼吸机依赖与患者的不良情绪密切相关,因为患者长期在一个密闭环境中,自主活动降低,对外界的感知下降,给患者带来巨大的精神压力,使内心处于焦虑、抑郁状态,增加了撤机难度[21-22]。本研究中发现,干预组患者吸气肌训练28 d后的焦虑和抑郁评分显著低于对照组,可能与吸气肌训练可以缩短机械通气的时间、ICU住院时间相关,间接影响到患者的情绪变化。
综上所述,低强度渐减式流阻负荷吸气肌训练可以改善ICU住院呼吸机依赖患者的呼吸肌和肺功能,减轻患者不良情绪,缩短住院时间,减少并发症发生,为危重呼吸肌无力的患者提供了新的吸气肌训练强度参数。但本研究为小样本量、单中心研究,需要多中心、随机试验进一步评估渐减式流阻负荷吸气肌训练策略的可行性。
利益冲突:所有作者均声明不存在利益冲突。

