HBsAg 阳性妊娠期糖尿病初产妇个性化营养指导临床观察
迟学彭,徐靓亮,张驰,张耀庭,陈璎珞,赵丽云
1 首都医科大学附属北京地坛医院临床营养科,北京 100102;2 北京市朝阳区医疗保障局个人监控科;3 中国疾病预防控制中心营养与健康所
目前,中国育龄期妇女乙肝表面抗原(HBsAg)的阳性率较高,每年约有100 万例HBsAg 阳性孕妇生育[1]。近年来,随着高龄和肥胖孕妇比例增加,妊娠期糖尿病(GDM)的患病率亦逐渐升高[2-3]。HBsAg 阳性和GDM 非常容易导致孕妇出现胎儿早产、低出生体质量儿或巨大儿等新生儿不良结局,而HBsAg 阳性会进一步增加GDM 孕妇肝脏代谢负担,更容易发生妊娠期不良事件和新生儿不良结局[4]。由于妊娠期的特殊性,HBsAg 阳性GDM 孕妇无法只依靠药物控制病情进展。有研究表明,个性化营养指导能够在一定程度上减少孕妇妊娠期不良事件和新生儿不良结局的发生[5-7]。但目前针对HBsAg 阳性GDM 初产妇个性化营养指导的研究报道较少。本研究探讨了HBsAg 阳性GDM 初产妇个性化营养指导的临床效果。现报告如下。
1 资料与方法
1.1 临床资料 选择2017年7月—2021年12月在首都医科大学附属北京地坛医院规范产检并分娩的HBsAg 阳性GDM 初产妇392 例。GDM 诊断依据《妊娠合并糖尿病诊治指南(2014)》[8]。纳入标准:①符合GDM 诊断标准;②血清HBsAg 阳性;③初产妇;④产检资料完整。排除标准:①异位妊娠者;②多胎妊娠者;③超声检查显示胎儿畸形者;④合并重要脏器严重疾病者;⑤合并自身免疫性疾病或血液系统疾病者。其中,接受个性化营养指导101 例(观察组),未接受个性化营养指导291例(对照组)。观察组年龄(30.75 ± 3.76)岁,孕前BMI<18.5 kg/m26例、18.5~<24.0 kg/m266例、24.0~<28.0 kg/m218例、≥28.0 kg/m211 例;对照组年龄(30.13 ± 4.05)岁,孕前BMI<18.5 kg/m219 例、18.5~<24.0 kg/m2179 例、24.0~<28.0 kg/m269 例、≥28.0 kg/m224例。两组年龄、孕前BMI 具有可比性。本研究经首都医科大学附属北京地坛医院伦理委员会审查批准[批件编号:京地伦科字【2021】第(049)-01号]。
1.2 营养干预方法 对照组仅予常规营养宣教,如孕妇不同妊娠期能量、营养素增加量以及不同体型孕妇妊娠期体质量增长范围等。观察组在常规营养宣教基础上予个性化营养指导。个性化营养指导措施:①根据孕妇身高、体质量、BMI、运动等实际情况,参考《妊娠合并糖尿病诊治指南(2014)》[8],计算每位孕妇妊娠早、中、晚期每日能量需求量;②根据孕妇实际情况制定孕期营养食谱,指导孕妇均衡饮食;③根据孕妇实际情况补充微量营养素;④营养宣教和指导健康锻炼。
1.3 观察指标 记录HBsAg阳性GDM初产妇初次接受个性化营养指导时间。评估两组妊娠期不良事件(包括孕期肝功能异常[9]、贫血[10]、低蛋白血症[11]、甲状腺功能异常、高血压或子痫等)和新生儿不良结局(包括胎儿早产、胎儿生长受限、巨大儿以及胎儿死亡、畸形等)。
1.4 统计学方法 采用SPSS21.0 统计软件。计数资料比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 HBsAg 阳性GDM 初产妇初次接受个性化营养指导时间观察 HBsAg 阳性GDM 初产妇初次接受个性化营养指导时间的中位数和众数均为孕28周,初次接受个性化营养指导时间最早为孕24周,具体见图1。
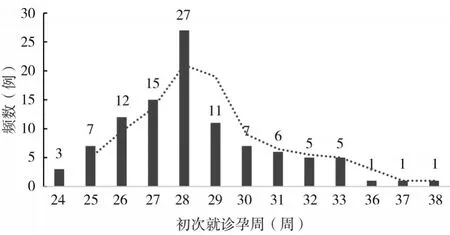
图1 HBsAg阳性GDM初产妇初次接受个性化营养指导的时间分布
2.2 两组妊娠期不良事件发生率比较 观察组与对照组肝功能异常发生率分别为3.96%(4/101)、19.24%(56/291),低蛋白血症发生率分别为3.96%(4/101)、17.18%(50/291),观察组肝功能异常和低蛋白血症的发生率均低于对照组(χ2分别为13.510、11.035,P均<0.05);观察组与对照组贫血发生率分别为9.90%(10/101)、17.18%(50/291),甲状腺功能异常发生率分别为5.94%(6/101)、5.84%(17/291),高血压或子痫发生率分别为6.93%(7/101)、3.09%(9/291),胎膜早破和羊水、胎盘或脐带异常等其他不良事件发生率分别为32.67%(33/101)、27.15%(79/291),两组贫血、甲状腺功能异常、高血压或子痫以及胎膜早破和羊水、胎盘或脐带异常等其他不良事件的发生率比较差异均无统计学意义(χ2分别为3.066、0.082、1.926、1.120,P均>0.05)。
2.3 两组胎儿不良结局发生率比较 观察组与对照组胎儿早产发生率分别为2.97%(3/101)、3.78%(11/291),胎儿生长受限发生率分别为2.97%(3/101)、3.09%(9/291)、巨大儿发生率分别为6.93%(7/101)、4.12%(12/291),两组胎儿早产、胎儿生长受限、巨大儿的发生率比较差异均无统计学意义(χ2分别为0.004、0.004、0.745,P均>0.05);观察组与对照组胎儿死亡、畸形、肾盂分离等其他不良结局发生率分别为1.98%(2/101)、7.90%(23/291),观察组胎儿死亡、畸形、肾盂分离等其他不良结局的发生率低于对照组(χ2=4.410,P<0.05)。
3 讨论
现阶段,我国全人群HBsAg 阳性率仍然较高,其中生育高峰期妇女(15~29 岁)HBsAg 阳性率约为4%[1,9]。HBsAg 阳性会增加孕妇GDM、妊娠期高血压、贫血和低蛋白血症等并发症的发生风险,还会增加新生儿不良结局的发生风险。尽管目前抗病毒治疗及母婴阻断措施实施能够减少新生儿HBsAg阳性率,但HBsAg 阳性对孕妇妊娠期健康状况和新生儿结局的影响仍不容忽视。GDM 是妊娠期常见的并发症之一,同样会增加妊娠期不良事件和新生儿不良结局的发生风险。有研究报道,HBsAg 阳性GDM 孕妇更容易出现肝功能异常,加重糖代谢紊乱,从而增加母婴不良事件的发生风险[3-5,12-13]。
国内外多项研究显示,在妊娠早期给予营养指导能够降低孕妇妊娠期不良事件和新生儿不良结局的发生风险[14-15]。由于担心药物对胎儿的影响,HBsAg 阳性GDM 孕妇不会将抗病毒和降糖治疗作为首选方案,而更倾向于选择改变生活方式和接受专业营养指导等可能对母婴影响较小的方案,以此降低妊娠期不良事件和新生儿不良结局的发生率。但由于个体身高、体质量、生活方式以及病情严重程度等不同,传统的营养干预方案往往没有针对性。因此,针对HBsAg阳性GDM孕妇的个性化营养指导成为临床研究的热点。有研究发现,营养干预能够降低HBsAg 阳性GDM 孕妇妊娠期不良事件和新生儿不良结局的发生率[2,4]。但目前国内对HBsAg 阳性GDM 孕妇接受营养干预后能否降低胎儿早产、低出生体质量儿、巨大儿等新生儿不良结局的发生率持不同意见[4,13,15-16]。罗小东等[13]研究认为,营养干预可降低乙肝病毒携带孕妇胎儿早产、低出生体质量儿和胎儿宫内窘迫等新生儿不良结局的发生率,但不能降低分娩巨大儿的概率。而祁庆等[16]研究发现,营养干预能够降低HBsAg阳性GDM孕妇巨大儿的发生率,但不能降低胎儿早产、低出生体质量儿等新生儿不良结局的发生率。本研究结果显示,观察组肝功能异常和低蛋白血症的发生率均低于对照组,而两组贫血、甲状腺功能异常、高血压或子痫以及胎膜早破和羊水、胎盘或脐带异常等其他不良事件的发生率比较差异均无统计学意义。结果表明,早期个性化营养指导能够改善HBsAg 阳性GDM 初产妇肝功能异常和低蛋白血症,但不能改善其他妊娠期不良事件。因此,加强产科门诊与营养科门诊的合作,在HBsAg阳性GDM初产妇妊娠早期给予个性化营养指导,能够更好地预防妊娠期不良事件的发生。本研究结果发现,个性化营养指导虽然能够降低HBsAg阳性GDM初产妇胎儿死亡、畸形等新生儿不良结局的发生率,但不能降低巨大儿的发生率。究其原因,目前的产检技术能够较早发现可能出现的新生儿不良结局,部分孕妇可能选择积极治疗或终止妊娠;妊娠期个性化营养指导可能会偏向保守,不能很好地降低巨大儿的发生率;新生儿不良结局的发生率较低,干预混杂因素较多,可能存在选择偏倚,从而影响研究结果。
本研究结果显示,HBsAg 阳性GDM 初产妇接受个性化营养指导时间主要集中在妊娠中晚期,这不利于降低HBsAg 阳性GDM 初产妇母婴不良事件的发生风险。究其原因,大部分孕妇在妊娠24~28 周经口服葡萄糖耐量试验确诊GDM 后才会通过妊娠期营养门诊或住院营养会诊接受营养干预,控制血糖和体质量增长,从而预防妊娠期并发症和新生儿不良结局[8,17]。虽然孕妇多在妊娠中期经口服葡萄糖耐量试验确诊GDM,但在规律产检的HBsAg 阳性孕妇是否有GDM 家族遗传史和空腹血糖水平变化在妊娠早期已经知晓。如果HBsAg 阳性初产妇在妊娠前或者初始阶段就主动到营养门诊进行营养咨询并接受营养干预,孕期规律饮食,减少血糖波动,控制体质量增长在合理范围,那么即便在妊娠中期或晚期诊断为GDM,也能很好地控制孕期肝功能异常、低蛋白血症和其他代谢性疾病的发生,从而获得更好的妊娠结局。
综上所述,早期接受个性化营养指导能够降低HBsAg 阳性GDM 初产妇妊娠期肝功能异常和低蛋白血症的发生率,但不能降低胎儿早产、胎儿生长受限、巨大儿等新生儿不良结局的发生率。如果能够提高HBsAg阳性GDM初产妇接受营养干预意愿,尽早给予个性化营养指导很可能会在一定程度上改善其营养状况,从而有效预防妊娠期不良事件及新生儿不良结局的发生。

